四種評分系統對缺血性腦卒中相關性肺炎的預測價值比較
王娜,劉蘆姍,王豐容
中國康復研究中心北京博愛醫院急診科,北京市100068
肺炎是腦卒中患者常見的并發癥,明顯增加患者的死亡率,并影響遠期預后[1-4]。腦卒中相關性肺炎(stroke-associated pneumonia,SAP)的危險因素包括年齡、意識障礙、卒中嚴重程度、吞咽障礙、病變的部位等[2,5-9]。為有效評估SAP發生的風險,及早采取有效的預防措施,在SAP危險因素研究的基礎上,人們提出了一些預測模型,應用較廣泛的有ISAN評分(Prestroke Independence,Sex,Age,National Institutes of Health Stroke Scale)[10]、A2DS2 評分(Age,Atrial fibrillation,Dysphagia,Sex,Stroke Severity)[11]、急性缺血性卒中相關性肺炎評分(Acute Ischemic Stroke-associated Pneumonia Score,AIS-APS)[12]和PANTHERIS評分(Preventive ANtibacterial THERapy in acute Ischemic-Stroke)[13],但這些評分是否適用于急診科以及這四種評分的預測價值比較尚無相關報道。
1 資料與方法
1.1 一般資料
選擇2014年4月至2017年12月在本院急診病房住院的急性缺血性腦卒中患者402例。
診斷標準:全國第四屆腦血管病學術會議制定的腦血管病診斷標準,并經頭顱CT和/或MRI證實有急性缺血性卒中病變。
納入標準:①腦卒中發生72 h內入院;②住急診病房時間>24 h。
排除標準:①年齡<18歲;②24 h內出院或死亡;③入院前已存在明確的肺部感染;④臨床資料不全。
本研究經中國康復研究中心醫學倫理委員會審批通過。
1.2 SAP的診斷標準
SAP的診斷按照《卒中相關性肺炎診治中國專家共識》[14]中提供的臨床診斷標準。卒中發生后胸部影像學檢查發現新出現或進展性浸潤病變,同時并發2個以下臨床感染癥狀:①發熱≥38℃;②新出現的咳嗽、咳痰或原有呼吸道疾病癥狀加重,伴或不伴胸痛;③肺實變體征和(或)濕啰音;④外周血白細胞≥10×109/L,或<4×109/L,伴或不伴核左移。同時排除某些與肺炎臨床表現相近的疾病,如肺結核、肺部腫瘤、非感染性肺間質病、肺水腫、肺不張、肺栓塞等。
1.3 方法
對所有患者臨床資料進行回顧性分析,包括年齡、性別、既往病史、頭CT或MRI影像結果、實驗室數據、胸部影像學檢查,記錄患者是否存在吞咽困難、言語障礙等。采用改良Rankin量表(modified Rankin Scale,mRS)評價卒中前神經功能評估,見表1;入急診病房當天采用格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)評價患者意識障礙程度;采用美國國立衛生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)評估神經功能缺損程度。四種評分系統的評分標準見表2~表5。
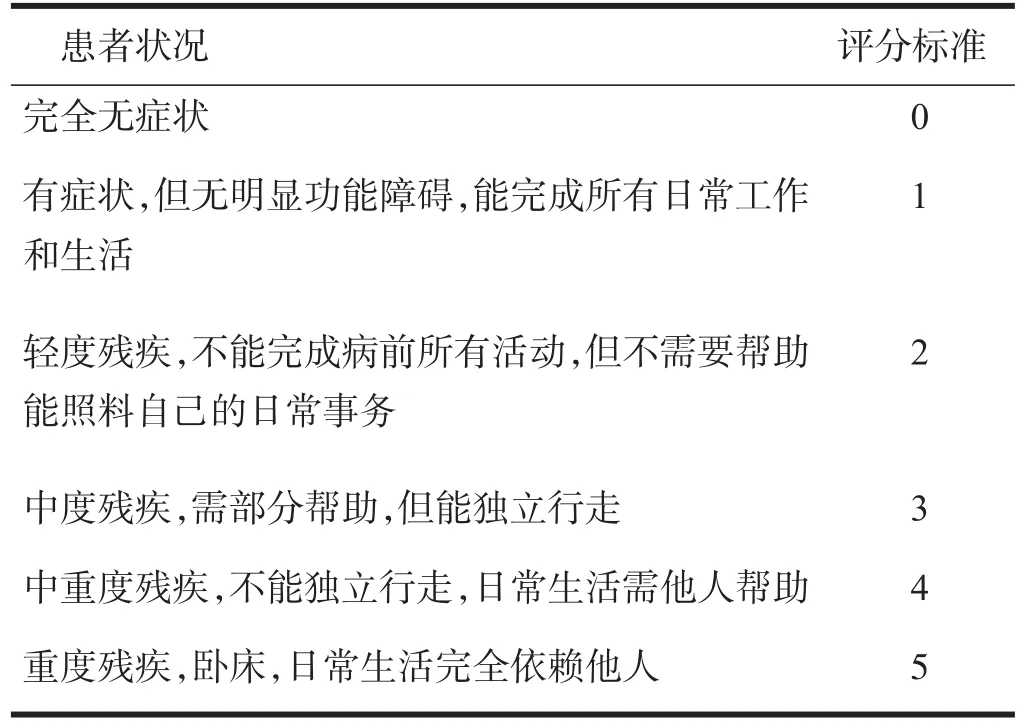
表1 改良Rankin量表
1.4 統計學分析
采用SPSS 24.0和MedCalc 15.8進行統計分析。非正態分布的連續變量用中位數和四分位間距(interquartile range,IQR)表示,采用Mann-Whitney U檢驗。分類資料用百分數表示,采用χ2檢驗或Fisher精確概率法檢驗。根據四種評分系統對SAP的敏感性、特異性繪制受試者工作特征(receiver operating characteristic,ROC)曲線。在ROC曲線中取最大約登指數為切點,獲得每條曲線最佳的敏感性及特異性的預測切點;比較ROC曲線下面積(area under curve,A),A值越大提示其預測價值越高。A值兩兩比較應用Med-Calc軟件ROC曲線比較功能,進行Delong檢驗。應用Hosmer-Lemeshow擬合優度檢驗評分系統的校準度。顯著性水平α=0.05。
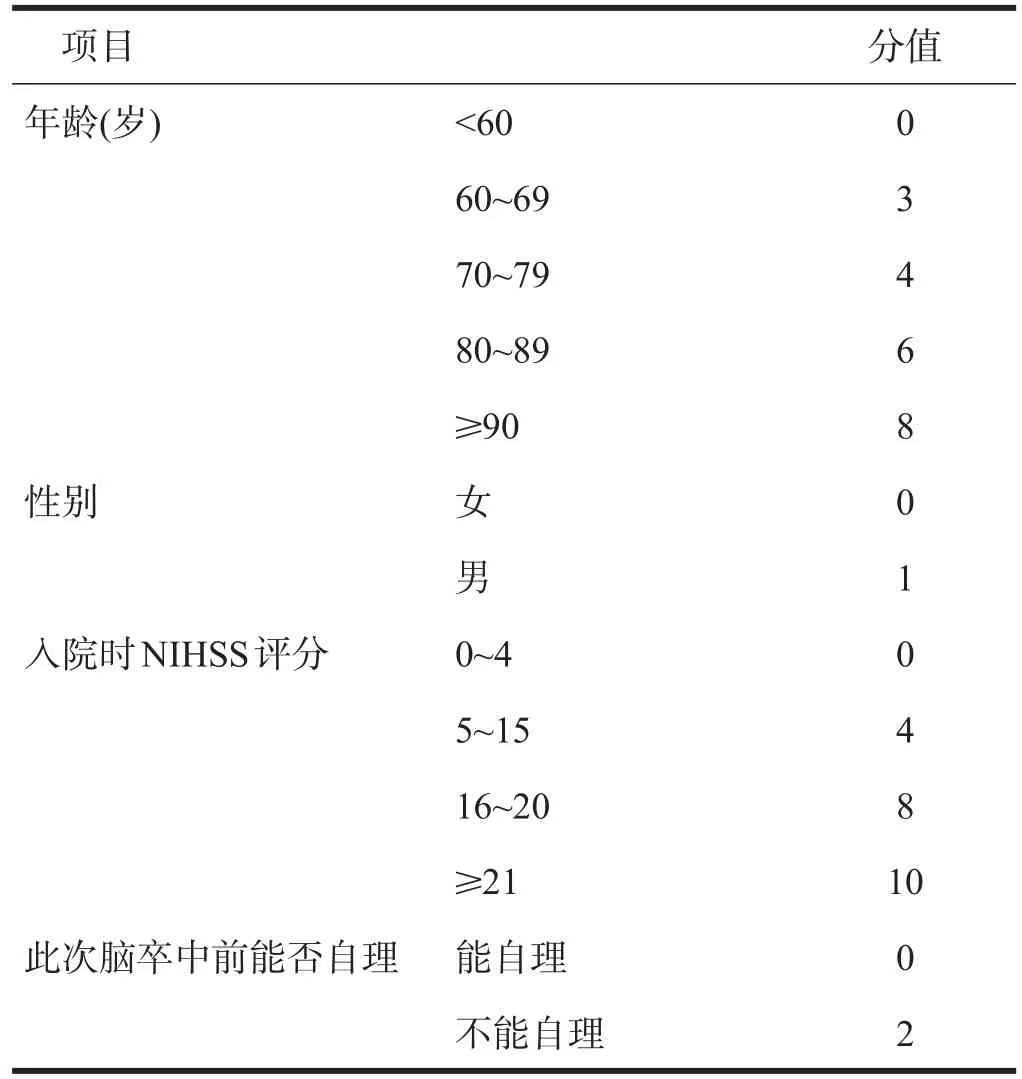
表2 ISAN評分標準
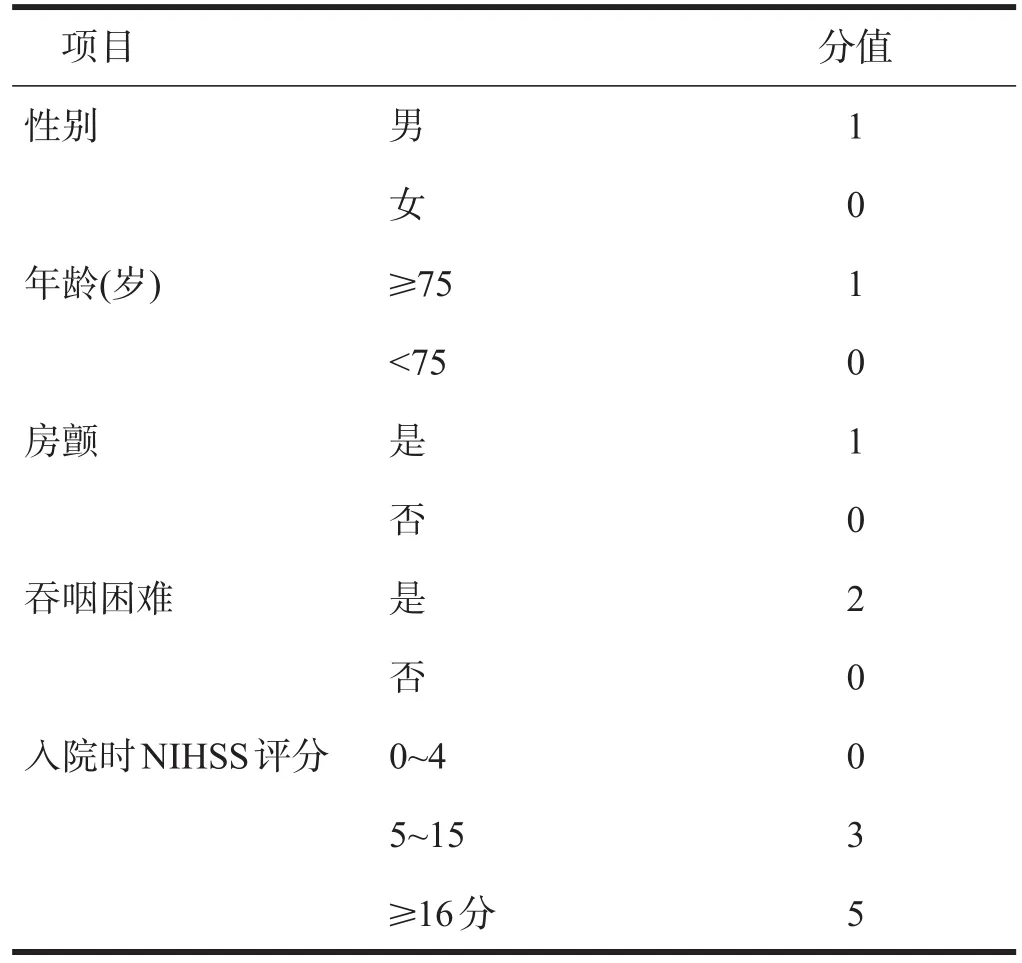
表3 A2DS2評分標準
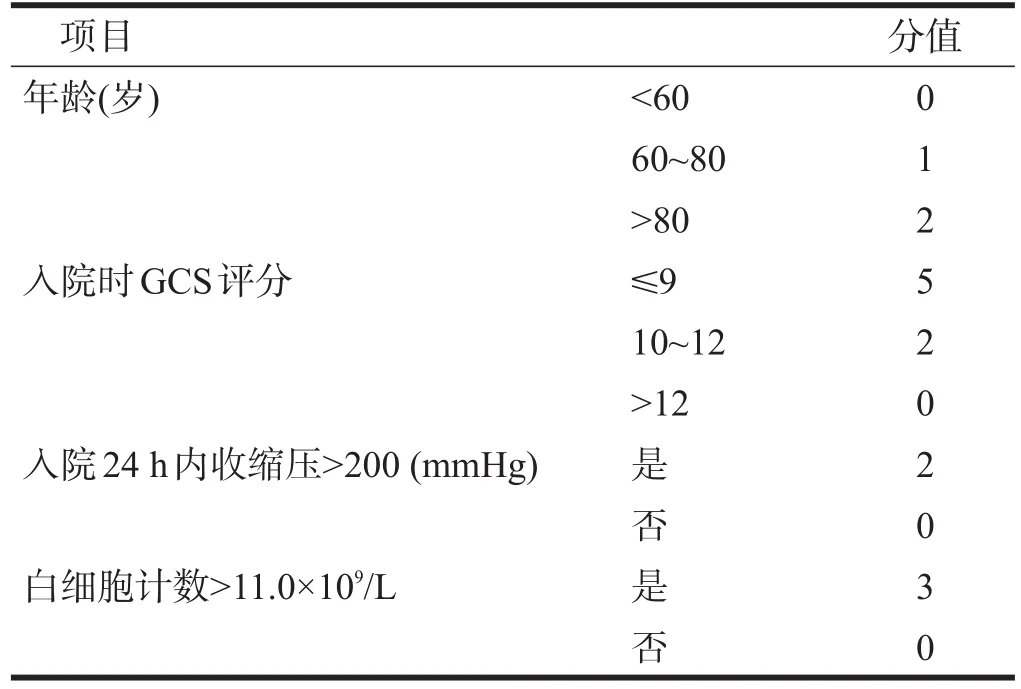
表4 PANTHERIS評分標準
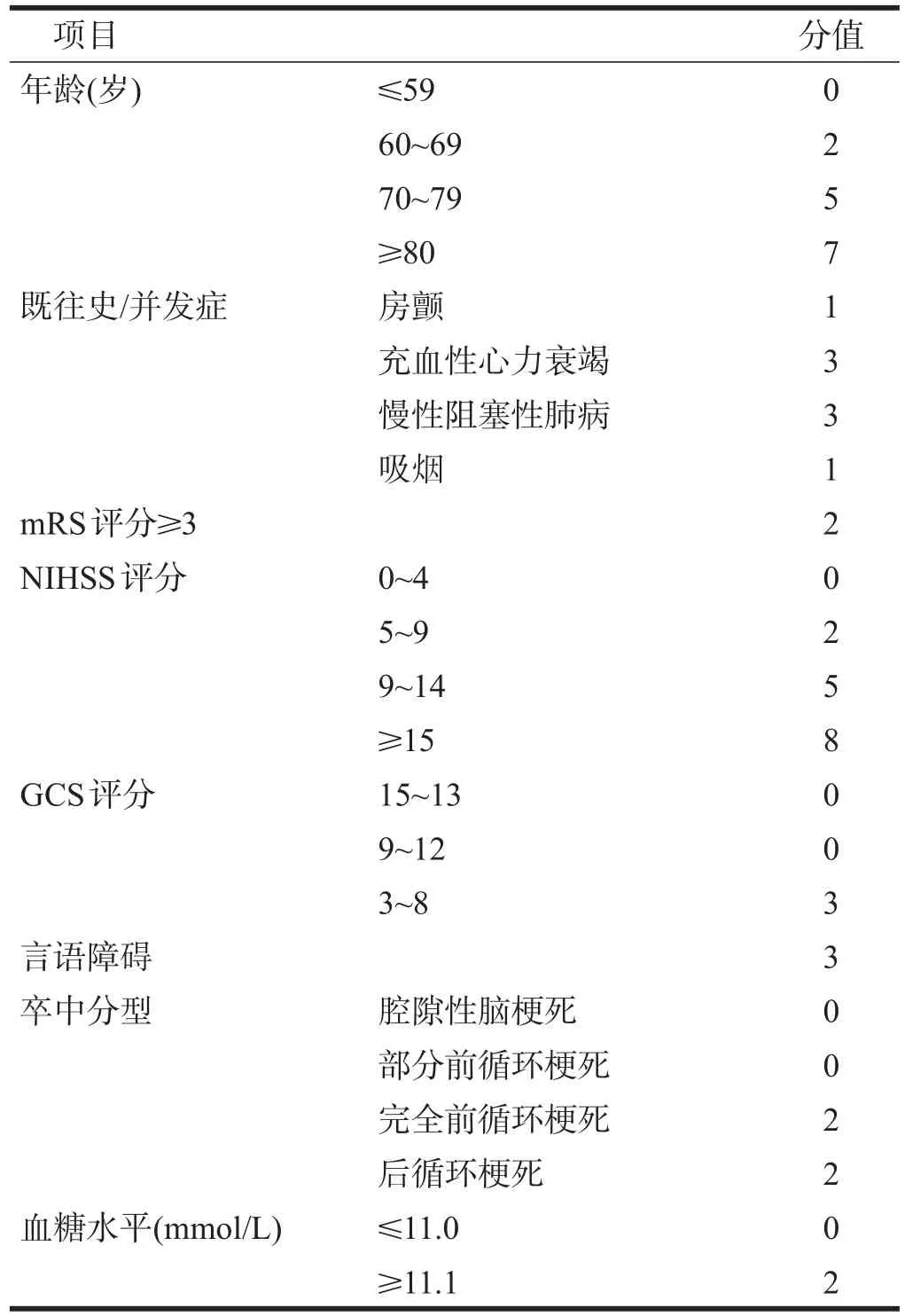
表5 AIS-APS評分標準
2 結果
2.1 一般資料
符合標準并最終納入研究患者338例,其中SAP組125例,非SAP組213例。納入患者的平均年齡是77(64~84)歲,其中51.5%為男性。30 d的全因死亡率為10.3%,平均急診住院時間為12.0(7.0~14.0)d。兩組間比較,SAP患者的年齡更大,并發癥(房顫、冠心病和腦卒中)更多,GCS評分、NIHSS評分、ISAN評分、A2DS2評分、AIS-APS評分以及PANTHERIS評分更差(P<0.05)。見表6。

表6 SAP組和非SAP組一般資料比較[n(%),中位數(IQR)]
2.2 四種評分系統對SAP的預測情況比較
根據四種評分系統的ROC曲線(圖1),取最大約登指數的評分值為切點,獲得每條曲線最佳的敏感性及特異性的預測切點。AIS-APS評分的A值為0.909,在四種評分系統中最高,以13分為預測切點,對應的敏感性為0.83,特異性為0.81。其次為ISAN評分和A2DS2評分系統,A值分別為0.889和0.879,分別以5分和9分為預測切點,對應的敏感性分別為0.86、0.82,特異性分別為0.77、0.81。PANTHERIS評分的A值最小,為0.818。見表7。
不同評分系統的A值兩兩比較顯示,PANTHERIS評分的A值與AIS-APS評分、A2DS2評分和ISAN評分比較有顯著性差異(P<0.05),ISAN評分與A2DS2評分比較無顯著性差異(P>0.05),ISAN評分與AIS-APS評分比較無顯著性差異(P>0.05),但A2DS2評分與AIS-APS評分比較有顯著性差異(P<0.05)。見表8。
Hosmer-Lemeshow擬合優度檢驗提示,四種評分對預測SAP發生的校準度均較好。ISAN評分,χ2=9.425,P=0.224; A2DS2 評 分 , χ2=9.112,P=0.167;AIS-APS評分,χ2=5.253,P=0.730;PANTHERIS評分,χ2=9.618,P=0.142。
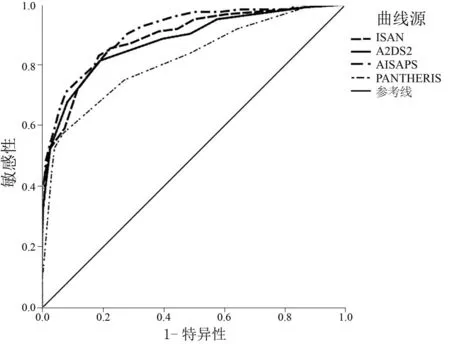
圖1 4種評分系統預測SAP的ROC曲線圖
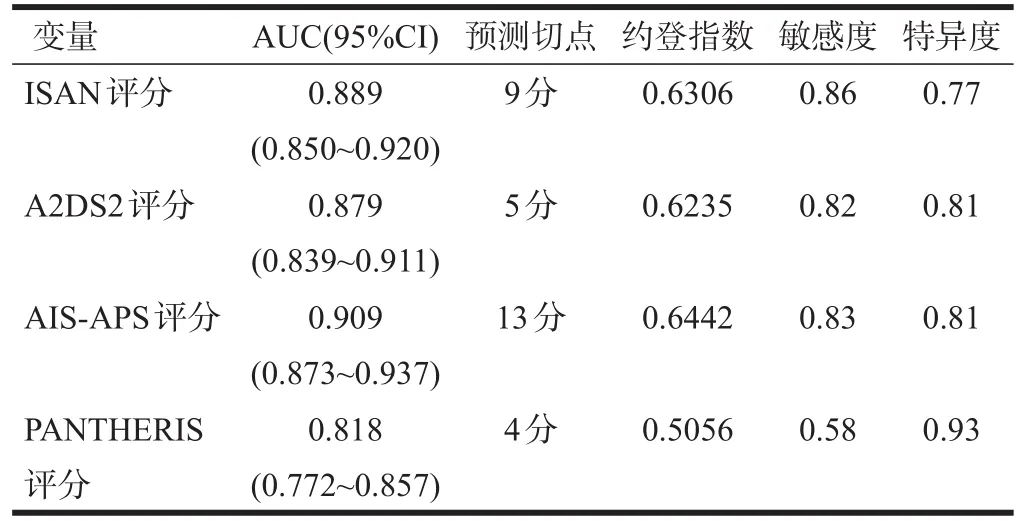
表7 四種評分系統對SAP的預測情況
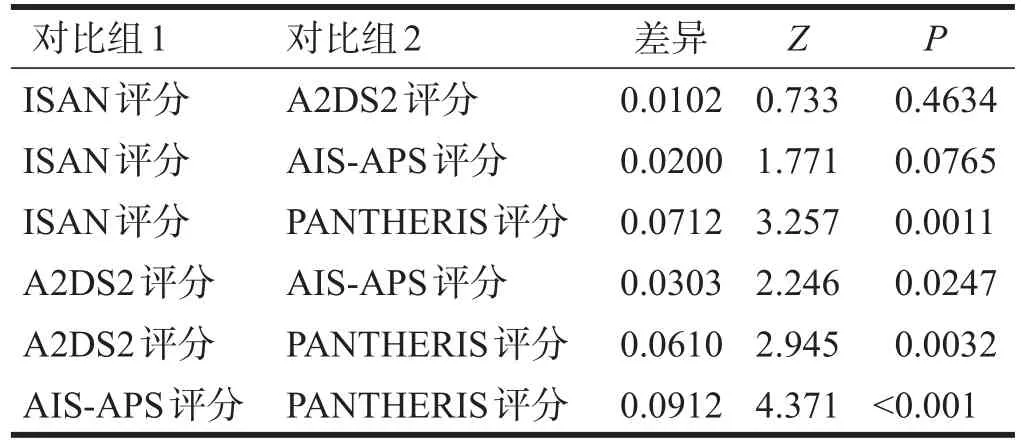
表8 不同評分系統預測SAP的價值比較
3 討論
本研究是基于急診病房急性缺血性腦卒中患者進行的回顧性研究。研究結果表明,急性缺血性腦卒中患者SAP的發生率為37.0%,高于既往的一些大樣本研究,可能因為我們入選的患者NIHSS評分較高,為7(2,13)分,而 Hoffmann 等[11]、Ji等[12]、Li等[15]、Smith等[10]的研究中NIHSS評分分別為4(2,10)、4(2,6)、5(2,9)和4(2,9)分;而且,近30%的患者為大面積腦梗死或后循環梗死,患者意識水平差,容易并發吞咽障礙,增加了SAP的發生率。
近年來,根據既往研究確定的SAP的危險因素,國內外學者致力于構建危險評分模型以確定急性腦卒中患者SAP發生的風險。目前常用的有ISAN評分、A2DS2評分、AIS-APS評分以及PANTHERIS評分等。急診科危重患者多,病種復雜,時間緊迫,如何能在最短時間內迅速對患者的病情及預后做出初步評估是對每一個急診工作者的挑戰,因此我們需要一個簡單有效的評分標準來預測SAP的發生。
ISAN評分由Smith等[10]基于英國23,199例腦卒中病例制定的一種評估卒中后肺炎風險的臨床量表,總分21分。同年,Papavasileiou等[16]采集了雅典卒中中心1992年至2011年間3204例患者的資料,對ISAN評分進行驗證,發現該評分能很好預測缺血性卒中患者SAP的發生(A值0.83,95%CI:0.81~0.85)。最近,北京天壇醫院[17]分析了國家卒中登記中心19,333例患者的資料,發現ISAN評分對缺血性卒中患者SAP的預測效度高于出血性腦卒中患者,是一種有效的預測方法。
A2DS2評分由Hoffmann等[11]基于德國15,335例卒中病例所制定的一種評價卒中后肺炎風險的臨床量表,簡單易行,敏感性和特異性均較高。最近有一系列前瞻性研究探討該評分系統的預測效度。Li等[15]選擇河南省卒中登記中符合條件的1142例患者,發現總體的住院SAP發生率為18.8%,在A2DS2評分0~4分的患者中,SAP的發生率僅為9.0%,而在A2DS2評分5~10分的患者中,SAP的發生率為65.0%,認為A2DS2評分可以在中國腦卒中患者中較可靠地預測SAP。Nam等[18]的研究發現,A2DS2評分高(5~10分)是SAP發生的獨立危險因素。Zhang等[19]及Li等[20]的研究結果類似,認為A2DS2評分可為缺血性腦卒中患者發生SAP進行危險分層。
2013年中國卒中國家注冊中心制定了AIS-APS[12]。其選取指標包括年齡、既往史、卒中前生活依賴、入院GCS評分、入院NIHSS評分、言語障礙、腦卒中分型、入院血糖水平。該評分總分35分,按分值分為5個危險分層,分值越高,發生肺炎風險越大。2013年至2015年北京同仁醫院[21]對309例患者進行AIS-APS評分,發現利用AIS-APS評分法有助于臨床快速篩選出SAP高危患者。研究顯示,AIS-APS比以前同類量表具有更好的預測能力,但操作相對繁瑣。
Harms等[13]選取入住神經內科重癥監護室的急性大腦中動脈梗死的335例患者為研究對象,通過對其危險因素的比較以及Logistic回歸分析,找出SAP的危險因素,并基于危險因素設定了一個12分的評估系統,即PANTHERIS評分。并利用此評分在驗證組驗證其預測SAP的敏感性及特異性,取得了較好的預測效果。
這些評分的產生建立在不同的人群模型上,采用哪種評分系統能更加準確地預測SAP的發生,尚無統一意見。為評估A2DS2、AIS-APS和PANTHERIS三種評估量表預測SAP的效度,Helmy等[22]對亞歷山大大學醫院的70例急性缺血性卒中患者分別進行評分,結果表明A2DS2評分預測效果最高,其次是AIS-APS評分系統,最后是PANTHERIS評分,但此研究樣本量較小,需大樣本研究進一步證實。Tu等[23]對731例急性缺血性腦卒中患者進行回顧性研究,比較5種評分系統,結果顯示A2DS2評分預測能力最好(A值0.88,95%CI:0.84~0.92),其次為 AIS-APS 評分、Kwon評分[24]、ISAN評分和Chumbler評分[5],但A2DS2、AIS-APS和Kwon評分比較無顯著性差異。最近西班牙的一項多中心、前瞻性研究[25]比較了ISAN、A2DS2和AIS-APS評分,發現3種評分均能很好預測SAP的發生。
目前還沒有研究對ISAN、A2DS2、AIS-APS和PANTHERIS四種評分系統的預測價值進行比較,而且既往大部分研究人群為神經科病房患者,急診科相關的報道很少。我們的研究發現,ISAN評分、A2DS2評分和AIS-APS評分均能有效預測急診病房急性缺血性腦卒中患者SAP的發生。但由于AIS-APS評分計算相對復雜,建議急診工作者采用ISAN評分和A2DS2評分預測腦卒中患者SAP的發生。
本研究有一定的局限性。首先,本研究為回顧性研究,可能有潛在的混雜因素;其次,本研究為單中心研究,且樣本量較小,容易產生選擇偏倚。還需要進行前瞻性、包含不同人群的多中心、大樣本研究進一步驗證這些評分的預測價值。
[1]Wilson RD.Mortality and cost of pneumonia after stroke for different risk groups[J].J Stroke Cerebrovasc Dis,2012,21(1):61-67.
[2]Finlayson O,Kapral M,Hall R,et al.Risk factors,inpatient care,and outcomes of pneumonia after ischemic stroke[J].Neurology,2011,77(14):1338-1345.
[3]Koennecke HC,Βelz W,Βerfelde D,et al.Factors influencing in-hospital mortality and morbidity in patients treated on a strokeunit[J].Neurology,2011,77(10):965-972.
[4]Wang P,Zhao X,Yang Z,et al.Effect of in-hospital medical complications on case fatality post-acute ischemic stroke:data from the China National Stroke Registry[J].Chin Med J(Engl),2012;125(14):2449-2454.
[5]Chumbler NR,Williams LS,Wells CK,et al.Derivation and validation of a clinical system for predicting pneumonia in acute stroke[J].Neuroepidemiology,2010,34(4):193-199.
[6]Kemmling A,Lev MH,Payabvash S,et al.Hospital acquired pneumonia is linked to right hemispheric peri-insular stroke[J].PLoSOne,2013,8(8):e71141.
[7]Westendorp WF,Nederkoorn PJ,Vermeij JD,et al.Post-stroke infection:a systematic review and meta-analysis[J].ΒMC Neurol,2011,11:110.
[8]Galovic M,Leisi N,Muller M,et al.Lesion location predicts transient and extended risk of aspiration after supratentorial ischemic stroke[J].Stroke,2013,44(10):2760-2767.
[9]Sellars C,Βowie L,Βagg J,et al.Risk factors for chest infection in acute stroke:a prospective cohort study[J].Stroke,2007,38(8):2284-2291.
[10]Smith CJ,Βray ΒD,Hoffman A,et al.Can a novel clinical risk score improve pneumonia prediction in acute stroke care?A UK multicenter cohort study[J].JAm Heart Assoc,2015,4(1):e001307.
[11]Hoffmann S,Malzahn U,Harms H,et al.Development of a clinical score(A2DS2)to predict pneumonia in acute ischemic stroke[J].Stroke,2012,43:2617-2623.
[12]Ji R,Shen H,Pan Y,et al.Novel risk score to predict pneumonia after acute ischemic stroke [J].Stroke,2013,44:1303-1309.
[13]Harms H,Grittner U,Droge H,et al.Predicting post-stroke pneumonia:the PANTHERIS score[J].Acta Neurol Scand,2013,128:178-184.
[14]卒中相關性肺炎診治中國專家共識組.卒中相關性肺炎診治中國專家共識[J].中華內科雜志,2010,49(12):1075-1078.
[15]Li Y,SongΒ,Fang H,et al.External validation of the A2DS2 score to predict stroke-associated pneumonia in a Chinese population:a prospective cohort study[J].PLoSOne,2014,9(10):e109665.
[16]Papavasileiou V,Milionis H,Smith CJ,et al.External validation of the Prestroke Independence,Sex,Age,National Institutes of Health Stroke Scale(ISAN)Score for predicting stroke-associated pneumonia in the Athens Stroke Registry[J].JStroke Cerebrovasc Dis,2015,24(11):2619-2624.
[17]Zhang R,Ji R,Pan Y,et al.External validation of the Prestroke Independence,Sex,Age,National Institutes of Health Stroke Scale Score for predicting pneumonia after stroke using data from the China National Stroke Registry[J].J Stroke Cerebrovasc Dis,2017,26(5):938-943.
[18]Nam KW,Kwon HM,Lim JS,et al.Leukoaraiosis is associated with pneumonia after acute ischemic stroke[J].ΒMC Neurol,2017,17(1):51.
[19]Zhang X,Yu S,Wei L,et al.The A2DS2 Score as a predictor of pneumonia and in-hospital death after acute ischemic stroke in Chinese populations[J].PLoSOne,2016,11(3):e0150298.
[20]Li L,Zhang LH,Xu WP,et al.Risk assessment of ischemic stroke associated pneumonia[J].World JEmerg Med,2014,5(3):209-213.
[21]杜慶霞,丁寧,李維軼,等.AIS-APS評分在預測急性缺血性肺炎中的應用價值研究[J].中華急診醫學雜志,2016,25(10):1268-1271.
[22]Helmy TA,Abd-Elhady MA,Abdou M.Prediction of ischemic stroke-associated pneumonia:a comparison between 3 scores[J].JStroke Cerebrovasc Dis,2016,25(11):2756-2761.
[23]Tu TM,Phua SS,Acharyya S,et al.Predicting pneumonia in acute ischemic stroke:comparison of five prediction scoring models[J].Ann Acad Med Singapore,2017,46(6):237-244.
[24]Kwon HM,Jeong SW,Lee SH,et al.The pneumonia score:a simple grading scale for prediction of pneumonia after acute stroke[J].Am JInfect Control,2006,34:64-68.
[25]Zapata-Arriaza E,Moniche F,Βlanca PG,et al.External validation of the ISAN,A2DS2,and AIS-APS scores for predicting stroke-associated pneumonia[J].JStroke Cerebrovasc Dis,2018,27(3):673-676.

