膿毒癥患者靜息能量代謝測定指導營養目標能量治療的臨床研究
黃小洵,孟繁甦,謝昌聯,林 冰,陳華瓊,王國軍,劉八一,郭應軍
(廣東省中山市中醫院,廣東 中山 528400)
營養支持治療已經是膿毒癥患者治療的重要組成部分,雖然醫務人員都重視營養支持治療,但是膿毒癥患者營養不良的狀況并沒得到明顯的改善。上世紀90年代膿毒癥患者的營養不良發生率高達43%,而近年的調查發現仍然有高達30%~50%的膿毒癥患者存在明顯的營養不良狀況。而不恰當的營養支持治療是營養不良的原因之一。營養不足可使機體免疫功能低下,使得膿毒癥患者感染更加難以控制,而營養過多則容易導致脂肪堆積,肝功能損害及免疫功能受損,而恰當的營養支持治療能改善膿毒癥患者的預后[1]。然而如何給予恰當的營養支持仍然是一個挑戰。所以制定一個適合患者的目標營養值就顯得非常重要。本研究以測量靜息能量代謝值為目標能量值,從低能量給予、正常能量給予及高能量給予等三個層面與根據體重給予的目標能量值進行對比分析,探討膿毒癥患者營養支持治療的恰當的目標能量值。
1 資料與方法
1.1一般資料:選擇2015年10月~2017年8月我院重癥醫學科住院的需要呼吸機輔助呼吸的膿毒癥患者80例。納入標準:①年齡>18歲;②行呼吸機輔助呼吸>3 d者;③連續耐受腸外或者腸內營養者;④呼吸機參數測量前2 h及測量期間無需調整者。排除標準:①血壓很不穩定需頻繁調整升壓藥者;②胸腔有氣體逸出,如氣胸或者胸腔閉式引流管者;③呼吸急促,頻率>35次/min;④吸入氧濃度超過60%;呼氣末正壓超過15 cm H2O(1 cm H2O=0.098 kPa);⑤輸注碳酸氫鈉者。
1.2研究分組:80例入選患者隨機分為四組,每組各20例。其中ACCP組為以ACCP公式25 kcal/(kg·d)為目標能量值;低能量組給予小于靜息能量代謝測定值的90%;正常能量組給予靜息能量代謝測定值的90%~110%;高能量組給予大于靜息能量代謝測定值的110%。所有膿毒癥患者在入ICU后均接受2012年SSC指南制定的標準集束化治療進行規范性治療,呼吸機輔助呼吸支持,嚴格血糖控制,維持循環穩定[2]。所有病例均遵循醫院醫學倫理委員會要求簽署知情同意書。
1.3研究方法
1.3.1主要的評分指標: APACHEII評分、SOFA評分及NRS2002評分。
1.3.2記錄研究對象進入ICU后的基線資料:包括年齡、體重、身高、APACHE II評分、SOFA評分、NRS2002、體重指數。入科后每天測量其靜息能量代謝值,并計算ACCP公式法的靜息能量代謝值。
1.3.3靜息能量代謝測定:采用美國GE Healthcare Finland Oy公司生產的B650監護儀的呼吸間接測定靜息能量代謝值。ACCP組能量公式為:體重×25 kcal/kg[3]。
1.3.4營養的給予:病情平穩1天后行腸內營養支持治療,目標能量值達標時間為5天,不能達標者則給予補充腸外營養。對不能耐受腸內營養的患者,則行全腸外營養治療。腸內營養:腸內營養制劑由紐迪希亞公司生產的能全力制劑。腸外營養制劑:由科室在超凈臺自行配制。脂肪乳采用百特公司生產的20%中長鏈脂肪乳劑,12%的18AA氨基酸,配制葡萄糖:脂肪能量比例各占50%。給予蛋白量為1 g/(kg·d),胰島素控制血糖在8~10 mmol/L。
1.3.5具體觀察指標:記錄患者每天的基礎能量代謝值;記錄患者治療前及治療后第1天、第3天、第7天的病情評分指標;記錄患者治療后的臨床治療情況:包括在ICU治療時間及住院時間、呼吸機輔助通氣時間及60 d內的生存時間。

2 結果
2.1各組基線資料的比較:各組患者的性別、年齡、體重指數、APACHEII評分、SOFA評分及NRS2002評分等基線資料相比,差異無統計學意義(均P>0.05)。見表1。
2.2各組患者靜息能量及目標能量的比較:各組患者第1天代謝車測定的靜息能量代謝值相比,差異無統計學意義(P=0.177),但在ICU住院期間的能量攝入可見明顯差異(P=0.023),由高到低依次為高能量組、正常能量組、ACCP組及低能量組。見表2。
表1各組基線資料的比較

項目ACCP組低能量組正常能量組高能量組P值年齡(x±s,歲)53.5±15.755.3±16.658.4±14.857.2±18.60.233性別(男/女,例)9/1110/1012/811/90.776體重指數(x±s)20.5±5.523.3±5.821.2±5.822.3±4.40.652APACHEⅡ評分(x±s)25.4±6.726.6±7.827.2±8.126.5±7.10.366NRS2002評分(x±s)4.5±1.14.4±1.24.7±1.94.8±1.70.821
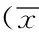

項目ACCP組低能量組正常能量組高能量組P值靜息能量代謝車測定值(kcal)1 498±5541 523±6081 477±6081 451±6320.177ICU平均能量攝入值(kcal/d)1 325±4151 239±4561 435±5801 690±6570.023
2.3各組患者臨床狀況及預后的比較:四組患者在ICU治療時間有明顯的差異(P=0.021),正常能量組在ICU治療時間最短(17.7±8.6)d,而其他三組在ICU治療時間相似。四組患者機械通氣的時間未見明顯差異(P=0.725)。四組患者的整個住院時間差異有統計學意義(P=0.044),正常能量組患者的住院時間最短(26.7±10.10)d,高能量組住院時間最長(38.7±15.8)d。正常能量組患者的60 d病死率為20%,低于其他三組,差異有統計學意義(P=0.018)。見表3。
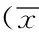

項目ACCP組低能量組正常能量組高能量組P值ICU治療時間(d)20.4±10.322.3±11.617.7±8.621.1±12.50.021機械通氣時間(d)14.5±6.815.4±8.711.3±5.516.2±9.60.725住院時間(d)32.8±11.933.5±15.626.7±10.138.7±15.80.04460 d病死率(%)303520400.018
3 討論
膿毒癥患者代謝的改變導致其營養供應變得很復雜。而不正確的、不恰當的營養供給是膿毒癥患者營養不良的重要原因之一。在重癥監護病房的調査發現75%危重病患者入院時就存在不同程度的營養不良,而且在重癥監護病房住院期間即使給予腸內營養支持治療,仍然不能很快改善其營養不良狀態。本研究發現膿毒癥患者NRS2002評分4.4~4.8分,提示危重癥患者需進行更加合理的營養支持治療,才能避免進一步加重危重病患者本已經存在營養不良狀態。歐洲腸外及腸內營養協會和美國的腸外和腸內營養協會推薦了多種形式的危重癥患者能量供給方法,有的使用間接測熱法來測定營養供給,有的用公式計算來給予營養能量目標。呼吸間接測定靜息能量代謝值在臨床上應用最為普遍,是測量靜息能量代謝的金標準[4]。本研究采用呼吸間接測定靜息能量代謝值。但是目前關于制定營養治療的能量目標仍存在爭議[5]。一種觀點認為低目標能量的營養治療能改善預后,而另一種不同的觀點認為危重病患者需要給予更多的目標能量的營養治療,低目標能量對預后不利。
本研究是通過測定靜息能量代謝值作為營養治療的目標能量值。根據靜息能量代謝測定值分別從低能量給予、正常能量給予及高能量給予等三個層面進行分析,并同時與根據體重給予的目標能量值進行對比分析。各組患者的體重指數、APACHEII評分、SOFA評分及NRS2002評分等基線資料相比,差異均無統計學意義(P>0.05),住院第1天靜息能量代謝測定值比較,差異無統計學意義(P=0.177)。從ICU住院期間的能量攝入來看,各組存在明顯差異(P=0.023),由高到低依次為高能量組、正常能量組、ACCP組及低能量組。同時研究發現,不同的目標能量值對機械通氣時間無明顯影響,但是顯著影響危重病患者的ICU住院時間及整個住院時間。四組患者機械通氣的時間比較,差異無統計學意義(P=0.725)。四組患者在ICU治療時間有明顯的差異(P=0.021),正常能量組在ICU治療時間最短(17.7±8.6)d,而其他三組在ICU治療時間相似。四組患者的整個住院時間差異有統計學意義(P=0.044),正常能量組患者的住院時間最短(26.7±10.10)d,高能量組住院時間最長(38.7±15.8)d。本研究發現不同的目標能量支持治療也影響著危重病患者的預后,正常能量組患者的60天病死率為20%,低于其他三組,差異有統計學意義(P=0.018)。
本研究新穎之處在于通過代謝車測定的靜息代謝值來給予膿毒癥患者進行營養支持治療,能準確、個體化的給予目標能量值。但本研究存在病例數量較少、膿毒癥的集束化治療可能產生偏倚等不足之處,下一步需要進行大規模多中心的隨機對照研究。
4 參考文獻
[1] 馬年斌,萬 珍,劉劍飛,等.早期腸內營養對重癥膿毒癥患者預后的影響[J].腸外與腸內營養,2015,22(3):174.
[2] Dellinger RP,Levy MM,Rhodes A,et al.Surviving Sepsis Campaign Guidelines Committee including the Pediatric Subgroup.Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012[J].Crit Care Med,2013,41(2):580.
[3] Cerra FB,Benitez MR,Blackburn GL,et al.Applied nutrition in ICU patients.A consensus statement of the American College of Chest Physicians[J].Chest,1997,111(3):769.
[4] Da Racha EE,Alves VQ,Silva MH,et al.Can measured resting energy expenditure be estimated by flrmulae in daily clinical nutrition practice?[J].Curr Opin Clin Nutr Metab care,2005,8(3):319.
[5] Cooney RN,Frankenfield DC.Determining energy needs in critically ill patients: equations or indirect calorimeters[J].Curr Opin Crit Care,2012,18(2):174.

