先天性雙側始基子宮超聲診斷1例報告
趙冬冰
(解放軍第202醫院優生優育研究所彩超室,遼寧 沈陽 110000)
女性在胚胎期,雙側副中腎管(苗勒氏管)發育為女性生殖道。胚胎6~7周副中腎管出現。約在第10周雙側副中腎管中段及尾段向內、向下,在中線與對側相會融合,尾端達尿生殖竇背側。雙側未融合的頭段發展為輸卵管,融合部分發展為子宮和宮頸。12周時雙副中腎管間的隔融合形成單腔,發育為子宮和陰道上段。在該發育過程中,若有內、外因素的影響,使子宮發育停滯在演變的不同階段或融合不全,形成各種類型的畸形子宮[1]。當然,雙側副中腎管在胚胎發育得任何時期都有可能隨時停止發育,當在胚胎早期副中腎管的尾端停止發育時,就能發育形成先天性無陰道、先天性無子宮或者雙側始基子宮等類型。始基子宮大多數沒有宮腔或有宮腔,存在有功能或者無功能的子宮內膜,雙卵巢發育正常的患者,觀察乳腺、外陰的發育也可為正常。
1 病例報告
臨床資料
患者,女,17歲,閉經,以往外院檢查診斷為先天性無子宮。家屬自述曾經染色體檢查結果為正常。于2017年1月16日來我院檢查。
2 超聲檢查
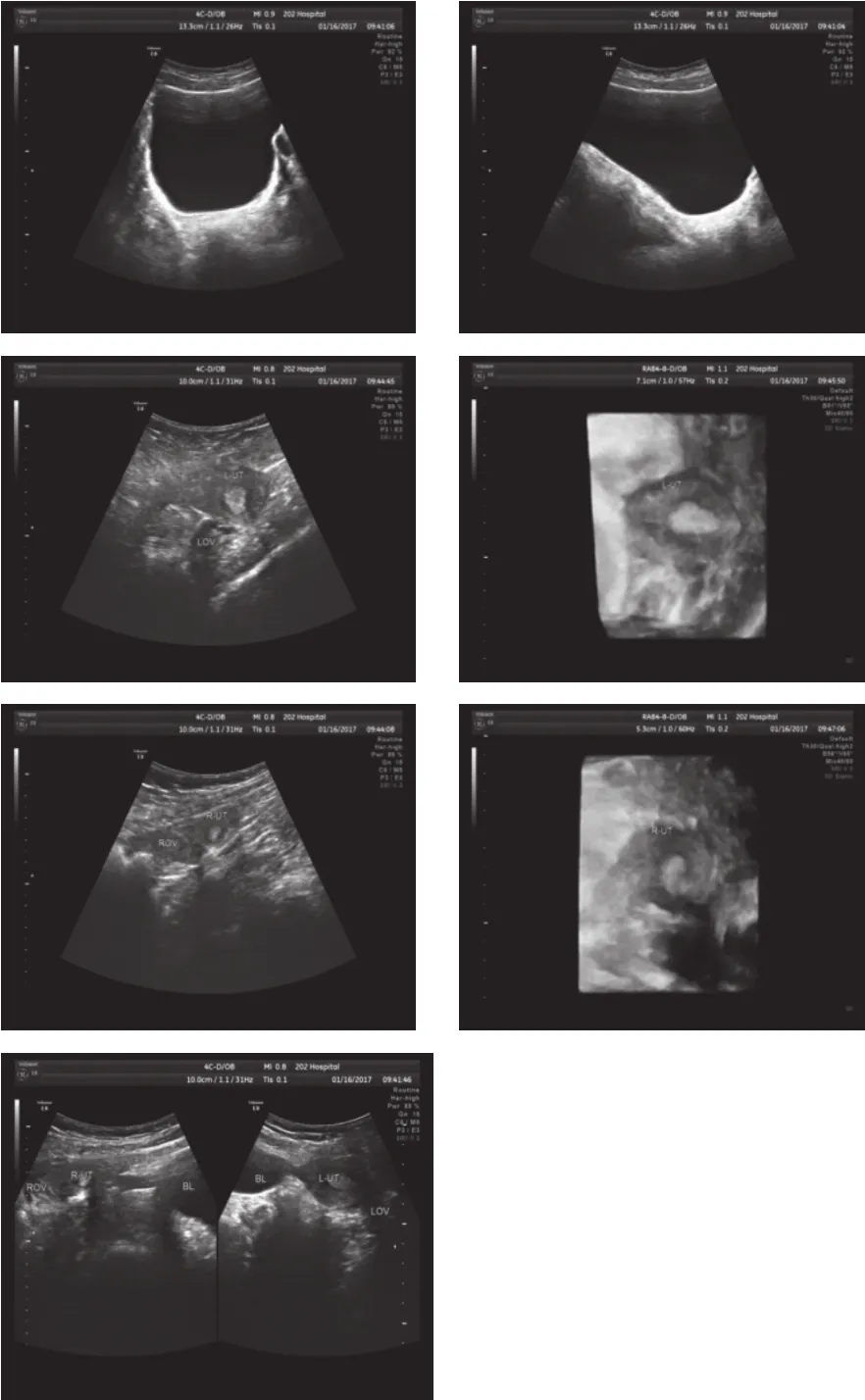
囑患者適度充盈膀胱后,盆腔子宮區內掃查未見子宮及明顯的陰道影像,雙側附件區未探及卵巢回聲,后加大掃查范圍,上界平臍水平,雙側達髂骨上極,則超聲所見:
盆腔掃查子宮區未見明顯子宮影像。
右側髂前上棘內側可見一子宮宮體回聲,大小約2.4×2.1×1.8 cm,其內可見內膜回聲,厚約0.4 cm。未見宮頸及陰道回聲。其右側可見大小約3.2×2.6 cm卵巢組織回聲,兩者關系密切。
左側髂前上棘內側可見另一子宮宮體回聲,大小約3.3×2.8×3.2 cm,其內可見內膜回聲,厚約0.7 cm。未見宮頸及陰道回聲,其左側可見大小約2.6×1.3 cm卵巢組織回聲,兩者關系密切。
檢查結論:
子宮先天畸形可能性大
盆腔雙側髂前上棘內側異常回聲,注意雙側始基子宮
3 臨床診療
因該患者為未成年未婚女性,既往檢查染色體正常,經家屬簽字同意后,本次僅行婦科檢查:僅可見一小段陰道。
4 討論診斷方法
臨床上有多種方法用于先天性子宮畸形的診斷及鑒別診斷,而確診先天性子宮畸形常需多種方法相結合。各種方法按診斷價值可大致分為:Ⅰa類:宮腹腔鏡聯合、宮腔聲學造影、3D超聲;Ⅰb類:單純宮腔鏡;Ⅱ類:子宮輸卵管碘油造影、2D超聲;Ⅲ類:核磁共振、懷孕或者分娩過程中的體格檢查及臨床評估。[2]其中的Ⅰa類及Ⅰb類的診斷價值均比較高,正確率>90%,但對葉Ⅰb類其鑒別價值則非常有限。我們在臨床上患者就診后,常用的檢查方法通常是采用經陰道超聲檢查,因為超聲檢查是一種非常容易被患者接受的檢查手段,并且相比較核磁共振檢查,費用要更加經濟實惠。但是超聲也有它的局限性,其掃查范圍有限,這就要求檢查醫生要思維靈活,熟練手法,采取陰式和腹式聯合檢查,檢查時不能僅局限在常規的掃查位置及掃查范圍,輕易的對疾病做出診斷,對待特殊病例、異位發育、較大腫物的情況,一定要加大掃查范圍,上界可以超過臍上,兩側可達腋中線,甚至到腋后線,并且調節機器的深淺度、增益的大小,做到不誤診、不漏診,而且要熟悉解剖位置及鑒別診斷,給臨床醫生提供準確的參考價值。但超聲檢查對子宮畸形的準確的分型則存在一定困難。
5 鑒別診斷
5.1 先天性無子宮
盆腔子宮區內未掃查到明顯的子宮回聲,而大多數在雙側的附件區可以掃查到正常發育的卵巢回聲,可以清晰的看見卵巢內的竇卵泡回聲。
5.2 始基子宮
比較常見的是在盆腔掃查時,可以掃查到與正常子宮回聲相似的實性中等回聲,邊界清晰,呈條索狀,絕大部分沒有明顯的宮腔及子宮內膜回聲,宮體相對較正常的小,宮體與宮頸結構分界限不清楚,可見陰道氣線。而少數部分是在患者的卵巢兩側可見一類圓形的等回聲、回聲均勻、邊界清楚,與正常子宮肌層回聲類似,這可能就是發育停止的副中腎管,等回聲其內可以有或沒有清晰的內膜組織。含有內膜組織的也可以與正常內膜一樣,有周期性剝脫,形成少量的液性暗區。
5.3 子宮發育不良
子宮與正常子宮比較時,明顯減小,宮頸則相對較長,可能是因為兩側副中腎管會和后又在短時間內停止發育而造成的。超聲掃查表現為盆腔子宮區內可見明顯的子宮體、宮頸及陰道回聲,但宮相體相發育比較小,宮體與宮頸的大小之比為1:1,也可以部分比為2:3,可以看見正常宮腔及內膜回聲,兩側卵巢大小、發育則為正常。
[1] Maubon A,Graef M, Conaieu C, et al. Imaging of gynecologic malformations[J].J Radiol. 2001,82(12):1783.
[2] CHAN Y-y,Jayaprakasan K,Zamora J, et al. The prevalence of congenital uterine anomalies in unselected and high-risk populations:a systematic review [J].Hum Reprod Update,2011,17(6):761-771.

