不同程度宮頸上皮內瘤變(CIN)患者高危型HPV感染情況的臨床研究
孫玉香
(山東泰安新汶良莊礦業有限公司醫院婦產科,山東 泰安 453000)
臨床研究發現宮頸上皮內瘤變(cervical intraepithelial neoplasia,CIN)患者中高危型乳頭狀瘤病毒(high-risk type human papillomavirus,HR-HPV)感染與CIN的發生、發展有關系。本研究檢測不同級別CIN患者住院期間的HR-HPVDNA載量,觀察住院期間HR-HPV陽性率,探討CIN病變級別與HR-HPV感染的關系,希望能對CIN患者的病情預測及診治提供一定的幫助。
1 資料與方法
1.1 研究對象:選取2012年8月至2017年8月我院收治的CIN患者100例,年齡25~36歲;其中Ⅰ級50例、Ⅱ級20例、Ⅲ級30例。納入標準:液基薄層細胞學檢查(TCT)篩查結果異常;進一步行陰道鏡下宮頸活檢確診為CIN;自愿加入本研究,能夠配合檢測及觀察者;排除既往有陰道手術史、習慣性流產史,前置胎盤及精神疾病者。本研究獲得本院醫學倫理委員會批準。
1.2 方法
1.2.1 TCT及病理檢查:采用TCT系統采集宮頸表面及經管脫落上皮細胞,送細胞學檢查,診斷標準參照國際癌癥協會宮頸細胞學分類系統分類法(2001年版)。TCT檢查異常的患者,行陰道鏡檢查,使用萊卡電子陰道鏡,按照標準步驟進行檢查,對宮頸組織進行活檢,病理診斷參照WHO制定的國際疾病分類標準(2003年版)。
1.2.2 HR-HPVDNA載量檢測:采用宮頸管刷(美國Digene公司)在宮頸外口旋轉3周并停留1 min,采集宮頸外口分泌物。采用第二代雜交捕獲試驗(HC-Ⅱ)技術進行HR-HPV定性及半定量檢測HR-HPV類型,HR-HPVDNA載量半定量檢測具體方法參照WHO制定的人乳頭狀瘤病毒感染及病毒載量檢測方法。
1.2.3 隨訪復查:CIN患者住院期間每8~12周復查陰道鏡,對宮頸可疑病變取活檢并同時HR-HPVDNA載量檢測。出院后復查陰道鏡,對宮頸可疑病變取活檢并同時HR-HPVDNA載量檢測。若住院期間病情進展為宮頸癌,適當處理。本研究無住院期間進展為宮頸癌病例,無出院后失訪病例。
1.2.4 統計學方法:采用SPSS20.0版統計學軟件進行處理。計數資料以百分率表示,組間比較采用卡方檢驗,計量資料以均數加減標準差表示,組間比較采用t檢驗,多組間比較采用方差分析,CIN病變級別與HR-HPV關系采用Spearman等級相關性分析,以P<0.05表示差異具有統計學意義。
2 結 果
2.1 不同級別CIN患者住院期間HR-HPV陽性率:CIN患者HR-HPV陽性率為85%(85/100),CINⅠ級、Ⅱ級、Ⅲ級患者住院期間HRHPV陽性率分別為78.00%、85.00%、96.67%,差異具有統計學意義(P<0.05);HR-HPV陽性率與CIN病變級別呈正相關(r=0.783,P<0.P5),見表1。

表1 不同級別CIN患者住院期間HR-HPV陽性率
2.2 不同級別CIN患者住院期間及出院后HR-HPVDNA載量變化:CINⅠ級、Ⅱ級、Ⅲ級患者住院期間HR-HPV DNA載量比較差異無統計學意義(P>0.05);出院后CINⅢ級患者的HR-HPV DNA載量明顯高于Ⅱ級、Ⅰ級患者,差異具有統計學意義(P<0.05);同一級別CIN患者住院期間HR-HPV DNA載量明顯高于出院后,差異具有統計學意義(P<0.05),見表2。
3 討 論
宮頸癌的發病原因及機制尚未完全清楚,但HR-HPV持續感染已成為公認的宮頸癌發生發展的重要影響因素[1]。HPV是一種屬于乳多空病毒科的乳頭瘤空泡病毒A屬,是球形DNA病毒,能引起人體皮膚黏膜的鱗狀上皮增殖。HPV目前已分離出130多種,其中黏膜高危型HPV-16、18、30、31、33、35、39與宮頸癌與宮頸癌關系密切。大量文獻已經證明,宮頸病變程度越重,HR-HPV陽性率越高。朱利等[2]報道,非住院期間CINⅠ、Ⅱ、Ⅲ患者中HR-HPV陽性率分別為30.5%、57.8%和64.6%,在宮頸癌中高達100%。本研究發現CIN患者HR-HPV陽性率為85.00%(85/100),并且隨著CIN病變程度的升高HR-HPV陽性率也逐漸升高,與以往的報道基本一致。可見,住院期間檢測HR-HPV對于預測CIN的發生發展具有重要的臨床意義。
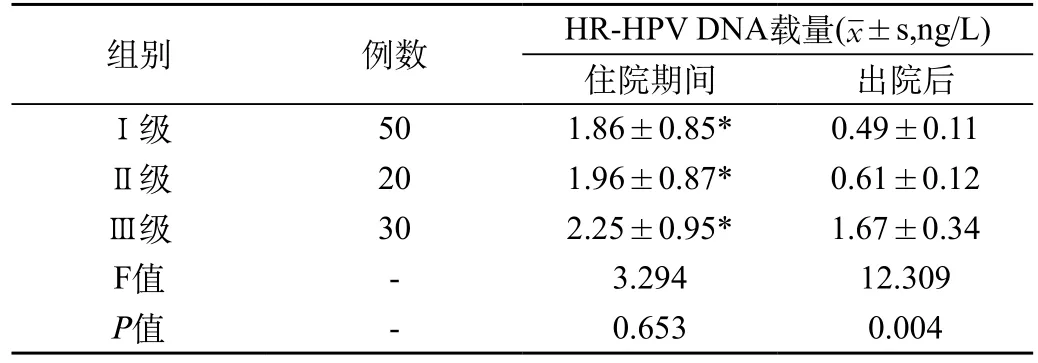
表2 不同級別CIN患者住院期間及出院后HR-HPVDNA載量變化
本研究同時對CIN不同病變級別患者出院后的HR-HPV自然轉陰情況進行觀察,結果發現,CIN病變級別越高術后6個月的HR-HPV自然轉陰率越低,也說明宮頸病變越高,越容易造成HR-HPV的持續感染,提示對于CIN尤其是Ⅲ級患者,出院后應盡早進行復查,并根據活檢結果給予適時合理的治療。文獻報道,高HR-HPVDNA載量是進展性CIN及宮頸癌的危險因素[3]。研究HR-HPVDNA載量對于CIN的診治均具有重要的指導意義。學者報道非住院期間CIN患者病變級別越高HR-HPVDNA載量越高,二者呈正相關。但有學者報道非住院期間CIN患者的病變級別與HR-HPVDNA載量無明顯相關性[4]。。
本研究結果顯示不同病變級別CIN患者住院期間HR-HPVDNA載量無明顯差異,而出院后時CINⅢ級患者的HR-HPVDNA載量明顯高于其他各級別,表明住院期間CIN病變級別越高出院后HR-HPV越難清除,尤其是Ⅲ級患者。本研究同時發現同級別CIN患者住院期間HR-HPVDNA載量明顯高于出院后,分析原因為CIN患者住院期間免疫力低下,同時感染多種HR-HPV亞型的可能性升高,出院后患者的免疫力逐漸恢復,低致病力亞型的病毒容易被清除,由低致病力亞型病毒引起的CINⅠ級和Ⅱ級患者,可能會降低為正常或Ⅰ級;而高致病力亞型病毒(如16、18型)不容易被清除,由高致病力亞型病毒導致的CINⅢ級患者出院后自然逆轉的可能性極小。因此,對于CIN的患者,住院期間應進行HR-HPV分型篩查,并可根據出院后復查的病毒載量預測疾病轉歸。
綜上所述,住院期間HR-HPV分型及DNA載量檢測是宮頸病變及宮頸癌篩查的重要指標。對于合并CIN的患者住院期間進行HR-HPV分型檢測,出院后進行病毒載量檢測對于判斷病變程度、預測疾病發展,預防疾病進展,具有重要的臨床意義。

