三種方法測量干眼淚膜穩定性的比較研究
張志芳,謝立科,匡薪錡,鎮華,郝曉鳳,秦睿,祁怡馨,明靜,孫會蘭
干眼是眼科門診比較常見的眼病之一,2013年1月中華醫學會眼科學分會角膜病學組對干眼作了新的定義:干眼是淚液的量或質或流體動力學異常引起的淚膜不穩定和(或)眼表損害,從而導致眼不適癥狀及視功能障礙的一類疾病[1]。淚膜穩定性的評估是診斷干眼的重要指征,在臨床上我們廣泛應用淚膜破裂時間來衡量淚膜的質量及穩定性。本研究應用意大利CSO公司的Modi Sirius三維地形圖眼前節視覺分析系統(Sirius)、日本TOMEY公司的RT-7000新型角膜地形圖儀(RT-7000)及傳統的熒光素鈉角膜染色(fluorescein staining,FLS)共同測定干眼患者的淚膜破裂時間,比較三種方法測量干眼患者淚膜穩定性的差異及相關性,為臨床應用提供客觀依據。
1 對象和方法
1.1 研究對象
選擇2016年1月1日—2016年12月31日就診于中國中醫科學院眼科醫院眼科門診的干眼患者。
1.2 診斷標準
參照干眼臨床診療專家共識(2013年)中干眼診斷標準:(1)有干燥感、異物感、燒灼感、疲勞感、不適感、視力波動等主觀癥狀之一。(2)BUT≤5 s或SchirmerⅠ試驗(無表面麻醉)≤5 mm/5 min。 (3)若5 s<BUT≤10 s或 5 mm/5 min<SchirmerⅠ試驗(無表面麻醉)≤低于10 mm/5 min,則須同時有角結膜熒光染色陽性。
1.3 納入標準
( 1) 符合前述干眼診斷標準;(2)18~60 歲的患者;(3)同意并簽署知情同意書。
1.4 排除標準
(1)年齡小于18歲并大于60歲的患者;(2)正在參加其他藥物臨床試驗者的患者;(3)有其他嚴重眼病合并者;(4)合并有心腦血管、肝、腎和造血系統等嚴重危及生命的原發性疾病及精神病患者;(5)妊娠或哺乳期婦女。
1.5 操作方法
1.5.1Sirius測量淚膜穩定性:使用意大利CSO公司生產的Modi Sirius(圖1A)。測量時要求被檢者下頜置于下頜墊上,前額緊貼額帶,自然瞳孔狀態下睜大雙眼,平視正前方,檢查者按照屏幕提示進行瞄準和對焦并到達最清晰時,囑被檢者閉眼睜開后點擊拍攝,檢查者注意觀察Placido環是否出現暗點、斷裂、扭曲,若出現上述情況則點擊停止后保存。在拍攝這段連續的圖像中被檢者不能眨眼,否則需要重新測量以確保結果的準確性。
1.5.2RT-7000測量淚膜穩定性:使用日本TOMEY公司生產的RT-7000角膜地形圖儀(圖1B)。使用時將儀器調整至測量干眼的TSAS(淚液穩定性分析系統)模式,囑被檢者下頜置于顎托上,眼睛視線集中于測量窗口中的可見固視標保持至少6 s,檢查者從顯示器觀察被檢者的眼睛并使用操縱桿移動對齊聚焦,完成對齊后,按下測量按鍵開始測量并記錄數據。在此模式下,mire環從光錐系統投射在患者角膜上并保持6 s,而mire環的影像會在特定的間隔時間中被捕捉,系統通過mire環圖像隨著時間的變化來分析淚液層,并在顏色代碼圖中顯示淚液層隨時間的位置變化,mire環衰弱時間即mire環形狀的變化通過數值表示。
1.5.3FLS測量淚膜穩定性:使用天津晶明新技術開發有限公司的生產的熒光素鈉染色條帶(圖1C)。操作前囑被檢者不要緊張,用熒光素鈉染色條帶以生理鹽水濕潤后,讓被檢者向上看,輕輕拉開下瞼,放入被檢者下穹窿結膜部數秒后取出,然后令被檢者眨眼4-6次,在裂隙燈鈷藍光濾片下觀察角膜前淚膜,用秒表檢測睜眼的淚膜破裂時間,從最后一次瞬目開始記時至裂隙燈下見到角膜上出現點、斑狀淚膜破裂時為止。上述方法重復測量三次,取平均值,測得的時間即為淚膜破裂時間。
1.6 統計學方法
運用SAS 9.3統計軟件包進行方差分析(正態、方差齊性),組內比較采用ANOVA方差分析,兩個變量之間的相關分析采用Pearson相關系數方法,若比較P<0.05,認為差異有統計學意義。
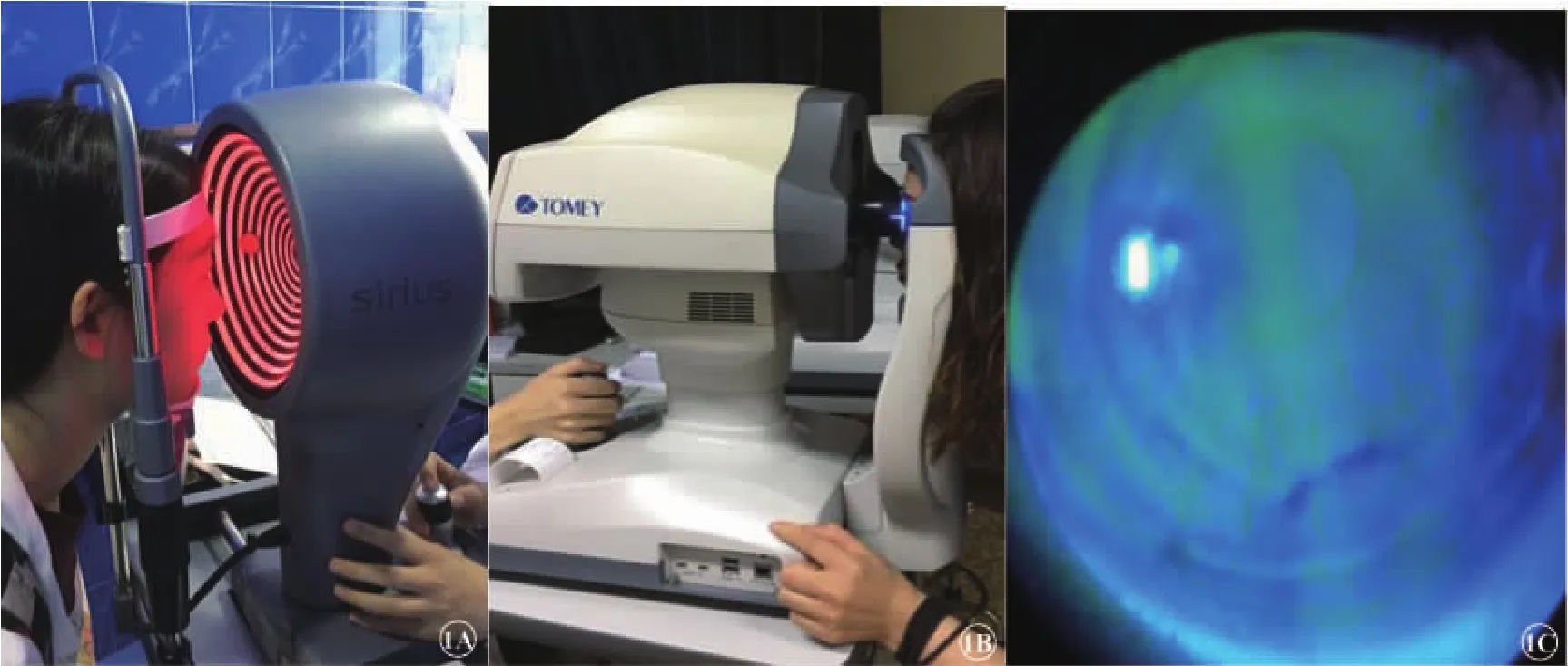
圖1 測量干眼淚膜穩定性的三種操作方法。1A Modi Sirius儀器(三維地形圖眼前節視覺分析系統 );1B RT-7000角膜地形圖儀;1C FLS(熒光素鈉染色條法)
2 結果
2.1 一般資料
本次研究共納入100人,年齡:平均為42.09歲,最小18歲,最大60歲。性別:男性44人(占44%),女性56人(占56%);職業分布:職員68人(占68.00%),工人14人(占14.00%),退休9人(占9.00%),學生 4人(占 4.00%),其它 5人(占 5.00%)。
2.2 三種方法測量淚膜破裂時間的比較
Sirius測量的時間為 2.37±1.12 s,RT7000 測量的時間為 2.23±1.86 s,FLS法測量的時間為3.68±1.05 s, 方差分析結果表明,F=50.23,P=0.000 (P<0.05),三組之間的淚膜破裂時間差異有統計學意義,兩兩比較結果顯示FLS法測量的時間與Sirius和RT7000相比相對較長,P<0.05有統計學差異。而Sirius和RT7000的淚膜測量時間相對較短且他們之間沒有統計學差異,P>0.05(表 1)。
2.3 三種方法測量淚膜穩定性的相關性分析
Pearson相關分析結果表明,FLS和Sirius的相關系數為0.39,FLS和RT7000的相關系數為0.41,均具有統計學意義(P<0.05),而RT7000與Sirius的相關系數為 0.19,無統計學意義(P>0.05)。
3 討論
淚膜穩定性的評估是診斷干眼的重要指標。淚膜是由淚腺分泌的水液層,杯狀細胞分泌的粘蛋白層和瞼板腺分泌的脂質層共同構成的,具有保護角膜、結膜組織的作用。有報道認為,淚膜破裂時間(tear film breakup time,BUT)的檢查結果受很多因素影響,重復性差而且誤差大[2],但我們在研究中發現,只要檢查時操作規范,注意各個細節,可以提高測量結果的準確性。在眼科門診,醫生常根據患者的不適癥狀、BUT試驗和Schirmer試驗作為客觀評價及診斷干眼的主要方法。但在實際檢查中進行Schirmer試驗時,患者大多比較敏感,濾紙放入下穹隆部時耐受性較差,刺激性淚液分泌較多,影響檢查結果。且不同的表面麻醉藥對Schirmer試驗的結果也有不同影響,NaLi[3]在局部有無使用表麻藥對Schirmer試驗對比臨床研究中發現,使用0.5%鹽酸奧布卡因滴眼液能更客觀和可靠的反映干眼的狀態。Koray Gumus[4]在針對無創性評估淚液障礙患者的淚膜穩定性分析研究中發現,RT-7000系統的TSAS軟件中,RBUT的分界點3.0 s、6.0 s時靈敏度為佳,其特異性分別為82.2%和88.0%,此系統提供了關于患者的淚膜穩定性功能的有價值的信息,而且是一種非侵入性診斷干眼的工具,這也可以作為一個指標幫助監控干眼的治療。葉宇峰等[5]用熒光素鈉染色測定淚膜破裂時間時發現從BUT的ROC曲線中當臨界值為5.0 s時,其干眼診斷的靈敏度為70%以上,特異性60%左右;而當BUT臨界值為10 s時,其靈敏度可達95%,但特異性僅為25%左右,小樣本研究表明當BUT臨界值取5.0 s,淚液分泌試驗(ST)臨界值取10mm時其診斷干眼的敏感度和特異度組合相對較佳,且BUT的診斷效能比ST更高。
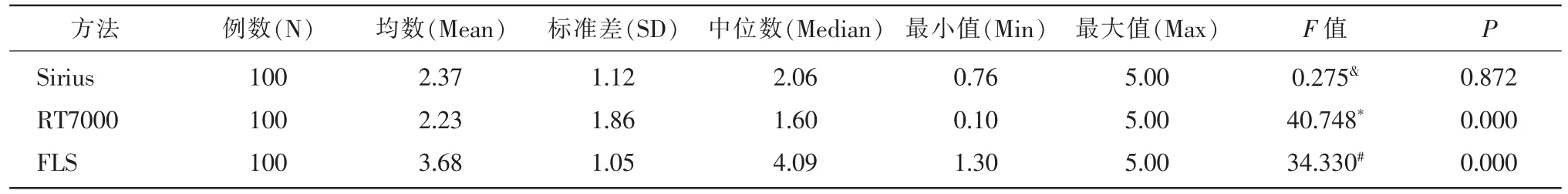
表1 三種方法測量淚膜穩定性比較
本研究分析比較了三種不同的檢查方法對淚膜穩定性的測量,我們發現:Sirius、RT-7000和FLS這三種方法所測量的淚膜破裂時間數值有不同,FLS法測量的時間相對較長,而Sirius和RT7000的淚膜測量時間相對較短且他們之間基本一致,但這三種方法所測得的值在趨勢上是一致的;三種不同方法所測得的淚膜破裂時間數值對干眼都有診斷和治療意義,臨床中可根據診療和患者的條件采用不同方法或聯合幾種方法來進行評估。

