經胸多普勒超聲心動圖觀察冠狀動脈旁路移植術圍術期左乳內動脈-左前降支橋血管的血流變化
趙舟,高俊雪,秦俊超,劉晶,劉剛,陳生龍,陳彧
冠狀動脈(冠脈)旁路移植術(CABG)自1968年首次開展以來,已迅速成為復雜冠脈病變患者的標準治療方案之一[1]。目前CABG后對于橋血管通暢性的判斷更多的是依賴冠脈造影或冠脈計算機斷層攝影術(CT)檢查,但其為有創檢查,且價格昂貴,不利于反復進行和普遍開展,并且對于某些特殊人群(如腎功能不全等)可能會存在潛在的風險。因此,無創的經胸多普勒超聲檢查對于判斷CAGB術前、術后橋血管血流的情況具有優勢[2],用于乳內動脈以及其他橋血管血流的評估更加便捷,全程無創且成本相對低廉,便于患者接受。近年來,即時血流測量儀(TTFM)以其準確性、便捷性、穩定性和可重復性成為判斷CABG術中橋血管吻合口血流狀態的重要手段[3,4],TTFM有效規避了因外科吻合及其他因素所導致的橋血管不通暢所引起的圍術期心血管事件的發生,降低了圍術期死亡率[5]。本研究旨在比較CABG術前、術后經胸多普勒超聲與術中TTFM檢測LIMA橋的血流變化情況。
1 資料與方法
臨床資料: 選取2015年~2016年于我院心外科接受CABG的患者94例,其中男性75例(79.8%),平均年齡(63.4±9.6)歲。入選標準:原位左乳內動脈(LIMA)-左前降支(LAD)搭橋。排除標準:(1)未使用乳內動脈者;(2)使用LIMA但靶血管非LAD者;(3)LIMA離斷后近端吻合至主動脈者。94例患者中,單純CABG患者84例(89.4%),CABG合并瓣膜置換手術患者4例,合并其他手術患者6例;平均搭橋(2.7±1.0)支。行正中開胸CABG患者86例(91.5%),選擇微創CABG(MIDCAB)患者8例(8.5%),高血壓患者61例(64.8%),糖尿病患者35例(37.2%),超聲心動圖檢查左心室射血分數(LVEF)為(60.7±10.8)%。體重指數(BMI)為(25.2±3.03)kg/m2。
手術方法:患者氣管插管靜脈吸入復合全身麻醉。(1)常規正中開胸CABG:低頻電刀游離LIMA,全身肝素化后遠端離斷并使用罌粟堿濕紗布保護,近端原位完成LIMA-LAD的吻合。(2)行MIDCAB:為單支病變或實施雜交手術,全麻后氣管插管單肺通氣經左外側胸壁第四、五肋間切口進胸,使用懸吊式乳內動脈牽開器撐開左側胸壁后獲取LIMA,然后完成LIMA-LAD的吻合。
經胸多普勒超聲心動圖檢查(APLIO500 TUS-A500):經胸超聲診斷設備采用的探頭(東芝APLIO500,日本)分別為PLT-704SBT(頻率 4~11MHz)和 PVT-712BT(頻率 4~11 MHz)兩個型號。囑患者仰臥位,肩部墊高,頭部微微后仰,充分顯露左側頸肩部。將探頭置于左鎖骨上窩做橫切,探及鎖骨下動脈長軸,然后將探頭旋轉90%,由內向外滑動,于鎖骨下動脈下壁即椎動脈起始部的對側可見乳內動脈起始部。術前:94例患者均于術前行經胸多普勒超聲心動圖明確雙側乳內動脈血管有無狹窄或斑塊形成(如有狹窄或斑塊影響血流者棄用),同時獲得雙側乳內動脈直徑、血流量以及搏動指數(PI)。術中:使用TTFM(Medistim VQ2011,Oslo Norway)測量術中LIMA橋的血流量和搏動指數等相關參數(圖1,2)。全部橋血管吻合完畢后,予以魚精蛋白中和,待循環穩定根據橋血管直徑選擇合適尺寸的超聲探頭(2或3)在近吻合口處將橋血管置入探頭內進行直接測量[6]。對于測量結果不滿意者,可將其周圍結締組織去除骨骼化后再次進行測量。必要時需反復檢查吻合口及移植血管,甚至重新吻合后再次測量。術后:術后1周出院前再次行經胸多普勒超聲檢查LIMA橋。術前和術后經胸多普勒超聲檢查均由同一位超聲科醫生完成。
術中判定橋血管血流是否滿意的標準:(1)測量乳內動脈橋血管時耦合度滿意(>50%以上);(2)TTFM顯示血流波形形態穩定且具有重復性;(3)平均流量紅線處于平臺期穩定后記錄上述數據;(4)按照文獻[7],搏動指數<5,流量>15 ml/min是一個較滿意的血管流量參數。
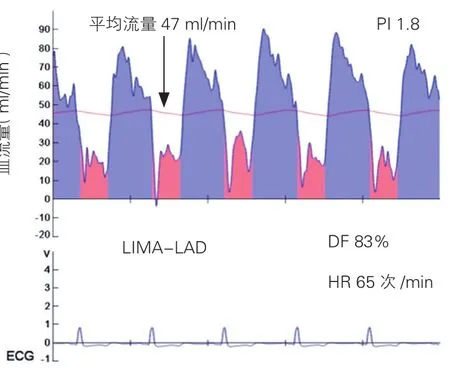
圖1 瞬時血流測量儀獲取術中血流圖
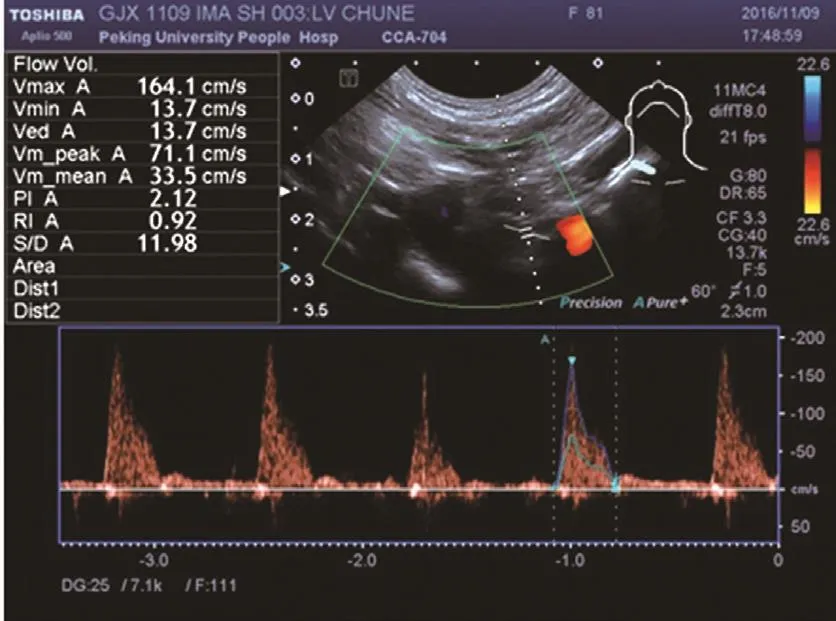
圖2 術后行乳內動脈經胸多普勒超聲血流波形
統計學方法: 應用SPSS 20.0統計軟件包進行分析。計量資料用均數±標準差表示。術前、術后乳內動脈相關指標比較使用配對t檢驗。對LIMA橋術中血流量以及搏動指數同術前、術后的相關參數進行相關性分析(Pearson相關),R值約接近1相關性越大。P<0.05為差異有統計學意義。
2 結果
94例患者術前、術中和術后1周乳內動脈橋的先關參數比較(表1):術前:LIMA平均直徑略小于右乳內動脈, 但差異無統計學意義(P=0.425)。術中:TTFM測量LIMA-LAD橋的平均流量為(28.23±21.00) ml/min,乳內動脈搏動指數為2.78±1.50。術后1周:LIMA直徑、乳內動脈血流量均明顯大于右乳內動脈,差異具有統計學意義(P<0.05);左、右乳內動脈血流平均流量及搏動指數,術后一周均較術前和術中同側有明顯改善,差異均有統計學意義(P<0.001)。
LIMA橋的術中血流量與術后血流量的相關性分析(表2):術中TTFM測定的LIMA橋的血流量與術后LIMA橋的血流量具有較強的相關性(r=0.401,P=0.002),而術前LIMA橋的血流量與術中、術后LIMA橋的血流量均不相關(r=0.953,r=0.223;P均 >0.05)。
表1 94例患者術前、術中及術后1周乳內動脈相關指標的比較(±s)

表1 94例患者術前、術中及術后1周乳內動脈相關指標的比較(±s)
注:LIMA: 左乳內動脈;LAD:左前降支 。-:無。與右乳內動脈比較*P<0.05; 與術前、術中同側乳內動脈比較 △P<0.05
項目 術前 術中 術后1周左乳內動脈 右乳內動脈 LIMA-LAD橋血管 左乳內動脈 右乳內動脈乳內動脈直徑 (mm ) 2.17±0.19 2.19±0.21 - 2.26±0.21* 2.20±0.25乳內動脈搏動指數 4.24±1.50 4.01±1.80 2.78±1.50 1.54±0.64△ 3.05±1.54△乳內動脈血流量 (ml/min) 27.08±16.48 35.87±39.46 28.23±21.00 39.81±23.87*△ 35.86±27.72△
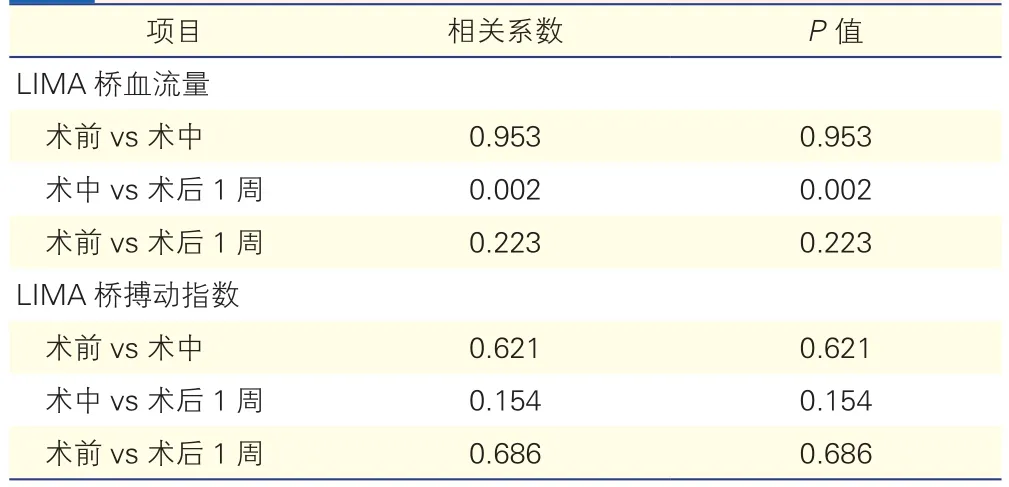
表2 術前、術中與術后1周LIMA的指標的相關性分析
3 討論
目前, LIMA-LAD的再血管化治療已經成為CABG的經典術式,具有其他橋血管無法比擬的遠期通暢率。眾所周知,正常人體內乳內動脈發自于鎖骨下動脈,其遠端是胸壁的毛細血管網,屬于外周阻力血管,供血波形為收縮期優勢[8]。本研究術前的經胸多普勒超聲也同樣證實了上述觀點,并且我們還觀察到患者術前LIMA的平均直徑略小于右乳內動脈,但差異并無統計學意義(P=0.425),考慮原因可能與國人右利手為主有關,相應側的肌肉和血管較對側發達。而術后再次復查超聲則顯示,LIMA直徑較前增粗,且明顯寬于右乳內動脈(P<0.05),這可能與其遠端血管床面積發生改變及其橋血流量增加有關。我們知道冠脈對于心臟的供血主要出現在舒張期,CABG后乳內動脈遠端血管床較前明顯擴大,阻力也發生了相應的改變,血流量因此也較前增加,術中和術后的橋血流頻譜曲線也由術前的收縮期優勢型轉變為相應的舒張期優勢型或均衡型頻譜[9-11]。
隨著術中TTFM在CABG中的廣泛應用以及術前、術后經胸多普勒超聲檢查的不斷完善和普及,進一步降低了圍手術期不良心血管事件[6,12-13]。本研究結果顯示,在保證整個圍術期患者血壓無顯著性波動的前提下,TTFM測量LIMA橋的血流量為(28.23±21.00) ml/min,搏動指數為2.78±1.50,與既往研究結果基本相符[14]。術后1周得到LIMA橋的血流量為(39.81±23.87)ml/min要好于術前和術中測量結果,并且在三個時間點流量呈逐漸增加的趨勢。上述結果在以往文獻中較少報道,分析原因如下:(1)術后1周患者日趨接近正常的活動耐量,乳內動脈橋為動脈性質的帶蒂血管,可能會根據患者基礎生理狀態和代謝需要進行一定程度的自我調節,即隨著患者運動量的增加,血流量也可能同期增大;(2)大部分患者術后1周病情均趨于平穩,圍手術期相應的血管活性藥物(多為具有收縮外周血管效應的強心藥物)也大都停止使用,可能在一定程度上也降低了橋血管的緊張性[15]。
本研究受試者既包括常規正中開胸行多支血管CABG的患者,也包括實施微創CABG的患者,術前不同的冠脈病變支數、病情嚴重程度、手術方式和時間以及圍術期血管活性藥物的用量等均可能對圍術期LIMA橋的血流存在一定程度的干擾。此外,本次研究為單中心研究,樣本量偏小,術后隨訪時間偏短。

