經肛門局部切除術治療中低位T1期直腸癌的效果及預后
鄧建勇,甄彥龍,馬 林
目前,直腸癌是消化道常見的惡性腫瘤,如何降低直腸癌發病率以及診斷和治療直腸癌是臨床研究的重點[1-3]。臨床上直腸癌治療的主要方法是手術切除,目前經腹直腸癌根治術是直腸癌手術的標準術式,自全直腸系膜切除術被廣泛應用后,直腸癌的局部復發率降到10%以下[4-5]。但相關文獻報道,手術切除的直腸系膜不完整或腸管破損會增加圍術期并發癥發生率及病死率,特別是中低位直腸癌、肥胖以及腫瘤巨大的患者[6]。而某些早期直腸癌完全可以通過經肛門的局部切除而達到根治效果,對降低圍術期并發癥發生率和病死率有積極意義[7]。但經肛門局部切除術和經腹根治性切除術對治療中低位早期直腸癌的安全性及有效性尚未明確。本研究探討兩種手術方法在治療中低位T1期直腸癌的安全性及影響患者預后的相關因素,為臨床治療提供參考。現報告如下。
1 資料與方法
1.1納入與排除標準 ①納入標準:均經直腸內鏡和組織活檢證實為直腸腺癌;術中采用硬管直腸鏡測得腫瘤距肛緣距離≤8 cm;患者及家屬對研究內容和治療風險充分了解,自愿簽署知情同意書。②排除標準:既往有結直腸手術史;合并嚴重的慢性心腦血管、肝膽、腎臟疾病,以及其他惡性腫瘤或免疫缺陷疾病;意識、精神障礙;因急性腸梗阻、穿孔、出血行急診手術者;妊娠或哺乳期婦女;中途退出和改變治療方案者;存在周圍淋巴結及遠處轉移,行新輔助化療、放療者。
1.2一般資料 選取2009年1月—2012年6月我院收治的96例中低位T1期直腸癌患者進行研究,按照手術方法分為局部組51例和根治組45例。局部組男28例,女23例;年齡32~83(62.21±8.71)歲;腫瘤直徑(2.1±1.3)cm。根治組男24例,女21例;年齡35~84(62.33±8.63)歲;腫瘤直徑(2.5±1.4)cm。2組性別、年齡和腫瘤直徑比較差異無統計學意義(P>0.05),具有可比性。
1.3手術方法
1.3.1局部組:局部組行經肛門局部切除術治療。患者均常規行腸道準備,采用全身麻醉或硬膜外麻醉,根據腫瘤部位選擇患者體位:腫瘤位于直腸后壁,取膀胱截石位;腫瘤位于直腸前壁,取俯臥折刀位或側臥位。放置擴肛器充分擴肛至5~6指寬度,維持5 min,充分松弛肛門括約肌。用直腸小S拉鉤分別向左、右、上方牽開肛管,充分暴露病灶。在腫瘤基底部黏膜下及四周采用1∶10 000腎上腺素溶液注射,然后在距腫瘤邊緣1 cm處用電刀切開黏膜,電刀黏膜下止血,切透直腸壁全層一圈,完整切除腫瘤,切除后腫瘤組織送病理切片檢查。徹底止血后采用可吸收縫線橫行全層連續縫合切口。若術后病理學檢查結果提示存在切緣陽性,腫瘤低分化,淋巴管、血管浸潤等危險因素的患者,補充行經腹根治性切除術或術后行輔助放、化療。
1.3.2根治組:根治組行經腹根治性切除術治療。由同一組外科醫師嚴格按照文獻[8]進行標準低位經腹直腸前切除或聯合腹會陰切除的直腸癌根治性切除術。術后不常規行輔助放、化療。
1.4觀察指標 觀察2組腫瘤距肛緣距離、術中出血量及手術時間等術中相關指標。同時記錄2組術后胃腸道功能恢復時間、首次下床活動時間、住院時間、切緣陽性率及術后并發癥發生情況。
1.5隨訪情況 2組術后進行門診、電話或信件隨訪調查,隨訪時間終止于2017年6月,隨訪時間為1~156個月,中位隨訪時間為32.6個月,隨訪內容包括患者排便功能和性功能障礙發生率、生存率及腫瘤復發情況。

2 結果
2.1術中相關指標比較 局部組術中出血量、手術時間及腫瘤距肛緣距離均明顯低于根治組(P<0.01)。見表1。

表1 2組中低位T1期直腸癌患者術中相關指標比較
注:局部組行經肛門局部切除術,根治組行經腹根治性切除術
2.2術后相關指標比較 局部組胃腸道功能恢復時間、住院時間及首次下床活動時間均短于根治組(P<0.01)。2組切緣陽性率比較差異無統計學意義(P>0.05)。見表2。
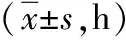
表2 2組中低位T1期直腸癌患者術后相關指標比較
注:局部組行經肛門局部切除術,根治組行經腹根治性切除術
2.3術后并發癥發生情況 局部組發生切口感染1例(1.96%);根治組發生肺部感染5例(11.11%)、切口感染2例(4.44%)、腹腔感染和尿潴留各1例(2.22%)。2組的切口感染、腹腔感染和尿潴留發生率比較差異無統計學意義(χ2=0.487、1.145和1.145,P=0.485、0.285和0.285)。根治組肺部感染發生率明顯高于局部組(χ2=5.978,P=0.014)。2組并發癥癥狀程度均較輕,經對癥治療后,大部分癥狀均得到緩解。
2.4隨訪情況 在96例患者中,獲得排便功能隨訪的有74例,其中局部組41例、根治組33例;獲得性功能隨訪的有47例,其中局部組27例、根治組20例。局部組出現肛門失禁1例(2.44%),隨訪期間未發現患者出現性功能障礙;根治組出現肛門失禁5例(15.15%)、性功能障礙3例(15.00%)。局部組出現肛門失禁與性功能障礙的發生率明顯低于根治組(P<0.05)。2組術后5年腫瘤局部復發2例,其中局部組未發生復發情況,根治組發生2例。局部組5年總生存率為93.82%,5年無瘤生存率為90.83%;根治組5年總生存率為86.16%,5年無瘤生存率為86.73%。2組5年總生存率和無瘤生存率比較差異無統計學意義(P>0.05)。
3 討論
據相關報道,直腸癌的發病率逐年升高,僅次于肺癌與胃癌[9-11]。直腸癌的病因臨床尚未明確,但與生活環境、飲食習慣、家族遺傳因素等密切相關[12-16]。直腸癌的治療方法主要是以外科手術為主,輔助化療、放療等綜合治療[17-20]。因為直腸癌位置深入盆腔,解剖關系復雜,術后容易出現并發癥,復發率極高,且對肛門功能和性功能影響較大[21]。經肛門局部切除術治療在保留患者排便、排尿和性功能方面優于直腸癌腹會陰聯合根治術,目前也逐漸成為治療早期直腸癌的標準手術方式[22]。本研究發現,局部組的術中出血量、手術時間及腫瘤距肛緣距離均明顯低于根治組,胃腸道功能恢復時間、住院時間及首次下床活動時間均明顯短于根治組。表明經肛門局部切除術治療中低位T1期直腸癌效果肯定。
本研究結果顯示,局部組在治療后出現切口感染1例,無其他并發癥;而根治組切口感染2例,腹腔感染和尿潴留各1例,肺部感染5例,尤其是肺部感染發生率明顯高于局部組。這與既往研究報道結果相似[23]。同時通過隨訪調查發現,局部組肛門失禁和性功能障礙發生率低于根治組,分析其原因可能與根治術為保證腫瘤根治性切除,會對盆腔及腹部神經叢造成損傷,影響患者相關功能;而局部切除術盡可能避免了上述損傷,最大限度地保留了盆底肌肉和自主神經功能。
有研究報道,經肛門局部切除術的5年局部復發率為0~31%[24]。另有學者研究發現,腫瘤的T分期是影響直腸癌局部切除術復發的決定性因素,同時發現T1期患者的局部復發率與T2期比較差異無統計學意義[25]。但有隨機對照研究發現,局部切除術患者5年腫瘤局部復發率明顯高于根治術患者[26]。本研究結果顯示,局部組未出現復發情況,根治組出現2例。分析其原因為:①本研究局部組切除范圍均控制在腫瘤周圍1 cm,且直腸壁全層切除;②局部組術后給予了放、化療輔助治療,可以有效降低復發率;③對于局部組術后病理學檢查結果提示存在切緣陽性,腫瘤低分化,淋巴管、血管浸潤等高危因素者,本研究均補充行經腹根治性切除術。
有文獻報道,早期直腸癌行根治術后5年生存率>92.5%[27]。雖然局部切除術的局部復發率高于根治術,但若是嚴格掌握局部切除術的手術適應證,也能達到與根治術相似的治療效果[28]。本研究中2組5年總生存率和5年無瘤生存率比較差異無統計學意義,與既往研究報道相似[29]。提示對于T1期直腸癌患者,為保證良好的預后,嚴格掌握手術適應證,選擇合適手術方式尤為重要[30]。
綜上所述,經肛門局部切除術治療中低位T1期直腸癌的臨床療效肯定,在降低術中出血量,促進胃腸道功能恢復,保護肛門功能和性功能方面明顯優于經腹根治性切除術。

