OSTA對2型糖尿病絕經婦女骨質疏松癥篩查效果評價
劉帥 唐杰龍* 樊孝廉
1. 南方醫科大學附屬南海醫院內分泌科,廣東 佛山 528200
2. 南方醫科大學附屬南海醫院核醫學科,廣東 佛山 528200
眾多臨床研究及相關Meta分析證明2型糖尿病(type 2 diabetes mellitus, T2DM)增加骨質疏松性骨折的發生風險[1,2]。骨質疏松癥(osteoporosis,OP)及骨質疏松性骨折的治療和護理,需要投入較大的人力、物力和財力,造成沉重的家庭、社會負擔。因此做到早期識別、及時預測骨質疏松癥十分重要。雙能X線吸收法(dual energy X-ray absorptionmetry, DXA)是診斷OP的金標準,但因多種原因在大型醫院、或社區醫療衛生機構并未廣泛應用于OP的篩查。本研究對T2DM絕經婦女采用亞洲人骨質疏松自我篩查工具(self-assessment tool for Asians, OSTA)進行評分及采用DXA測量骨密度 (bone mineral density, BMD),旨在探討OSTA指數預測T2DM絕經婦女骨質疏松癥的價值,為分級診療中各級醫療機構,特別是基層醫療單位使用OSTA指數預測T2DM絕經婦女骨質疏松癥提供臨床證據。
1 對象和方法
1.1 研究對象
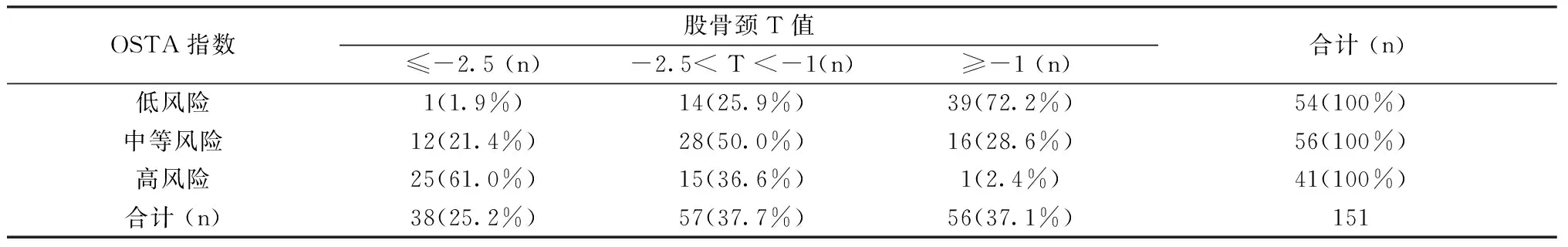
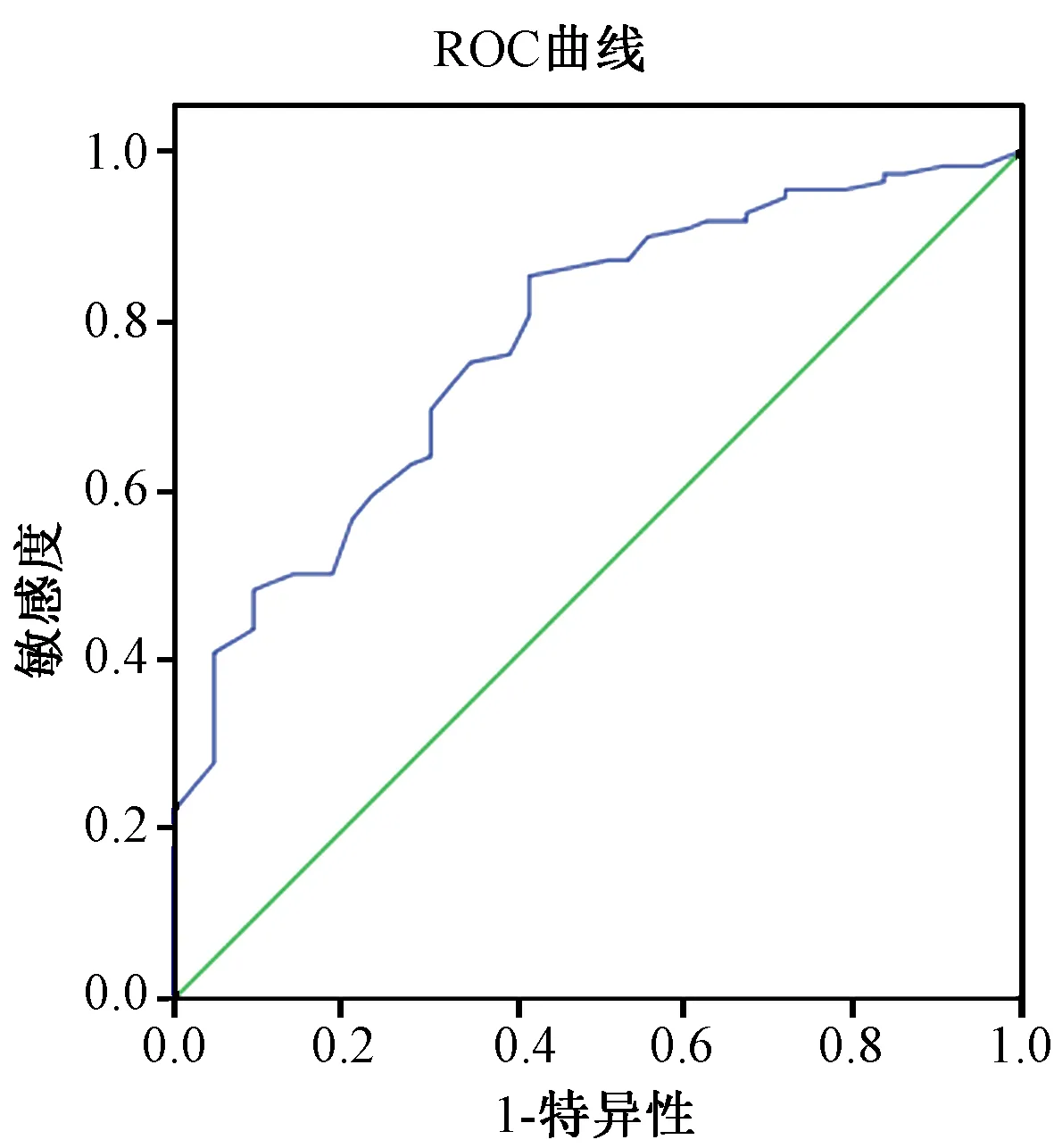
來自2015年1月至2016年6月在我院內分泌科住院的151名T2DM絕經婦女。T2DM診斷根據1999年WHO標準。骨質疏松癥診斷參照2011年《原發性骨質疏松癥診治指南》制定的標準[3],即T≤- 2.5為骨質疏松,-2.5 1.2.1所有研究對象均測量身高、體重;計算OSTA指數,OSTA=(體重-年齡)×0.2,結果評定為:OSTA指數≥-1為低骨折風險,-1~-4為中骨折風險,≤-4為高骨折風險。采用雙能X線骨密度儀(美國GE公司)測定正位腰椎(L1-4)和股骨頸骨密度。 1.2.2統計學處理 采用SPSS 20.0統計軟件分析。計量資料以均數±標準差表示。采用方差分析比較各年齡組間OSTA、T值和骨密度差異。分別繪制受試者工作特征曲線,分析曲線下面積(area under curve, AUC),并取特異性和敏感性都較高的OSTA值作為篩查骨質疏松的最佳診斷切點。P< 0.05為差異有統計學意義。 151名2型糖尿病絕經婦女年齡為(68.76±10.07)歲,身高(153.13±5.68)cm,體重(57.72±10.24)kg。L1-4的T值在小于60歲各組間數值統計差異無統計學意義。60~69歲組與70~79歲組間L1-4的T值差異無統計學意義。其余各年齡組L1-4的T值均與70~79歲組L1-4的T值和大于80歲組間L1-4的T值差異有統計學意義(P< 0.05)。 股骨頸T值在小于40歲組與50~59歲組差異無統計學意義,50歲以上各年齡組之間股骨頸T值差異有統計學意義(P< 0.05)。 表1 各年齡組的OSTA指數、各部位T值和骨密度值 L1-4、股骨頸OP檢出率分別為:28.5%、25.2%。OSTA各級風險中,其中高風險指數在L1-4和股骨頸OP檢出率均為61%。OSTA中風險指數在腰椎和股骨頸OP檢出率中較低,分別是25.0%、21.4%。OSTA中風險指數在腰椎和股骨頸骨量減少檢出率中較高,分別是51.8%、50.0%。 OSTA指數預測腰椎、股骨頸骨質疏松,最佳截點分別是-2.9、-3.3時,對應的ROC曲線下面積最大(P=0.000)。 表2 腰椎T值與OSTA篩查OP結果比較Table 2 Comparison of the screening effect between T-score of L1 and OSTA index 表3 股骨頸T值與OSTA篩查OP結果比較Table 3 Comparison of the screening effect between T-score of the femoral neck and OSTA index 表4 不同檢測部位,OSTA截點值預測OP時的AUCTable 4 AUC of OSTA to predict osteoporosis at L1-4 and the femoral neck **P=0.000 圖1 OSTA預測OP的ROC曲線Fig.1 ROC of OSTA to predict osteoporosis 國外學者研究發現糖尿病患者中有50%合并骨質疏松癥[4],王亞楠等國內研究表明2型糖尿病合并骨質疏松癥發病率為69.6%[5],與高齡、低糖化血紅蛋白以及低體重指數有關。本研究選取腰椎及股骨頸做為檢測部位,結果顯示隨年齡增長,受試者腰椎、股骨頸骨密度逐漸下降。在大于50歲年齡組各組間,股骨頸的骨密度差異均有統計學意義。腰椎骨密度結果在各年齡組間差異的表現結果,可能與老年人骨質增生等退行性改變相關。 國內某大型三甲醫院調查顯示,在院的骨質疏松癥高危患者比例高達57.6%,而接受骨密度檢測者僅占14.4%,檢測比例極低[6],原因可能與DXA檢查費用高或者具有輻射有關。且DXA設備價格較高,在分級診療時,鎮區級及社區醫療衛生機構內很難開展。因此明確簡便且準確的指標對骨質疏松癥進行篩查非常必要。亞洲人骨質疏松自我篩查工具(Osteoporosis Self-assessment Tool for Asians, OSTA)指數是Koh教授經研究分析后,得出的能最好體現敏感度和特異度的兩項簡易篩查指標,即年齡和體重[7]。本研究顯示OSTA指數在腰椎和股骨頸等不同檢測部位,受試對象大于50歲年齡組間差異有統計學意義,與胡健等[8]研究結果一致,OSTA可用于國內50歲以上女性糖尿病患者進行骨質疏松篩查。 DXA在測定人體不同解剖部位時精確度也有不同,測量脊柱的精確度是0.5%~2%,通常大于1%,股骨頸的精確度為1%~2%[9]。正常絕經婦女采用腰椎作為診斷部位,其OP檢出率高于以股骨頸作為診斷部位[10]。李桂英等[11]采用DXA對2型糖尿病患者進行各部位骨密度測量,研究也表明腰椎OP的檢出率高于股骨頸OP檢出率。在對絕經后2型糖尿病患者不同部位骨密度變化情況的研究中顯示,在50~59歲年齡組中,OP檢出率最高的部位是腰椎[12]。本研究發現應用DXA對腰椎、股骨頸進行檢測,OP檢出率分別為28.5%、25.2%,腰椎的OP檢出率最高,與國內研究結果一致。應用OSTA指數進行OP篩查時,高風險指數組中腰椎、股骨頸OP檢出率最高,中風險指數在腰椎和股骨頸OP檢出率中較低,在骨量減少組中檢出率中較高,表明OSTA高風險指數與DXA檢測骨質疏松的一致性,中風險指數適用于預測骨量減少。 有國內學者研究顯示,OSTA評估絕經后婦女骨質疏松時的敏感度較高而特異度不高[13]。我們研究結果顯示OSTA在不同檢測部位,其敏感性和特異性略有不同。AUC最大時,腰椎作為診斷骨質疏松癥部位的敏感度接近于特異度,而股骨頸的結果是敏感度略高于特異度,這可能與本研究樣本量有限有關,需進一步擴大樣本量求證。OSTA指數預測腰椎、股骨頸骨質疏松,最佳截點分別是-2.9、-3.3時,對應的ROC曲線下面積最大。選擇較高的OSTA指數-2.9作為診斷切點,可以更好的對骨質疏松癥進行篩查和早期干預。 綜上所述,OSTA能較好的篩查出50歲以上2型糖尿病絕經婦女骨質疏松癥,方法簡單且敏感度較高,基層醫療衛生機構均能開展,建議OSTA最佳干預界值為-2.9。1.2 研究方法
2 結果
2.1 基本資料和各組OSTA指數、T值、骨密度檢查結果(表1)
2.2 骨質疏松(OP)檢出率(表2-3)
2.3 OSTA預測骨質疏松ROC曲線下面積(AUC)(表4,圖1)


3 討論

