預見性護理應用于小兒扁桃體及腺樣體切除術后麻醉蘇醒期
張啟珍
(廣西壯族自治區玉林市紅十字會醫院 玉林537000)
扁桃體、腺樣體腫大是兒科常見疾病,主要由急慢性鼻炎、扁桃體炎、流行感冒等反復發作誘發,可導致鼻阻塞加重,鼻炎分泌物刺激腺樣體,從而引發腺樣體病理性增生[1]。手術切除腺體肥大是治療扁桃體、腺樣體腫大的主要手段[2]。但在術后麻醉蘇醒期,患兒易出現躁動、誤吸、嘔吐、窒息以及舌后墜等并發癥,若不及時予以有效處理,可能危及患兒生命[3]。因此重視和加強小兒扁桃體及腺樣體切除術后麻醉蘇醒期的觀察與護理,對盡早發現和處理并發癥至關重要[4]。本研究旨在探討預見性護理在小兒扁桃體及腺樣體切除術后麻醉蘇醒期的應用效果。現報告如下:
1 資料與方法
1.1 一般資料 選取我院2016年9月~2017年12月收治的小兒扁桃體及腺樣體切除術患兒66例作為研究對象,根據護理方法不同分為對照組和觀察組各33例。對照組男20例,女13例;年齡2~15歲,平均年齡(7.53±2.72)歲;手術時間 15~30 min,平均手術時間(25.58±7.56)min。觀察組男21例,女 12例;年齡 2~14歲,平均年齡(7.68±2.65)歲;手術時間 15~35 min,平均手術時間(25.64±7.48)min。兩組患兒性別、年齡、手術時間等一般資料比較無顯著性差異,P>0.05,具有可比性。
1.2 護理方法
1.2.1 對照組 予以常規護理。患兒送入麻醉蘇醒室后,常規監測患兒的心電圖、體溫、血壓、血氧飽和度等情況,并根據患兒的呼吸情況,給予吸痰或呼吸機輔助呼吸。
1.2.2 觀察組 予以預見性護理干預。(1)加強生命體征監測。麻醉蘇醒室護士與巡回護士、麻醉師之間做好工作交接,全面了解患兒麻醉、手術及輸液情況,評估患兒心血管功能及呼吸功能,預測患兒在麻醉蘇醒期可能發生的突發情況[4]。(2)保持患兒呼吸道通暢。術后麻醉期患兒交感神經興奮性明顯增高,口腔呼吸道分泌也隨之增加。因此護理人員稍有疏忽便可能導致患兒咽喉分泌物積聚,進而導致患兒呼吸道阻塞、呼吸不暢,引發誤吸、窒息等嚴重后果。護理人員若發現患兒出現痰鳴音或氣道不暢時,應及時幫助患兒吸出痰液,清理口咽分泌物。操作過程中要注意動作輕柔、手法準確,將吸引負壓控制在0.04 MPa以內,吸痰時間控制在10 s以內。此外在吸痰前后應當供應充足的氧氣,防止患兒出現低氧血癥。(3)預防嘔吐、窒息。將患兒頭部偏向一側,準備好吸引器以及各種型號的吸引管,密切觀察患兒惡心嘔吐情況,及時清除口腔嘔吐物,防止窒息。如患兒發生誤吸,應立即將患兒置于頭低位,及時吸出口咽反流物,必要時行氣管插管將氣管內誤吸物予以清除[5]。(4)防止舌后墜。小兒舌大頸短、氣道狹窄,蘇醒期常因下頜關節松弛發生舌后墜,進而阻塞呼吸道,影響通氣量。蘇醒床邊必須準備口咽通氣管,當發現患兒舌根后墜時應立即讓其頭部后仰,放置口咽通氣管,以解除氣道梗阻,同時面罩給氧,直至呼吸恢復平穩。(5)疼痛護理。患兒在麻醉蘇醒階段知覺逐漸恢復,容易因疼痛不適、呼吸不暢等原因出現躁動不安、哭鬧不止等情況,若不及時處理可引發墜床、肢體扭傷、輸液針脫落等,且過度的躁動和哭鬧會進一步加劇手術創面的水腫程度,導致傷口出血。因此護理人員應對患兒進行疼痛評估,對疼痛嚴重不能耐受的躁動患兒置靜脈鎮痛泵,持續給予適量鎮痛藥物,以緩解患兒疼痛。此外應加強防范措施,如加用約束帶制動,以防止意外發生等。(6)體位護理。患兒在手術過程中肢體受到長時間約束,因此在蘇醒期會感覺身體舒適度下降甚至難以忍受,進而引起躁動。因此對不帶管進入蘇醒室的患兒術后可取側俯臥位,有效緩解患兒肩部、頸部肌肉以及韌帶疲勞程度,同時減少對患兒背部組織的壓迫,有助于緩解患兒煩躁、不安情緒。對帶管進入蘇醒室的患兒保持頭頸部于中立位,固定氣管導管,防止扭曲、滑脫和移位。待患兒蘇醒后立即拔管,給予面罩或鼻導管吸氧,然后將患兒置于平臥位,使其頭部偏向一側并適度后仰,呼吸道呈水平位,以保持氣道通暢[6]。(7)注意保暖。由于小兒體溫調節機能尚不健全,麻醉后患兒易出現體溫過低甚至體溫不升,造成蘇醒延遲,甚至抑制呼吸循環功能,因此蘇醒期保暖護理十分重要。蘇醒室應將室溫保持在22~25℃,冬季加蓋毛毯、棉被,減少患兒肢體暴露。
1.3 觀察指標 (1)采用小兒麻醉蘇醒期躁動量化評分表(PAED)對兩組患兒進行躁動評估,評分最高為20分,分數越高,躁動程度越嚴重。(2)觀察兩組患兒麻醉蘇醒期并發癥發生情況,包括出血、舌后墜、喉痙攣、窒息。
1.4 統計學分析 研究數據均采用SPSS22.0統計學軟件處理,計量資料以(±s)表示,采用t檢驗,計數資料用百分比表示,采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 兩組PAED評分比較 觀察組PAED評分(6.89±2.21)分,顯著低于對照組(8.86±2.34)分,P<0.05,差異具有統計學意義。
2.2 兩組麻醉蘇醒期并發癥發生率比較 觀察組麻醉蘇醒期并發癥發生率明顯低于對照組,P<0.05,差異具有統計學意義。見表1。
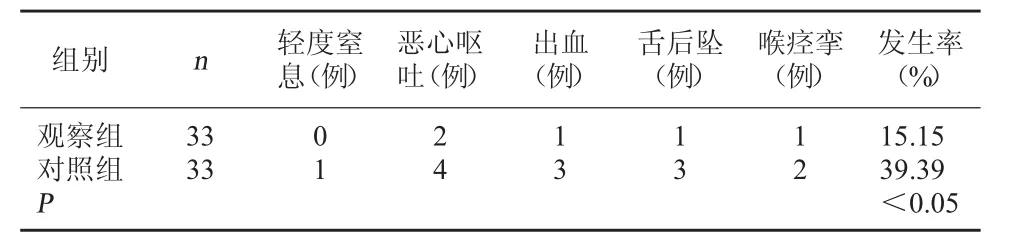
表1 兩組麻醉蘇醒期并發癥發生率比較
3 討論
小兒扁桃體及腺樣體切除術為臨床常見手術,因手術部位較為特殊,加上麻醉用藥、切口疼痛、術后低體溫等因素刺激,術后蘇醒期患兒極易產生煩躁、不安等情緒,出現躁動、哭鬧。躁動發生時,患兒掙扎可引起手術傷口撕裂、出血等各種意外。此外患兒在接受扁桃體及腺樣體切除術后,體內分泌物會明顯增多,極易引發呼吸道阻塞,若處理不及時,可發生窒息、誤吸、喉痙攣、嘔吐、舌后墜等并發癥,嚴重者危及生命[7~8]。小兒扁桃體及腺樣體切除術后麻醉蘇醒期間的護理方法對疾病轉歸至關重要,直接關系到患兒的生命安全和康復進程[9]。因此術后蘇醒期的護理應更加精細,護理人員應具有很強的責任心,同時能夠熟練掌握專科術后護理措施,對術后麻醉蘇醒階段進行全方位護理。
預見性護理是一種預防性護理,通過預測高危因素,規范護理行為,制定策略,實施科學、有效的預見性護理措施,從而減少護理失誤、規范護理風險。本研究通過提前預測患兒在麻醉蘇醒期可能存在的風險,通過預見性護理干預以最大限度避免和預防患兒在麻醉蘇醒期可能發生的各種意外傷害。比如:(1)提前備好監護設備、吸氧吸痰用物、保暖被、鎮痛藥物以及各種搶救藥品和藥械等,充分做好了迎接術后患兒的準備;(2)通過認真評估患兒心血管功能及呼吸功能,嚴密監測患兒生命體征,采取各種有效方式保持患兒呼吸道通暢,預防呼吸及循環系統紊亂。
本研究結果顯示,觀察組術后麻醉蘇醒期躁動評分及并發癥發生率均低于對照組(P<0.05)。說明預見性護理干預能夠顯著降低小兒扁桃體及腺樣體切除術后麻醉蘇醒期躁動評分,避免蘇醒期并發癥的發生,以確保患兒安全渡過術后麻醉蘇醒期。

