腹腔鏡聯合胃鏡治療對胃腸道間質瘤患者臨床療效、凝血功能及并發癥影響分析
馮雪冬,劉志勇
(通遼市醫院腫瘤外科,內蒙古 通遼 028000)
胃腸道間質瘤(GIST)是一種胃腸道間葉組織瘤,好發于中老年階段,發病率約占胃腸道惡性腫瘤的1%~3%,且該病惡化的可能性可達30%[1]。GIST的臨床治療主要以外科手術完整切除為常用手段,因此微創治療已成為現代外科手術發展主流。其中傳統的常規開腹手術腹腔鏡手術因其創傷小、恢復快、療效佳等優勢在GIST治療中應用廣泛,而腹腔鏡聯合胃鏡手術在GIST治療方面也有了突破性進展。鑒于此,本研究筆者嘗試在臨床GIST治療中實施腹腔鏡聯合胃鏡治療,以期為臨床提高GIST治療效果提供有效指導。
1 資料與方法
1.1 臨床資料 在本院選擇2013年3月~2017年11月期間接受治療的50例GIST患者作為研究對象,將其按數字奇偶法分聯合組與對照組,各25例。其中聯合組男14例,女11例,年齡46~74歲,平均(61.2±7.9)歲,病程1~7 d,平均(3.4±1.1)d,腫瘤直徑1~4.5 cm,平均(3.7±1.2)cm,腫瘤部位:胃竇2例,胃體前壁10例,胃體后壁5例,胃底8例;對照組男15例,女10例,年齡42~75歲,平均(62.5±8.1)歲,病程1~7 d,平均(3.6±1.2)d,腫瘤直徑1.5~5 cm,平均(3.4±0.9)cm,腫瘤部位:胃竇3例,胃體前壁11例,胃體后壁4例,胃底7例。兩組患者在性別、年齡、病程、腫瘤直徑及部位等臨床資料方面比較差異無統計學意義,具有可比性。
1.2 納入標準 ①均經上腹部CT、胃鏡及超聲內鏡等檢查確診;②臨床伴有上腹部不適、腹脹、腹痛、反酸、嘔血及黑便等癥狀;③符合手術相關指征;④未接受任何影響凝血功能藥物治療;⑤研究經本院醫學倫理委員會審批;⑥患者簽署知情同意書。
1.3 排除標準 ①非發生于胃部腫瘤;②因穿孔、梗阻及上消化道出血癥狀而實施急診手術;③存在凝血功能障礙;④出現腫瘤轉移情況;⑤具有腹部手術史和精神病史。
1.4 方法 對照組:本組患者接受常規開腹手術治療,協助患者取仰臥位,行全麻和氣管插管后,于其腹部正中切口進腹,探查并定位其腫瘤病灶,針對患者胃大彎及胃底處病灶,包括腫瘤周圍約3 cm處胃壁行楔形切除;針對其胃竇及幽門前處病灶則行遠端胃切除,并重建消化道;針對其近賁門處病灶則行腔內腫瘤切除或全胃切除或近端胃大部分切除術,最終縫合胃壁[2]。
聯合組:本組患者接受腹腔鏡聯合胃鏡手術治療,協助患者取仰臥位,行全麻、氣管插管及建立人工氣腹后,形4~5孔法,分別于其左鎖骨中線肋緣下約2 cm、腹白線左側約1 cm、劍突下約5 cm等位置置穿刺孔,置入超聲刀和腸鉗后,在腹腔鏡下探查腫瘤位置,再經口腔置入胃鏡結合超聲內鏡定位病變組織,調整胃鏡鏡頭位置及角度,雙鏡配合下觀察明確腫瘤位置,使用胃鏡活鉗推動瘤體,并進行標記,根據腫瘤位置及大小行相應的切除手術,其中腫瘤位于胃前壁時,可行楔形切除,若鄰近胃大彎或胃小彎則游離胃結腸及肝胃韌帶后切除[3];腫瘤位于胃后壁時,若腫瘤大小≤2 cm,需游離胃結腸韌帶,顯露胃后壁并提起腫瘤,確認切緣與病灶邊緣距離>2 cm后,使用切割閉合器楔形切除,若腫瘤大小在2~5 cm,則需游離胃結腸和肝胃韌帶后,切開胃前壁并提起腫瘤,確認切緣與病灶邊緣距離>2 cm后切除;腫瘤鄰近賁門時,應先行確認無賁門狹窄,縮回胃鏡鏡頭并撐開食管賁門后,使用上述兩種方式切除。
1.5 觀察指標 ①采集兩組患者外周靜脈血,監測其凝血功能相關指標:FIB(纖維蛋白原)、PT(凝血酶原時間)、APTT(活化部分凝血活酶時間)、DD(D-二聚體);②對比兩組患者手術時間、術中出血量飲食恢復時間、首次排氣時間及住院時間;③比較兩組患者并發癥(傷口感染、傷口脂肪液化、肺部感染、吻合口瘺)發生情況。
1.6 統計學方法 采用SPSS 19.0軟件包對所得數據進行統計學處理,計數資料以百分數和例數表示,組間比較采用χ2檢驗;計量資料采用“x±s”表示,組間比較采用t檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者凝血功能變化比較 治療前,兩組患者FIB、PT、TT、DD水平比較差異無統計學意義,治療后,兩組患者FIB、DD水平較治療前明顯上升,且兩組FIB、DD水平比較差異有統計學意義(P<0.05),兩組患者APTT水平較治療前無明顯變化,差異無統計學意義,兩組患者PT水平較治療前明顯降低,且兩組PT水平比較差異有統計學意義(P<0.05),見表1。
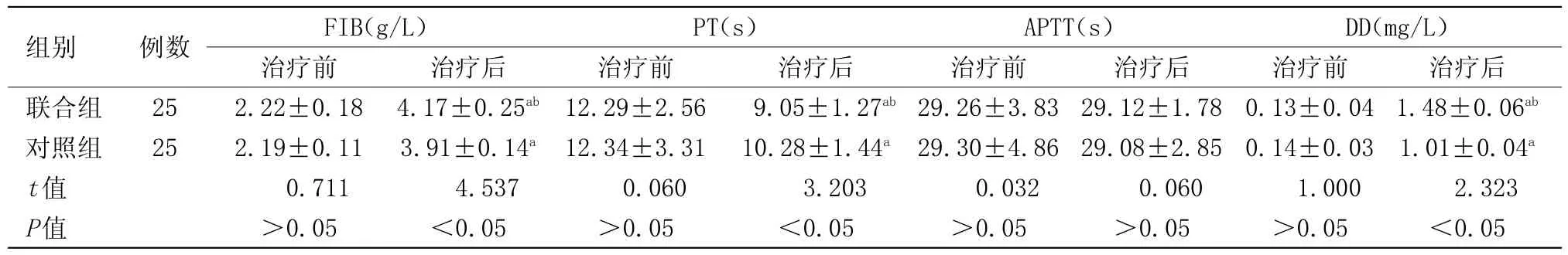
表1 兩組患者凝血功能變化比較(x±s)Table 1 Comparison of coagulation function changes between the two groups(x±s)
2.2 兩組患者手術相關指標比較 治療后,聯合組患者手術時間、住院時間均明顯短于對照組,差異有統計學意義(P<0.05),聯合組患者術中出血量明顯少于對照組,差異有統計學意義(P<0.05),聯合組患者飲食恢復時間、首次排氣時間均明顯早于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患者手術相關指標比較(x±s)Table 2 Comparison of surgically related indicators in the two groups(x±s)
2.3 兩組患者并發癥發生率比較 治療后,聯合組患者并發癥發生率為4.00%,對照組患者并發癥發生率為28.00%,兩組患者并發癥發生率比較差異有統計學意義(P<0.05),見表3。
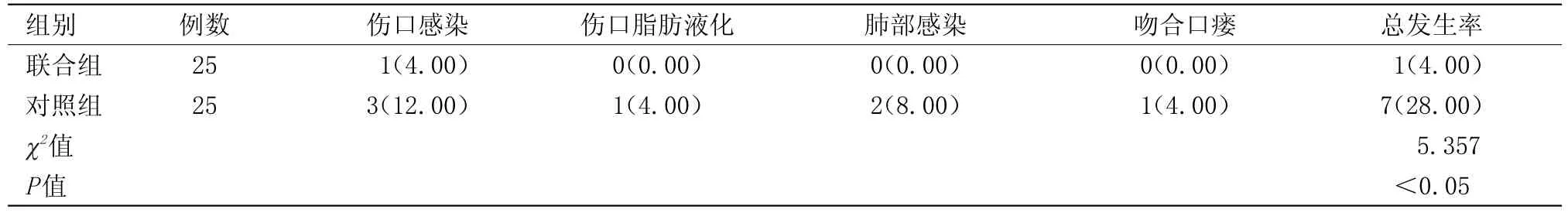
表3 兩組患者并發癥發生率比較[n(%)]Table 3 Comparison of complication rates between the two groups[n(%)]
3 討論
GIST是一種起源于間葉組織的消化系統腫瘤,可在消化道任何部位發生,而其中胃部是GIST好發部位,發生率約占該病50%~60%[4]。因GIST可向神經細胞、平滑肌細胞方向分化,因此也是一種潛在惡性或惡性腫瘤,嚴重威脅著人們的生命安全。由于臨床GIST大小不一,針對較小GIST行傳統開腹手術治療時,對患者機體創傷較大,且病理學診斷不清晰,易造成腫瘤,因此臨床推廣應用受限。而腹腔鏡聯合胃鏡技術結合了兩者優點,針對較小GIST行此技術治療即可進行精準切除,又對患者機體損傷較小,因此具有良好的推廣應用前景[5]。
長期研究發現,單一的腹腔鏡手術治療雖能減少對對患者機體損傷、提高臨床治療效果,但同時存在術后并發癥發生風險,而單一的胃鏡手術治療該病,同樣易造成術后胃出血或穿孔,影響患者術后恢復,因此臨床上結合腹腔鏡與胃鏡的治療對于促進患者病情恢復具有重要意義[6]。腹腔鏡聯合胃鏡治療GIST時,可為術中術者提供更為開闊、全面、清晰的手術視野,以避免微小病灶遺漏,提高病變組織清除效果;同時開闊的手術視野有利于術者準確、及時掌握術中患者是否出血及出血狀況,以避免因切割引起幽門或賁門狹窄等不良事件發生,從而有效保留患者的正常胃壁組織,避免術后感染;且術后再次行胃鏡檢查,有利于確定患者吻合口對合、滲血及功血情況,以避免吻合口瘺及活動性出血,利于病情恢復[7]。本次研究結果顯示,治療后,聯合組患者手術時間、住院時間均明顯短于對照組,聯合組患者術中出血量明顯少于對照組,聯合組患者飲食恢復時間、首次排氣時間均明顯早于對照組;聯合組患者傷口感染、傷口脂肪液化、肺部感染、吻合口瘺并發癥發生率(4.00%)顯著低于對照組(28.00%)。結果表明,針對GIST患者行腹腔鏡聯合胃鏡治療臨床療效顯著,患者術后并發癥發生風險較低,病情恢復較快。
凝血功能相關指標檢測可靈敏準確反映患者機體凝血狀態。其中FIB可反映集團凝血功能,PT、APTT可反映血漿中相關凝血因子水平,而DD可反映機體內高凝狀態及繼發纖溶亢進情況。腹腔鏡聯合胃鏡手術中,患者頭高腳低體位和人工氣腹易引起其靜脈血流滯緩,內皮細胞損傷,激活凝血和纖溶系統,從而造成凝血功能及高凝狀態改變,甚至形成血栓性疾病,危及其生命安全[8]。本次研究結果發現,治療后,兩組患者FIB、DD水平較治療前顯著上升,且聯合組FIB、DD水平顯著高于對照組,兩組患者APTT水平較治療前顯著顯變化,兩組患者PT水平較治療前顯著降低,且聯合組PT水平顯著低于對照組。表明腹腔鏡聯合胃鏡治療GIST存在術后血栓性疾病發生風險,因此臨床治療過程中應給予臨床干預。
綜上所述,腹腔鏡聯合胃鏡治療GIST患者,可明顯縮短手術時間、減少術中出血量,降低術后并發癥發生風險,并促進其術后恢復,值得臨床推廣實施。但同時腹腔鏡聯合胃鏡治療對患者機體凝血功能影響較大,易引發術后血栓性疾病形成,因此,臨床應用腹腔鏡聯合胃鏡治療的同時,還應及時給予針對性干預措施。

