宮頸環形電切術和冷刀錐切術在宮頸上皮內瘤變Ⅲ型患者中治療效果差異
周敏
(沈陽七三九醫院婦產科,遼寧 沈陽 110034)
宮頸癌為育齡期女性最常見生殖系統惡性腫瘤之一,其發病率僅次于乳腺癌,且隨著生活方式改變,發病率呈顯著升高趨勢,每年以2%~3%的速度增加,并趨向年輕化[1]。宮頸癌發病具有一定隱匿性,當患者出現典型臨床癥狀時診斷往往進入中晚期,失去最佳手術治療時機。研究指出,宮頸癌發生為慢性階段性過程,宮頸內瘤變為宮頸癌發生前期長時間病變類型,如不進行干預平均約10~15年可發展為宮頸癌[2]。長時間宮腔癌前病變為臨床篩查提供理論依據,通過臨床篩查發現癌前宮頸病變,并早期干預和治療,對降低宮頸癌發病率至關重要[3]。隨著人們對健康重視及宮頸癌篩選技術發展,宮頸癌篩查在臨床普遍開展,顯著提高宮頸癌前病變診斷率,降低宮頸癌發病率。宮頸內瘤變Ⅲ期包括重度不典型增生和原位癌,需手術治療干預[4]。臨床中手術治療宮頸內瘤變Ⅲ期目的為去除病灶,保留宮頸正常生理功能、防止復發。LEEP術和冷刀錐切術為臨床中治療宮頸內瘤變Ⅲ期常見兩種手術方式,為探究兩種手術方式在宮頸內瘤變Ⅲ患者中治療效果及安全性,本研究選取2010年2月~2014年10月本院經病理診斷宮頸上皮內瘤變Ⅲ型患者95例臨床資料行回顧性分析,報道如下。
1 資料與方法
1.1 臨床資料 選取2010年2月~2014年10月本院經病理診斷宮頸上皮內瘤變Ⅲ型患者95例臨床資料行回顧性分析,其中年齡25~68歲,平均(41.7±6.2)歲;初次性生活年齡18~27歲,平均(22.1±1.6)歲;合并HPV感染87例。根據患者手術方式分為A組(LEEP術,53例)和B組(冷刀錐切術,42例)。
1.2 納入和排除標準
1.2.1 納入標準 ①患者經手術切除病理組織,送病理檢查診斷為宮頸上皮內癌變Ⅲ期;②醫師向患者講解本次研究方法,獲得患者同意,并愿意配合進行隨訪;③查閱患者病歷資料、手術記錄,并采取問卷調查方式能完整收集患者與本研究所需臨床資料。
1.2.2 排除標準 ①LEEP術或冷刀錐切術不能完成手術治療患者;②心肺肝腎功能障礙、凝血功能障礙患者;③陰道、宮頸嚴重感染患者;④既往明確診斷生殖系統惡性腫瘤患者。
1.3 方法
1.3.1 LEEP術 月經干凈后3~7 d實施手術,取膀胱截石位,擴陰充分暴露宮頸,陰道、宮頸消毒,鋪單,醋酸和碘實驗明確宮頸病灶,確定手術切除范圍。采用高頻環形電波刀,從宮頸病灶外緣3~5 mm位置開始切除,由宮頸上唇進刀,宮頸下唇出刀,先切除部分病變宮頸,再次觀察病變范圍、程度,決定宮頸切除深度,一般切除深度為15~25 mm。環形切除宮頸,邊切除邊止血,后用電凝徹底創面止血,術畢。
1.3.2 冷刀錐切術 月經干凈后3~7 d實施手術,連續硬膜外麻醉或全麻下手術,取膀胱截石位,常規消毒、鋪巾,充分暴露宮頸,分別在12點、3點、6點、9點位置用Allis鉗夾住宮頸并向外牽拉,在距離病灶外緣5~10 mm或宮頸管外口10 mm位置,用冷刀進行錐型切除,深度到達宮頸間質,不超過子宮頸內口為宜。病灶切除完成后,用2-0可吸收縫合線縫合,填塞紗布于宮頸和陰道,術畢。
1.3.3 術后處理 術后給予止血藥物局部或全身應用止血,給予抗生素預防感染。
1.4 觀察指標
1.4.1 圍手術期指標 統計并比較兩組患者手術時間、術中出血量、住院時間、住院總費用。
1.4.2 病灶切除指標 統計并比較兩組患者切除高度、切除面積、切除深度、病變深度。
1.4.3 并發癥 統計并比較兩組患者出血、感染、宮頸狹窄、宮頸粘連、宮頸機能不全等并發癥發生率。
1.4.4 隨訪 術后對兩組患者隨訪2~5年,比較兩組患者復發率。
1.5 統計學方法 用SPSS 24.0統計軟件包對本研究獲得數據進行分析,計數資料以百分數和例數表示,組間比較采用χ2檢驗;計量資料采用“x±s”表示,組間比較采用t檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 臨床資料 兩組患者年齡、初次性生活年齡及合并HPV感染例數比較差異無統計學意義,見表1。

表1 兩組患者臨床資料比較(x±s)Table 1 Comparison of general clinical data between two groups of patients(x±s)
2.2 圍手術期指標 A組患者手術時間、術中出血量、住院 時間及住院總費用均低于B組(P<0.05),見表2。
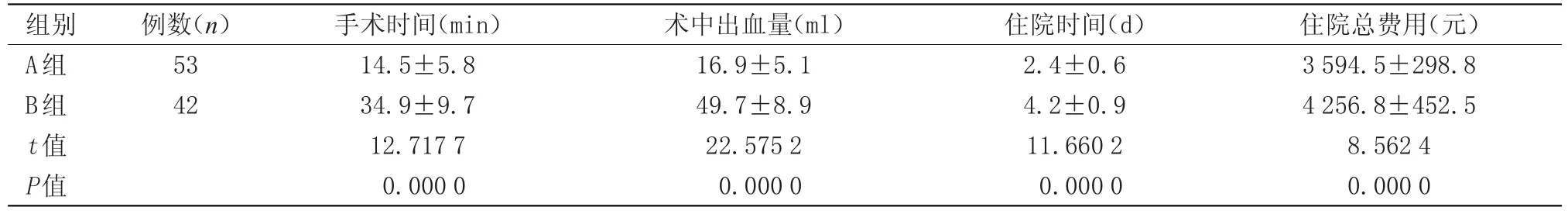
表2 兩組患者圍手術期指標(x±s)Table 2 Perioperative indicators of the two groups(x±s)
2.3 病灶切除指標 A組患者切除高度、切除面積、切除深度低于B組(P<0.05),兩組患者病變深度比較差異無統計學意義,見表3。
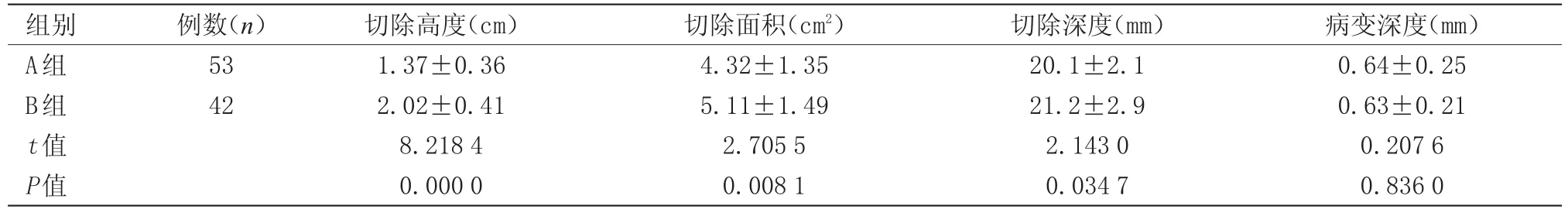
表3 兩組患者病灶切除指標比較(x±s)Table 3 Comparison of lesion excision index between two groups(x±s)
2.4 并發癥 A組患者出血、宮頸機能不全發生率低于B組 (P<0.05),見表4。

表4 兩組患者并發癥發生率[n(%)]Table 4 Incidence of complications in both groups[n(%)]
2.5 隨訪 兩組患者術后隨訪2~5年,平均(3.3±0.6)年,中位3.4年。A組53例患者失訪5例,有效隨訪48例;B組42例患者失訪4例,有效隨訪38例。A組患者復發2例(4.17%),B組患者復發4例(10.53%),兩組患者復發率比較差異無統計學意義。
3 討論
宮頸癌為危及育齡期女性生殖健康常見惡性腫瘤,其發生、發展為連續性變化過程,及時干預能降低發病率和死亡率[5]。宮頸上皮內瘤變為宮頸癌發生主要病理階段,宮頸上皮內瘤變Ⅰ、Ⅱ型患者多數能維持穩定或逆轉,但宮頸上皮內瘤變Ⅲ型患者中約30%患者在10年內可發展為浸潤癌,因此,臨床中早期干預宮頸上皮內瘤變Ⅲ型患者為預防宮頸癌發生關鍵[6-7]。宮頸上皮內瘤變Ⅲ型患者病變特點為多發性、分散性,可累及宮頸半周以上,臨床中常通過錐切、環形切除達到病灶切除最大化,同時保留患者宮頸正常生理功能[8-9]。冷刀宮頸錐切術為臨床中傳統、常見手術方式,起源于上19世紀初,通過錐形切除宮頸部分組織及全部宮頸管組織,有效保留患者宮頸生理功能,保留生育功能[10]。LEEP術為上世紀末新型電切除宮頸組織方法,采用環形金屬以高頻低電壓電波方式對組織進行切除,顯著簡化手術操作,同時減小對正常組織損傷和創傷[11-12]。
根據本研究結果得出,LEEP術患者手術時間、術中出血量、住院時間及住院總費均低于冷刀錐切術患者(P<0.05)。LEEP刀利用機體自身高阻抗作用,吸收瞬間高熱對組織進行切除,在切除組織同時進行電凝止血,能減少對正常組織炭化作用,對患者損傷、創傷較小,有助于患者術后愈合和恢復。同時,LEEP術可在門診手術中實施,相對冷刀錐切術減少麻醉風險和費用,具有更為快捷、經濟等優點。胡淑霞等[13]回顧性分析LEEP術和冷刀宮頸錐切術在宮頸上皮內瘤變患者中治療效果和安全性,同樣得出LEEP術能顯著降低患者創傷,縮短患者術后恢復事件。
根據本研究結果另得出,LEEP術切除高度、切除面積、切除深度低于冷刀宮頸錐切術(P<0.05)。LEEP術采用LEEP刀進行環形切除治療,其切緣清晰、手術視野清晰,在病灶預定切除深度、寬度方面更容易把握,在有效切除病灶組織時能減少對正常組織切除,進而更有效保障宮頸正常生理功能。有學者同樣研究指出,宮頸環切術中應根據患者病變范圍嚴格進行切除,以保障宮頸正常生理功能[14]。但另有學者指出,LEEP術宮頸切除組織少,可增加患者術后復發率[15]。根據本研究隨訪結果得出,兩組患者術后復發率比較無統計學意義,進一步證實在LEEP術在保障有效病灶切除同時,能顯著減少切除創傷。并發癥為影響手術療效、患者預后及功能恢復主要影響因素,根據本研究結果得出,LEEP術患者術后出血、宮頸機能不全發生率均低于冷刀錐切術患者(P<0.05)。術后出血宮頸組織損傷程度、止血情況有相關性,LEEP術對宮頸損傷程度較小,通過邊切邊凝止血,相對冷刀切除有更為顯著止血效果。宮頸機能不全發生與宮頸組織切除深度、范圍有相關性,LEEP術能降低對患者宮頸正常組織損傷程度,進而最大程度保障宮頸正常生理功能。有學者分別比較LEEP術和冷刀錐切術治療宮頸上皮內瘤變對宮頸功能和生育影響,同樣得出LEEP術能提高患者術后宮頸功能,提高患者生育質量[16]。
綜上所述,LEEP術與冷刀錐切術在宮頸上皮內瘤變Ⅲ型患者中治療均能獲得顯著切除治療效果,但LEEP術能降低手術創傷、術后并發癥,縮短患者術后恢復時間,具有更為顯著臨床療效和安全性。

