住院肝病患兒營養評估及營養風險篩查
郝明明,盧金英,常濤濤
(河北省衡水市哈勵遜國際和平醫院小兒內科,河北衡水 053000)
肝臟是多種物質合成及分解代謝的場所,嚴重的肝臟疾病會引起物質及能量代謝失衡,導致營養不良。與成人相比較,兒童生長發育更容易出現營養元素的缺失,營養不良影響兒童的成長發育,流行病學調查表明,全球5歲以下兒童因熱能—蛋白質缺乏引起的營養不良發生率為27%[1]。1995年的流行病學調查發現,營養不良占兒童死因的54%。歐美國家住院患兒營養不良的發生率約為6.1%~19.0%[2],我國流行病學調查表明,住院肝病患兒中15%~25%死于原發病及其并發癥[3]。早期的營養評估與營養風險篩查能夠及時發現營養不良事件及潛在營養不良事件,給予適當的營養支持能夠減少并發癥的發生有助于疾病的康復。血清蛋白質的量及成分比例是反映營養狀況的重要客觀指標,本研究采用Z評分法、STAMP評分法對住院肝病患兒的營養狀況、營養風險進行評估,并分析營養風險與血清蛋白的相關性,為臨床營養評價提供科學依據,現將研究結果報告如下。
1 資料與方法
1.1 資料
選取2017年5月—2018年5月就診于河北省衡水市哈勵遜國際和平醫院診斷為肝臟疾病的患兒360例,所有納入研究對象的疾病診斷參照《兒科學第八版》中的診斷標準,其中男性208例、女性152例,年齡在6個月~8歲之間,平均年齡在4.34±3.48歲。疾病分類:慢性病毒性肝病158例(43.89%)、藥物性肝病92例(25.56%)、遺傳代謝性疾病62例(17.22%)、其他原因肝病48例(13.33%)。納入標準:入院48h病情穩定,無病危。排除標準:近1個月接受腸內或腸外營養支持的患兒;合并有心、腦、腎等其他器官系統的先天性疾病或并發癥;<6個月或>10歲的兒童。患兒家屬簽署知情同意書并由倫理委員會審核通過。
1.2 方法
1.2.1臨床資料 收集患兒入院后采集病史,包括性別、年齡、現病史、既往史,做出初步診斷。測量身長(<3歲)或身高(>3歲)、體重,身高、體重分別精確至0.1cm、0.01kg,次日清晨空腹抽血樣送檢,記錄患兒住院期間感染發生率、營養支持率、住院時間、醫療費用。
1.2.2營養狀況 評估采用Z評分法對患兒的營養狀況進行評估[4],Z值評分法是以患兒入院時記錄的身高、體重、年齡、BMI為基本資料,采用2006年WHO公布的兒童生長發育營養標準。Z值評分共包括4個維度:年齡別身高Z值、身高別體重Z值、年齡別體重Z值、年齡別體質指數Z值。根據Z值將營養狀況分為輕度營養不良(-2≤Z<-1)、中度營養不良(-3≤Z<-2)、重度營養不良(Z<-3),身高別體重Z值大于2即為超重。
1.2.3營養風險 篩查采用STAMP營養風險篩查量表(Screening Tool For the Assessment of Malturition in Pediatrics)評估患兒營養風險[5]。該量表共包括3項內容:臨床診斷、營養攝入、人體測量指標,每項最高3分,總得分0~1分為低營養風險、2~3分為中度營養風險、≥4分為高度營養風險。
1.3 觀察指標
(1)血清學指標(白蛋白、前白蛋白、運鐵蛋白、視黃醇結合蛋白);(2)營養評估及營養風險評估結果;(3)臨床不良事件:感染發生率、住院時間、醫療費用;(4)營養支持率:包括腸內及腸外營養。
1.4 統計分析

2 結果與分析
2.1 住院肝病患兒營養評估情況
采用Z評分法對360例住院肝病患兒的營養狀況進行評估,營養不良患兒共167例(46.37%),輕度、中度、重度營養不良的例數分別為89例(53.29%)、45例(26.95%)、21例(12.57%),超重患兒12例(7.19%)(表1)。

表1 住院肝病患兒營養狀況評估(n=360)
2.2 不良營養狀況的病因學分析
本研究中納入的疾病種類中,以慢性乙型病毒性肝炎患兒營養不良發生率最高(39.52%),其他各疾病與營養不良的關系見表2。
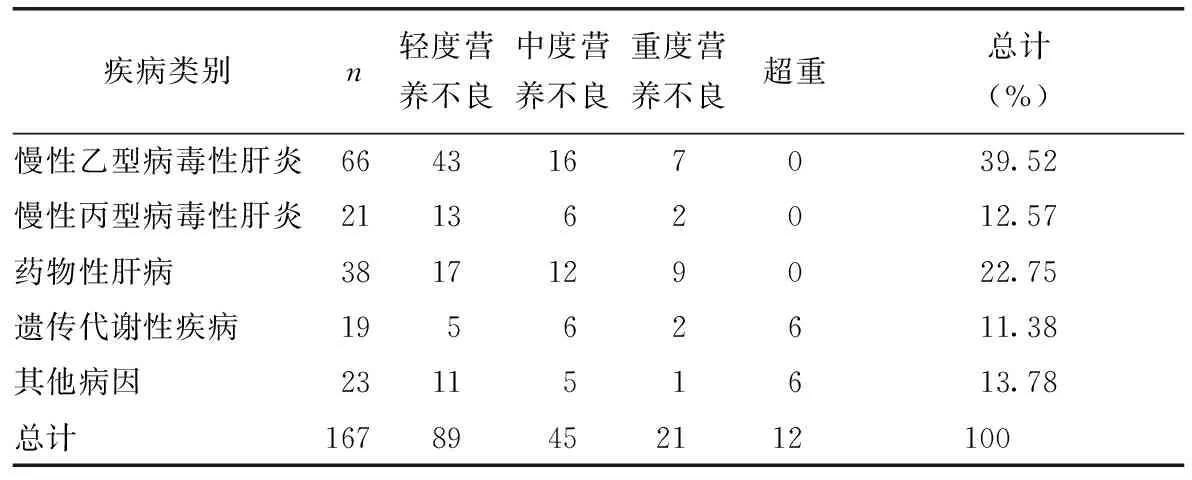
表2 不良營養狀況的病因學分析
2.3 住院肝病患兒營養風險評估情況
采用STAMP營養風險評估量表對住院肝病患兒的營養風險評估結果表明,具有營養風險的患兒共247例,其中低營養風險患兒45例(18.22%)、中營養風險患兒67例(27.13%)、高營養風險患兒135例(54.66%)(表3)。

表3 住院肝病患兒營養風險評估情況
2.4 營養風險評分與不良營養狀況的關系
營養風險評分中,低營養風險組共有營養不良患兒24例、中營養風險組共有營養不良患兒33例、高營養風險組共有營養不良患兒106例,行χ2檢驗,高營養風險組營養不良發生率高于中、低營養風險組,差異具有統計學意義(P<0.05),中營養風險組與低營養風險組比較,營養不良發生率無統計學差異(P>0.05)(表4)。
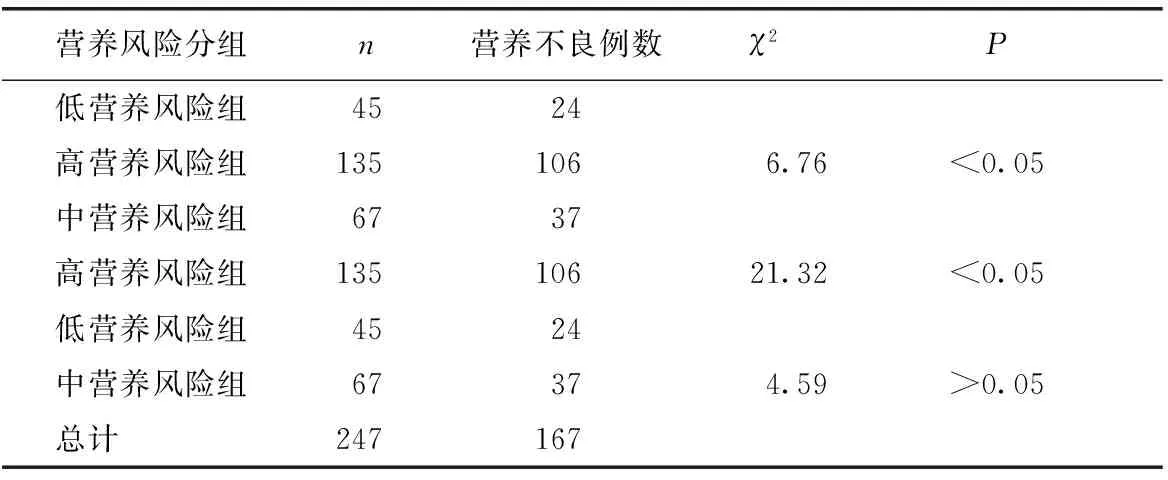
表4 營養風險評估與不良營養狀況的關系
2.5 營養風險評分與血清學營養標記物的關系
高營養風險組血清學營養標記物與中、低營養風險組比較,差異具有統計學意義(P<0.05),中低營養風險組血清學營養標記物比較差異無統計學意義(表5)。
2.6 營養風險評分與不良臨床事件的關系
高營養風險組患兒住院期間的感染發生率、住院時間及醫療花費均高于中低營養風險組,差異具有統計學意義(P<0.05)。中低營養風險組比較差異無統計學意義P>0.05(表6)。
3 討論
住院患兒的營養狀況是影響疾病轉歸的重要因素,小兒身體和智力正處于發育期,其對營養狀態的變化較成人更為敏感,在營養不良的情況下容易導致疾病的惡化和并發癥的發生[6-7]。肝臟疾病是容易引發營養失衡的常見病,肝臟是多種人體組織蛋白合成和分解的重要臟器,有研究表明,病理狀態下白蛋白、前白蛋白、血紅蛋白、運鐵蛋白的合成量明顯減少,張芳等[7-8]、李菁菁等[9]研究表明,4 278例住院兒童中消化內科患兒高營養風險的發生率居首位(40.10%),因此肝病患兒的營養風險需要給予更多的關注。
表5 營養風險評分與血清學標記物

表6 營養風險評分與不良臨床事件的關系分析
本研究共納入360例住院肝病患兒,營養不良的發生率為46.37%,此外仍有22.22%的患兒具有一定的營養風險,其中高營養風險患兒的比例達54.66%,對不良營養狀況的病因學分析發現,慢性乙型病毒性肝炎患兒營養不良的發生率居首位,與藥物性肝病不同,在停用對肝臟有損害的藥物后肝臟功能能夠恢復,而乙肝病毒對肝臟的損害具有緩慢而持續性[10-11],遺傳代謝性疾病營養不良的發生率最低(11.38%),其中肥胖或超重的發生率較高(31.58%),因此在成長發育期兒童出現肥胖,存在營養不良同時也可能合并有肝臟疾病。在某些尚未表現出營養不良的肝病患兒要警惕營養風險,本研究中通過血清學篩查發現,高營養風險患兒的白蛋白、前白蛋白、運鐵蛋白、視黃醇結合蛋白明顯低于中、低營養風險組,說明高營養風險組患兒的營養狀況較差,白蛋白及前白蛋白是診斷營養狀態的敏感指標,對判斷患兒的營養狀況具有重要意義,高營養風險組血清營養標志蛋白的降低可能與疾病的嚴重程度有關,疾病越重則肝臟合成功能越差,患兒攝食越少,在接下來的研究我們將繼續探討血清標志物與疾病嚴重程度的關系。通過對不同營養風險組患兒的臨床不良事件進行比較,發現高營養風險組患兒感染發生率明顯升高且住院時間更長,需要一定的營養支持(腸內或腸外營養),結果說明,患兒的營養狀況影響其臨床轉歸,在疾病的治療過程中要重視對營養的支持。
本研究發現,對肝病患兒的營養風險評估能夠識別患兒的營養風險,對預測是否發生營養不良或營養狀況惡化具有重要意義。早期給予營養支持能夠減少臨床不良事件的發生。兒童營養風險篩查的量表種類較多,包括NRS、PNRS、STAMP、SGNA、PYMS、STRONGkids等,每種量表都有一定的優缺點[12-13],本研究采用的STAMP篩查工具包括三方面內容:疾病診斷,根據疾病的嚴重程度判斷其對患兒營養狀況的影響,其次通過營養膳食攝入情況判斷每日營養物質的量,最后通過患兒的身高、體重、上臂圍、皮下脂肪層厚度分析患兒的生長情況,全面評估營養風險,且數據無主觀性,研究結果的誤差及偏倚較小[14]。目前多項研究均表明,肝病患兒存在不同程度的營養不良,而某些尚未表現出營養不良的患兒可能已經處于高營養風險狀態,然而目前尚無循證醫學證據支持,對消化系統疾病特別是肝病患兒的營養狀況應給予足夠的重視,加強患兒營養風險評估早期實施營養支持,減少不良臨床事件。◇

