放線菌性淚小管炎反復誤診1例
王興存,左文淵
作者單位:中國人民解放軍第三二二醫院眼科,大同037047
1 臨床資料
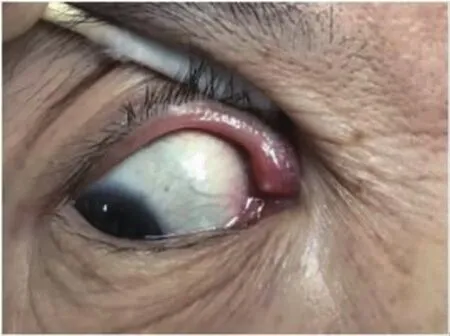
圖1 放線菌性右上淚小管炎外眼像。右眼上淚小點及周圍組織充血、腫脹(++),伴大量黃白色分泌物堵塞
張某,女,68歲,因右眼反復分泌物增多、眼紅、流眼淚1年就診。發病以來,曾就診多家醫院,先后診斷為 “急性結膜炎”“慢性淚囊炎”“慢性結膜炎”,予“加替沙星眼用凝膠、妥布霉素眼液、左氧氟沙星眼液”等藥物治療,病情時輕時重。專科檢查:右眼視力0.6,上瞼近內眥部皮膚紅腫,睫毛呈束狀,瞼結膜及鼻側球結膜充血,結膜囊內大量條狀黏液膿性分泌物,角膜透明,熒光素染色陰性。上淚小點腫脹、肥厚,呈乳頭狀凸起,擠壓淚囊區見膿性分泌物自下淚小點溢出(如圖1)。自上淚小點沖洗淚道時液體返流并伴奶酪樣色澤晦暗的不規則結石,捻碎結石可見黃白色硫磺樣顆粒。自下淚小點沖洗淚道通暢。超聲生物顯微鏡(UBM)檢查:病變區淚小管管壁腫脹增厚,回聲減弱,與周圍組織界限不清晰,管腔明顯擴張,管徑增寬明顯,內徑約為3.3 mm×2.7 mm~5.4 mm×3.9 mm,管腔內散在不均質中低回聲光團。淚道碘化油CT造影三維重建:淚囊、鼻淚管未見明顯異常。標本送細菌培養+藥敏試驗,提示無菌生長;病理結果:標本中見大量漿細胞、淋巴細胞、中性粒細胞浸潤,伴少許均質紅染不規則分葉狀硫磺樣顆粒,顆粒中心為藍紫色,周圍可見呈放射狀排列的菌絲,病理診斷為放線菌病。綜合上述檢查結果,診斷為放線菌性右上淚小管炎。予聚維酮碘灌洗聯合逆行淚小管擠壓按摩,每日1次;左氧氟沙星滴眼液點眼,每日4次;青霉素480萬單位靜脈滴注,每日2次。1周后痊愈,隨訪3個月患者眼紅、流眼淚、分泌物增多等癥狀未再出現,淚道沖洗通暢。
2 討論
淚小管炎臨床較少見,多由各種細菌、病毒、衣原體或真菌感染所致,最常見的致病菌為放線菌。單獨發炎者,多由于淚小管與淚囊交接部分或淚總管阻塞,結膜囊細菌下行感染所致[1]。此外,淚小管系分段發育,管內有較多皺襞,且淚小點與淚小管水平部存在淚小管壺腹,因此感染等因素導致淚小管擴張,形成囊腫,甚至擴張成“憩室”,引發大量分泌物在淚小管內潴留,可能是導致淚小管炎的又一主要發病原因[2]。臨床治療以去除結石、控制感染、疏通阻塞淚道為原則,常采用藥物灌洗、KTP激光、淚小管切開等手段治療。
放線菌為一類革蘭氏陽性菌,不產孢子,無動力,以二分裂方式繁殖,分枝狀排列的絲狀桿菌,屬兼性厭氧菌,其貌似真菌,實為細菌類原核微生物,與眼部感染有關的為文氏放線菌、鏈絲菌。放線菌常存在于人體口腔、腸道、女性生殖道等部位,屬條件致病菌,當遇外傷、年老體弱、抵抗力下降、配戴角膜接觸鏡、抗生素及糖皮質激素濫用情況時易致病。對青霉素、紅霉素、四環素合桿菌肽、磺胺等藥物敏感,尤以青霉素的療效最佳。
碘分子具有廣譜抗菌作用,能殺滅包括細菌芽孢和真菌孢子在內的各種微生物[3]。聚維酮碘是高分子聚合物與碘的絡合物,對細胞壁有親和力,可以將絡合碘轉運到細胞膜上,釋放游離碘,碘與菌體蛋白的氨基酸結合使其變性,同時氧化細菌原漿蛋白中的活性基團而使微生物死亡。
筆者在治療本病例時,綜合考慮淚小管炎的微生物學病因、解剖結構學病因、放線菌的生物學特性以及碘分子的理化學特性,故采用聚維酮碘灌洗聯合逆行淚小管擠壓按摩,并全身應用青霉素治療,取得滿意效果。
淚小管炎常有眼紅、淚溢、分泌物增多等癥狀,易被誤診為慢性結膜炎、慢性淚囊炎、麥粒腫。對于本病例的誤診,筆者認為有如下原因:(1)先入為主,查體不細。接診醫師遇到眼紅、膿性分泌物增多的患者即先入為主診斷為結膜炎,未在裂隙燈顯微鏡下詳細觀察淚點及淚小管情況,亦未行淚道沖洗,導致誤診。(2)對淚小管炎認識不足,缺乏鑒別。淚小管炎發病隱匿,病程遷延,可同時合并慢性淚道阻塞性、感染性疾病,易誤診為慢性淚囊炎。部分臨床醫師習慣經下淚小點沖洗淚道,遇到膿性分泌物即診斷淚囊炎,而忽略經上淚小點沖洗淚道情況,鑒別不準確,導致誤診。(3)對放線菌缺乏認識。本病例為老年女性,存在放線菌致病危險因素,但因認識不足,未考慮放線菌病,予非敏感藥物治療,致病情延誤。
此外,在本病例的診治中還有一點體會:取材標本應同時進行細菌培養與病理檢查,以免漏診。本病例細菌培養陰性,而病理檢查確定為放線菌病。
總之,放線菌性淚小管炎診治并不困難,需要我們在臨床工作中,細致查體,認真鑒別,合理治療,以盡可能避免類似誤診誤治的情況發生。

