結直腸癌術后病人生存質量現狀及影響因素分析
結直腸癌是消化道常見腫瘤之一,其發病率及死亡率均居我國癌癥的前列。目前我國結直腸癌生存率總體有較大提高,部分發達地區生存率接近發達國家水平[1],這說明當前治療手段對于提高腫瘤病人的生存率是有效的。隨著醫療模式的轉變,腫瘤術后病人生存質量越來越受到重視。本文通過對我院2012年2月至2017年6月收治的246例結直腸癌病人生存質量及其影響因素進行調查,旨在為開展提高結直腸癌病人生存質量的干預研究提供依據。
1 資料與方法
1.1 臨床資料 收集2012年2月至2017年6月期間我院收治的結直腸癌術后病人資料。納入標準:(1)經病理證實為結直腸癌病人。(2)溝通無障礙,能理解和配合本次調查。排除標準:病人合并患有嚴重器質性病變(如結直腸癌合并遠處轉移、其他器官轉移、肝腎功能衰竭等)或精神疾病。
1.2 方法 在獲得調查對象知情同意的基礎上,實施橫斷面現場調查問卷的研究方法,對納入人員發放《生存質量調查問卷》,問卷內容包括:(1)一般情況調查表:由研究者自行設計,包括病人社會人口學情況,如年齡、文化程度、職業、自覺家庭關系、居住地、家庭經濟狀況等及疾病相關情況,如疾病分期、疾病確診年齡、治療方法、疾病知曉情況及醫療費用支付方式等。(2) 生存質量量表:采用歐洲癌癥研究與治療組織(EORTC)研制的QLQ-C30生存質量核心量表,該量表用于所有癌癥病人的生命質量測定,含5個功能子量表(軀體、角色、認知、情緒和社會功能)、3個癥狀子量表(疲勞、疼痛、惡心嘔吐)、1個總體健康狀況子量表和一些單一條目,經驗證其適用于亞洲人群的生存質量評價[2-3]。如遇難以自行填表的調查對象,則由經過培訓的調查人員,盡量采取口語化的方式提問,使問題通俗易懂,讓調查對象做出選擇。
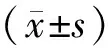
2 結果
2.1 一般資料 在發放的262份調查問卷中,實際收回有效問卷246份。其中女89例(36.2%),男157例(63.8%);年齡36~91歲,平均(65.0±11.6)歲,均為結直腸癌術后生存3個月以上病人,最長67個月,平均(35.1±18.2)個月。見表1。

表1 結直腸癌術后病人社會人口學及手術情況資料
續表1:

項目分組例數百分比(%) 醫療費用支付方式部分報銷21185.8 經濟狀況(元/月)≤300012249.6 3000~50009237.4 >50003213.0 自覺家庭關系滿意11245.5 一般5622.8 不滿意7831.7 自費3514.2 疾病預后告知告知12350.0 不告知12350.0 手術方式開腹13354.1 腹腔鏡11345.9 TNM分期(Ⅰ/Ⅱ/Ⅲ)(53/17/176)(21.5/6.9/71.6) 傷口愈合等級甲/乙/丙(213/31/2)(86.6/12.6/0.8)
2.2 不同年齡組生存質量總體評分比較 功能領域和總體健康狀況領域得分越高說明功能狀況和生命質量越好,癥狀領域得分越高表明癥狀或問題越多,生命質量越差。其中單項癥狀主要包括氣促、失眠、食欲、便秘、腹瀉等。結果顯示,≥60歲與45~60歲及≤45歲病人在軀體功能、認知功能、癥狀領域的差異有統計學意義,45~60歲與≤45歲病人認知功能的差異有統計學意義(P<0.05)。見表2。
2.3 各項功能評分影響因素分析 線性回歸分析發現,影響軀體功能的主要因素是年齡、醫保類型(β=-0.34,-0.13);影響角色功能的主要因素是文化程度、經濟狀況、醫保類型(β=-0.56,-0.14,0.12);影響認知功能的主要因素是年齡、文化程度、經濟狀況、手術方式(β=-0.38,0.23,0.23,-0.13);影響情緒功能的主要因素是年齡、文化程度、經濟狀況(β=-0.18,-0.72,0.12);影響社會功能的主要因素是性別、生存時間及疾病預后告知情況(β=-0.22,0.42,-0.41);影響癥狀領域的主要因素是年齡、手術方式(β=0.33,0.14);影響單項癥狀的主要因素是性別及手術方式(β=0.25,-0.16);影響整體生命質量的主要因素是年齡、經濟狀況(β=0.26,0.34)。
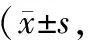
表2 不同年齡組生存質量評分比較分)
注:與≤45歲組比較,*P<0.05;與45~60歲組比較,△P<0.05
3 討論
結直腸癌以41~69歲發病率高,本研究中亦以60歲以上老年病人居多,雖然隨著醫療技術發展,結直腸癌病人的生存率、生存時間等不斷提高,但社會亦越來越重視術后病人的生存質量,強調病人的生存質量及主觀感受。考慮老年病人的生理心理特征,在術后的康復中應更注意綜合性措施的實施。
在本研究中,性別、年齡、文化程度、經濟狀況、醫保類型及手術方式對于生存質量各維度的影響較大。
年齡對軀體功能、認知功能、情緒功能、癥狀領域及總體生存質量均存在一定程度的影響。隨著年齡的增長,軀體功能、認知功能、情緒功能及總體生存質量的評分逐漸下降,說明年齡越大,功能狀況和生命質量越差,而癥狀領域的評分逐漸增高,表明癥狀或問題越多,生命質量越差。
本研究亦發現經濟狀況及醫保類型對結直腸癌病人術后功能領域影響較大。腫瘤病人住院手術及術后的費用是相對較高的,腫瘤病人的經濟負擔也日趨嚴重。我國農業人群的農保政策雖在一定程度上改善了病人“就醫難、就醫貴”的現象,但“因病致貧,因病返貧”的現象并未消失,惡性腫瘤帶來的社會經濟及精神負擔并沒有下降[4]。提高疾病的早期診斷及積極治療對疾病的預后均有積極的影響。
對于腫瘤的診斷治療對病人都是一種強烈的創傷性應激,所以疾病的預后告知一直是爭議的話題。出于對病人的保護及心理接受能力的考慮,大部分的病人家屬并不愿意將疾病真實情況及預后告知病人。但近年來,研究發現積極的預后告知態度對癌癥病人生活質量有著正向的影響[5]。本研究發現疾病預后告知對病人情緒功能、社會功能存在影響,考慮與病人對疾病的顧慮從而自行限制社會活動有關,同時也伴有緊張、焦慮、抑郁等情緒存在。自覺家庭關系在一定程度上影響病人的角色功能,當處于消極的家庭關系時生存質量會有一定程度的下降。心理干預在一定程度上能夠緩解病人自身應激反應、降低抑郁、緊張、焦慮等不良情緒狀態,促進病人的社會再適應能力[6]。
綜上所述,病人生存質量不僅僅受醫師因素的影響,同時受自身因素及家庭因素等綜合影響,在對病人進行生存質量干預時,應從疾病發現、診斷、治療到預后整個過程,采取綜合性的措施干預。但由于本研究樣本量較少,若需進一步地了解病人的生存質量,還需大樣本多中心的研究,以更好地制定合理的干預措施。

