特發性黃斑前膜手術前后黃斑區微血管OCTA形態觀察
楊主敏,曾洪波,王 鮮 (貴州醫科大學附屬醫院,貴州貴陽550000)
0 引言
不同原因使多種細胞在視網膜內表面增殖形成纖維膜,當纖維膜位于黃斑附近時稱為黃斑前膜(macular epiretinal membrane, MEM )[1]。 前膜的收縮可使黃斑區解剖結構紊亂和視功能破壞,嚴重程度與視網膜皺褶、變形狀況及水腫密切相關[2]。研究發現特發性黃斑前膜占黃斑前膜的80%[3],其主要高危因素之一為年齡,發病率隨年齡增加而增加,超過50歲時發病率約6%,而年齡達到75歲時,發病率可達20%,10%~20%的病例可出現雙眼發病[4]。目前黃斑前膜尚無確切的藥物治療效果,玻璃體切割手術是治療黃斑前膜的有效方法,能使患者獲得較好的視功能[5]。光學相干斷層掃描血管成像(optical coherence tomography angiography, OCTA)是一種無創、方便和快捷的新型血管影像學工具。OCTA檢查通過使用分頻增幅去相干血管成像的核心演算技術來得到眼底血管圖像。OCTA可分層觀察視網膜淺層、深層毛細血管及脈絡膜的毛細血管[6];可對早期沒有明顯滲漏的脈絡膜新生血管進行掃描觀察,能清楚地觀察視網膜微血管形態,分辨率較FFA/ICGA 高[7]。
1 資料和方法
1.1 一般資料 本研究收集貴州醫科大學附屬醫院確診的特發性黃斑前膜患者25例25眼,其中男性患者10例(占40%),女性患者15例(占60%),年齡40~70(平均 57.3±27.78)歲。 患者病程為 1~24 月;平均發病時間為(6.93±10.40)月。
1.1.1 納入標準 ①視力在0.3以下或有嚴重的視物變形、變小等癥狀影響日常生活的患者;②眼底檢查可見箔樣或不透明的灰白色膜改變;③光學相干斷層掃描(optical coherence tomography, OCT)提示黃斑區視網膜內層見高反射光帶;④于貴州醫科大學附屬醫院行25G玻璃體切割聯合前膜及內界膜剝除術。
1.1.2 排除標準 ①損害黃斑區結構及功能的眼底疾病:糖尿病視網膜病變、視網膜靜脈阻塞等;②糖尿病、眼外傷、眼底手術等繼發性黃斑前膜;③高眼壓(≥21 mmHg)或青光眼患者,有明顯白內障者。
1.2 檢查方法
1.2.1 眼科檢查 所有患者術前、術后3月進行最佳矯正視力,眼壓,裂隙燈下眼前節、眼底檢查,眼底彩照,OCT檢查。
1.2.2 OCTA檢查 所有納入的研究對象在術前、術后3月進行OCTA檢查。檢查時取舒適坐位,下頜置于下頜托上,囑患者患眼注視前方目鏡中藍色光點3 s以上,盡量避免眨眼或頭位偏移,選擇視網膜血流成像3 mm×3 mm范圍模式進行掃描。可自動生成4個層面的黃斑血流密度圖像:表層視網膜、深層視網膜、外層視網膜及脈絡膜毛細血管層。為避免測量誤差,重復進行3次測量。
1.3 手術方法 所有患者進行玻璃體切割聯合黃斑前膜及內界膜剝除手術。由同一有經驗的高年資醫師操作;局部麻醉;TSV25G系統行玻璃體切除;玻腔內注射TA,剝除前膜及玻璃體后皮質;吲哚青綠給予內界膜染色,剝除內界膜組織。
1.4 統計學處理 所有數據使用SPSS22.0軟件分析,術前術后最佳矯正視力(best corrected visual acuity, BCVA)采用±s表示,進行配對t檢驗,微血管扭曲組與非扭曲組BCVA的差異性進行獨立樣本t檢驗,P<0.05為差異有統計學意義。
2 結果
根據微血管有無扭曲分為微血管扭曲組和非扭曲組。非扭曲組OCTA的表現如下。①淺層En?face圖像見前膜輪廓;②B?scan圖像可見黃斑區視網膜內表面線狀高反射信號;③OCT血流圖像見FAZ區拱環,血管扭曲走行正常(圖1)。視網膜深層、無血流層、脈絡膜層未見明顯異常反射。微血管扭曲組OCTA表現如下。①淺層En?face圖像見明顯的前膜輪廓,網膜皺褶(圖2);B?scan圖像可見視網膜內表面線狀高反射,視網膜層次結構紊亂(圖3);OCT血流圖見黃斑附近血管迂曲及FAZ區范圍縮小或消失(圖4)。②深層OCT血流成像圖:視網膜毛細血管擴張,分布稀疏,血流信號減低。③視網膜無血流層:無血流信號。④脈絡膜層:血流信號豐富,分布均勻。術后3月患者血管扭曲的程度有所好轉,FAZ區面積有部分增大。本研究組患者術前與術后3月的BC?VA 比較,差異具有統計學意義(P<0.05,表 1),微血管扭曲組與非扭曲組BCVA比較,差異具有統計學意義(P<0.05,表2)。血管扭曲組的患者術后視力恢復較差,這可能是因為前膜對視網膜的牽拉較重,導致黃斑區淺層視網膜微血管扭曲,黃斑區視網膜增厚,從而影響視功能恢復。

表1 術前與術后3月LogMar BCVA比較

表2 微血管扭曲組與非扭曲組LogMar BCVA比較
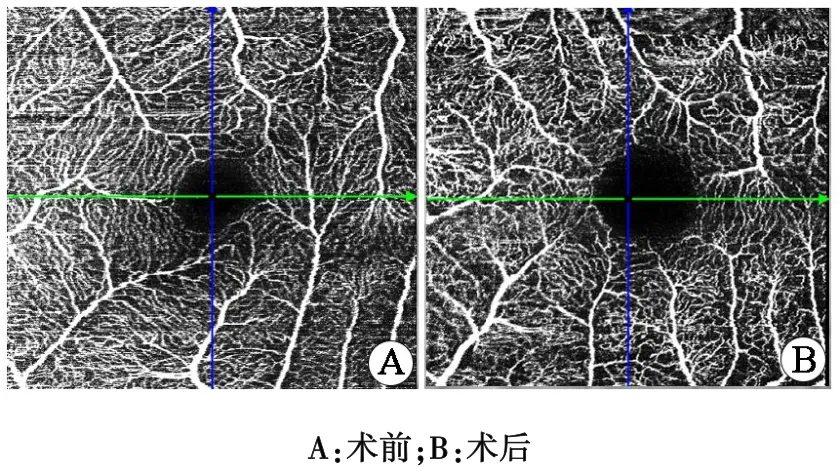
圖1 微血管非扭曲組淺層血流圖像
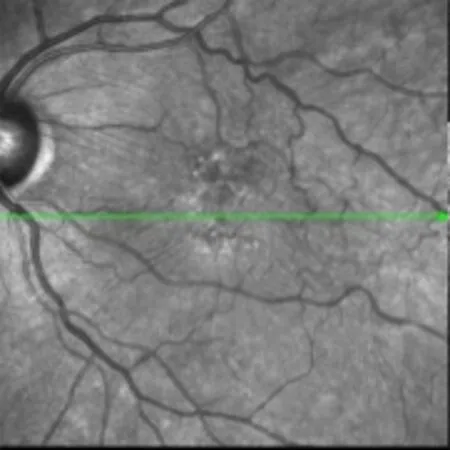
圖 2 En?Face 圖像
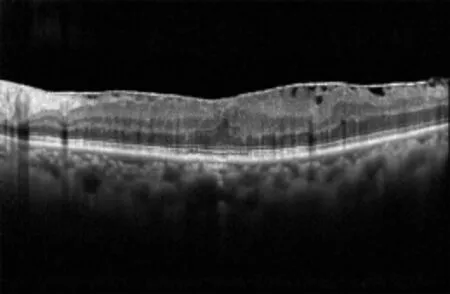
圖 3 B?Scan 圖像
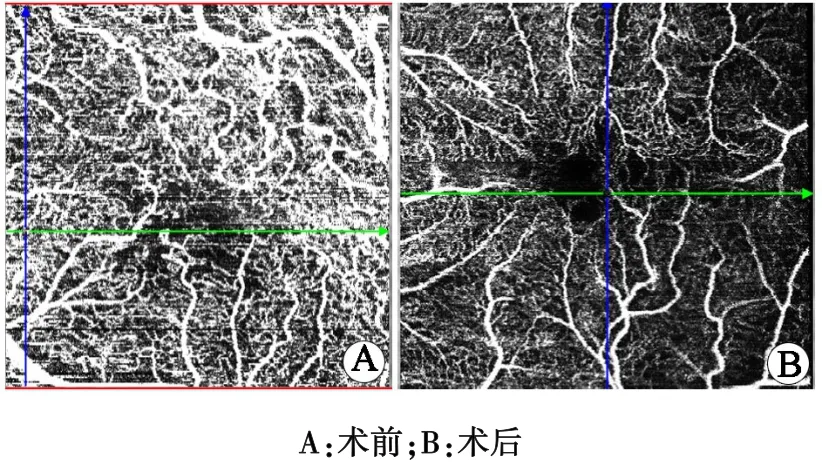
圖4 微血管扭曲組淺層血流圖像
3 討論
目前,特發性黃斑前膜的發病機制仍未明確,但有研究[8]提出可能是因為年齡的增長使玻璃體發生后脫離,牽拉損傷視網膜內界膜,使視網膜多種細胞移行、增殖和聚集,同時分泌多種細胞因子,形成黃斑前膜。OCTA具有的獨特優點如下所述[9]。①無需靜脈注射造影劑,避免FFA引起的并發癥;獲取圖像所用的時間短。②分層觀察視網膜脈絡膜血管的形態,特別是黃斑拱環區及視盤區的微血管結構。玻璃體切割聯合前膜及內界膜剝膜術是治療黃斑前膜的有效方法[10]。 有研究[11-12]證明了術后 3 月視力較術前差異有統計學意義。本研究證明術后3月BCVA較術前有統計學差異,說明玻璃體切割聯合剝膜術能較好地改善患者的視力。黃斑前膜的發生及進展是一個緩慢但持續的過程,早期(如微血管非扭曲組)前膜較薄,牽拉作用較弱,視網膜毛細血管屏障功能正常,血管形態正常,組織間隙無滲漏,因而對視功能影響較小;隨著前膜的牽拉作用增強,視網膜細血管形態變化及屏障破壞,組織滲漏,視網膜增厚等導致視功能下降。本研究發現微血管扭曲組的患者術后視力恢復較差,這可能是因為前膜對視網膜的牽拉較重,導致黃斑區淺層視網膜血管扭曲,黃斑區視網膜增厚,從而影響視功能恢復。手術時機的選擇一直存在爭議,有研究[13]認為,早期黃斑前膜可隨訪觀察,有視物變形時需要進行手術,其變形的程度影響預后,預示手術在視物變形嚴重之前進行,術前視力越好,術后恢復越好。 García?Fernández 等[14]也證明術后BCVA與術前BCVA有正相關性。故在視網膜微血管扭曲前或視網膜牽拉嚴重之前手術,可能會獲得較好的視功能。使用OCTA可無創、定期監測患者視網膜微血管的形態,為手術提供一定的參考。

