自發性腦出血CT混合征與CTA點征對早期神經功能惡化的預測研究
李瑞力,楊明飛
(1.勝利油田中心醫院 神經重癥監護病區,東營 山東 257000;2.青海省人民醫院 神經外科,西寧 青海 810007)
自發性腦出血(intracerebral hemorrhage, ICH)是一種嚴重的神經系統疾病,其致殘率和病死率均高于缺血性腦卒中[1]。基底節區是最常見的出血部位,約占所有ICH患者的≥50%[2]。ICH患者臨床病情不穩定,容易發生早期神經功能惡化(early neurological deterioration, END),臨床表現為神經功能損傷在發病數小時或數天內進行性惡化[3]。如能夠早期發現END的高危患者并及時進行有效的臨床干預,可改善患者的預后。LI等[4]在ICH患者平掃CT中發現混合征,與BECKER等首次提出并被廣泛研究的CT血管造影(CT angiography, CTA)點征[5]均證實與不良神經功能預后有關聯性[6]。因此,筆者通過ICH患者入院CT及CTA影像,評估混合征及點征的各項數據,確定CT混合征與CTA點征在自發性ICH患者發生END中的應用價值。
1 資料與方法
1.1 一般資料
回顧性分析2015年8月-2016年11月青海省人民醫院院住院且經影像學檢查確診為基底節區腦出血168例患者的臨床及影像學資料。其中,男性91例,女性77例;年齡31~79歲,平均58歲。所有患者均完成發病6 h內入院CT,36例完成入院CTA。根據入院CT及CTA圖像識別混合征與點征,由專業神經外科醫師以盲法進行一般資料收集(包括年齡、性別、首次行CT及CTA時間、高血壓病史、糖尿病史和用藥史等)。END定義為發病48 h內:①行標準去大骨瓣減壓術;②格拉斯哥昏迷評分(glasgow coma scale, GCS)下降≥3分。其中滿足≥1項者將其分為惡化組(75例),不滿足任意1項者分為非惡化組(93例)。納入標準:①CT證實存在基底節區ICH;②發病6 h內完成入院CT和(或)CTA;③病例資料完整[包括病史、體格檢查、影像學資料、手術記錄(行外科手術)、入院及發病48 h內GCS]。排除標準:①外傷、腦腫瘤、出血性腦梗死及缺血性腦卒中后出血轉化等繼發性ICH;②發病前行抗凝治療。
1.2 影像學檢查
影像學檢查包括CT及CTA。使用軸向截面厚度為5 mm的標準臨床參數CT進行掃描。由2位影像科醫師共同完成CT混合征與CTA點征判定。文獻中混合征定義[4]為同一血腫內混合存在相對低密度區與相鄰高密度區的現象,且需滿足:①低密度區與高密度區之間有可被裸眼識別的分界;②血腫中兩密度區CT值至少相差18 HU;③相對低密度區沒有被高密度區完全包裹。需同時滿足以上條件才為混合征,否則為非混合征。CTA點征定義[7]為原始圖像中“血腫內的強化灶”,且需滿足:①位于血腫內、大小和形狀不限,可同時存在1個或數個;②密度<120 HU;③與血腫周圍正常或變異的血管沒有連續性。血腫體積用ABC/2法測量。腦室內出血不計入腦實質血腫量的計算,而是根據改良Graed評分進行記錄。
1.3 END評價方法
入院時評估首次GCS評分,發病48 h內再次評估并記錄。END定義[8]為發病48 h內:①行標準去大骨瓣減壓術;②GCS評分下降≥3。48 h內死亡者歸為神經功能惡化組。根據END分為病情惡化組和非惡化組。
1.4 統計學方法
數據分析采用SPSS 19.0統計軟件,計量資料以均數±標準差(±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用χ2檢驗或Fisher確切概率法,P<0.05為差異有統計學意義。
2 結果
2.1 惡化組與非惡化組初始血腫量比較
所有患者中,75例出現END。36例完成CTA的患者中,16例出現END。平均初始血腫體積為21.68 ml。惡化組與非惡化組初始血腫量比較,采用t檢驗,差異有統計學意義(t=9.813,P=0.000);惡化組初始血腫量高于非惡化組。
2.2 惡化組與非惡化組各臨床因素比較
168例患者中,34例發現混合征。75例在發病48 h內繼發神經功能惡化患者中,29例在平掃CT中發現混合征。惡化組與非惡化組初始血腫體積、腦室出血及CT混合征比較,差異有統計學意義(P<0.05);而平均年齡、性別、高血壓病史及糖尿病史比較,差異無統計學意義(P>0.05)。見表1。
2.3 惡化組與非惡化組點征率比較
36例入院時完成CTA的患者中,8例發現點征,16例繼發END患者中有6例出現點征。惡化組與非惡化組點征率比較(37.5% vs 10.0%),采用Fisher確切概率法,差異有統計學意義(P=0.049)。
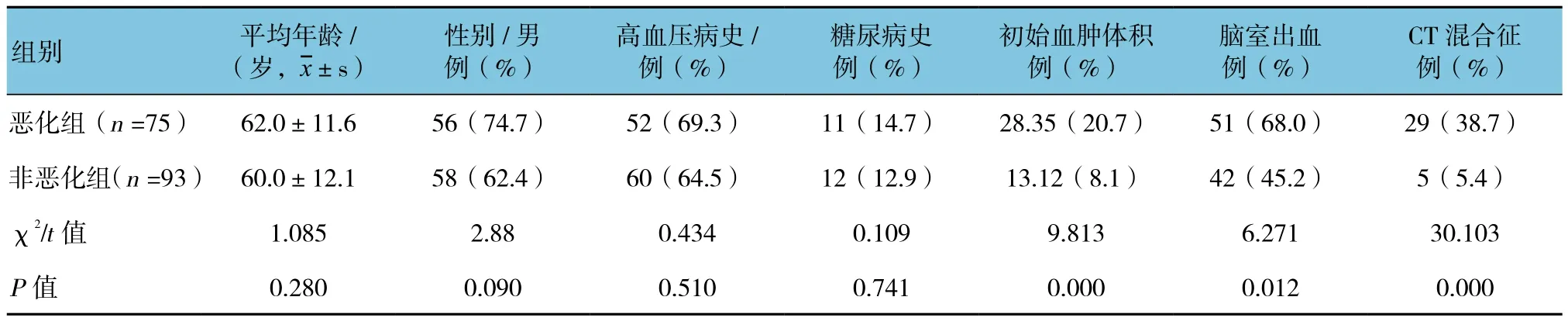
表1 惡化組與非惡化組各臨床因素比較
2.4 混合征及點征靈敏性、特異性、PPV及NPV比較
用靈敏性、特異性、陽性預測值(positive predictive value, PPV)及陰性預測值(negative predictive value, NPV)來比較混合征與點征的預測價值。混合征預測END的敏感性、特異性、PPV及NPV分別為38.7%、94.6%、85.3%及65.7%,點征預測END的敏感性、特異性、PPV及NPV分別為37.5%、90.0%、75.0%及64.3%。混合征與點征敏感性、特異性、PPV及NPV比較,差異無統計學意義(P>0.05);混合征的敏感性、特異性、PPV及NPV均優于點征。見表2。
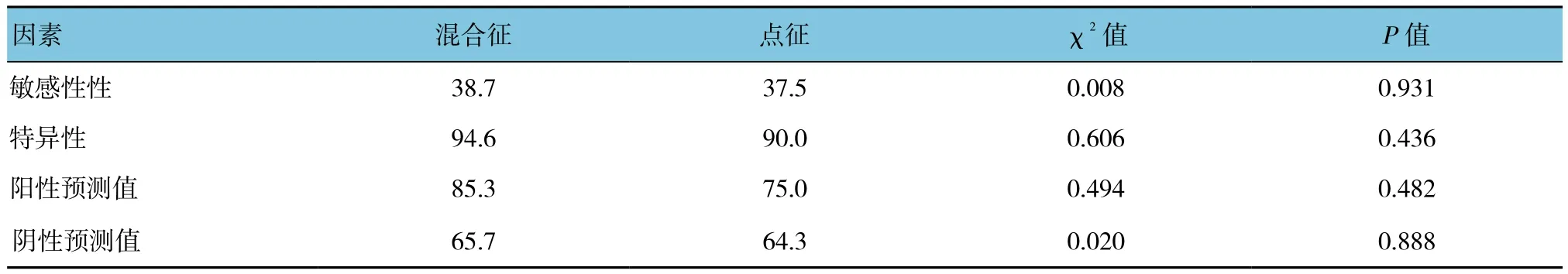
表2 混合征及點征敏感性、特異性、PPV及NPV比較 %
3 討論
本研究結果表明,ICH患者中新發現的CT混合征是一種可有效預測END的影像學標記。研究中混合征的發生率為20.2%,點征的發生率為22.2%,均與之前的研究類似[4,9]。ICH后發生END最佳預測因素為初始血腫量、腦室內出血和首次CT中發現混合征與點征。而入院時白細胞計數升高,也可能與END存在潛在相關性[10]。
關于END的確切機制尚不清楚,前期研究表明,ICH后早期血腫擴大(hematoma expansion, HE)為病情惡化、高病死率及預后不良的預測因素[11]。HE與初始血腫量和血腫位置相關,且初始血腫量、血腫位置及腦室內出血均可預測預后不良[11]。混合征與點征為預測早期HE的獨立因素,因此導致神經功能進一步惡化。這些影像學特征反應血腫自然發展以及活動性出血。血腫異質性被認為是預測擴大的影像學因素[12]。混合征在CT上的表現為不同密度的出血灶,反映不同時期血腫在CT成像的逐漸衰減[13],因此是預測血腫異質性的良好因素。血腫的密度受成分影響,血紅蛋白是決定血腫在CT表現的重要因素。當血液凝固時血腫在CT上就表現為高密度,存在活動性出血血腫比血塊凝縮的血腫更傾向于低密度,不同出血時間的血液混合導致出現混合征,血腫再次出血進一步發生HE。點征可由灌注CT的滲透率來測量,CT滲透率是指造影劑從腦血管中外溢的速度,且滲透率越高,血腫發生擴大的可能性越大[14]。點征的幾個臨床危險因素已被證實,早期臨床表現、凝血功能、ApoEε2等位基因等位基因、發病時低GCS評分、平均動脈壓>120 mmHg及合并腦室內出血均與出現點征有關聯性[15]。有研究者[16]證實,注射造影劑后27.6 s是點征研究的最佳時間,能更精準地預測ICH患者預后不良,CTP技術可提高“點征”的檢出率。
近來有學者提出CT黑洞征[17]和CTA滲漏征[18],并證實均可預測神經功能惡化。黑洞征與混合征類似,為同一血腫內同時存在高密度血腫與相鄰低密度區的現象,但黑洞(低密度區)由相鄰高密度血腫完全包裹。這進一步提高平掃CT的應用價值。滲漏征為CTA期后5 min延遲期感興趣區CT值增加>10%的現象,預測血腫進展的敏感性(93.3%)高于點征(37.5%)。
混合征的主要優勢在平掃CT中即可發現,這在臨床應用更普遍,并可為ICH患者臨床預后提供一項快速、廉價的評估。早期CTA檢查需注射造影劑,禁用于造影劑過敏及腎功能受損者。特別是在無法行CTA檢查的醫療機構或患者存在造影劑禁忌證(過敏反應或腎功能嚴重損傷),僅行平掃CT并評價混合征,即可有效預測血腫進展及END。閱片老師的高度一致性表明混合征是一項全新的、易于識別的影像學標記。
由于研究自身是回顧性及單中心設計,存在一些限制。另外只有在發病6 h內入院時行CT或CTA的患者才被納入研究,這便有潛在的選擇性偏倚可能。研究受限于CTA組樣本量較小,未來需大樣本研究進一步證實。研究中END的評估可能存在偏倚,長期隨訪包括更標準的預后評估,如改良Rankin評分和改良GOS評分可能提供更準確的信息,但不適于本研究。但在確定混合征與點征的預測預后不良的價值中,本研究與之前研究結果相似,表明這些影像學因素可有效預測ICH后繼發END。
綜上所述,平掃CT中發現的混合征與CTA點征均為自發性ICH后繼發END的可靠預測因素。為在無法行CTA的醫療機構中,提供一種可替代點征的有效選擇。

