腹腔鏡下結(jié)直腸癌根治術(shù)的臨床療效、術(shù)后胃腸功能及遠(yuǎn)期預(yù)后探討
盧沛林 尹東亮 黃妙玲
廣東省東莞市人民醫(yī)院,廣東東莞 523000
結(jié)直腸癌屬于消化道惡性腫瘤之一,其發(fā)病率僅次于食管癌、胃癌,隨著人們飲食結(jié)構(gòu)與習(xí)慣的改變,其發(fā)生率呈逐漸上升的趨勢,對(duì)人們的生命健康與生活質(zhì)量造成嚴(yán)重的威脅[1-2]。因結(jié)直腸癌早期發(fā)病多隱匿,部分患者直至出現(xiàn)腹痛、便血、排便改變等相應(yīng)的癥狀而就診時(shí)多已發(fā)展至中晚期,甚至出現(xiàn)轉(zhuǎn)移及浸潤,預(yù)后較差[2-3]。手術(shù)是臨床治療結(jié)直腸癌的常用手段,與開腹手術(shù)相比,腹腔鏡下手術(shù)具有恢復(fù)快、創(chuàng)傷小等優(yōu)勢,但因結(jié)直腸癌解剖位置特殊、學(xué)習(xí)曲線較長、技術(shù)要求高等因素的影響,其臨床療效與預(yù)后尚存在爭議[4-5]。本研究旨在探討行腹腔鏡下結(jié)直腸癌根治術(shù)治療對(duì)患者術(shù)后恢復(fù)及遠(yuǎn)期預(yù)后的影響。現(xiàn)報(bào)道如下。
表1 兩組患者手術(shù)情況比較
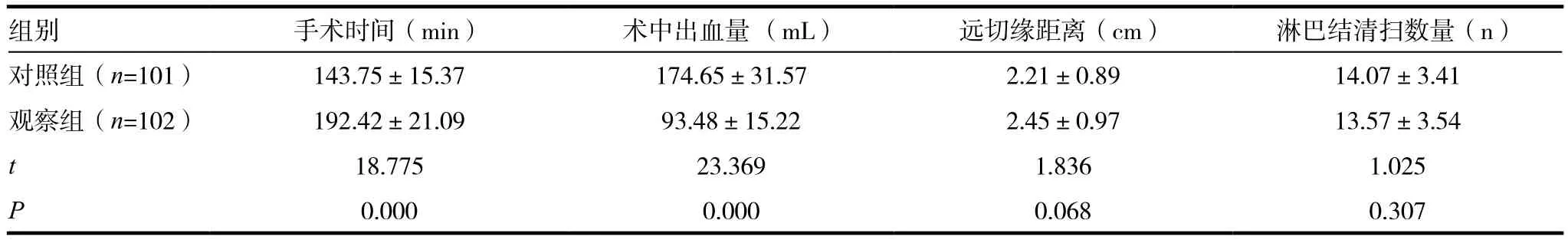
表1 兩組患者手術(shù)情況比較
組別 手術(shù)時(shí)間(min) 術(shù)中出血量 (mL) 遠(yuǎn)切緣距離(cm) 淋巴結(jié)清掃數(shù)量(n)對(duì)照組(n=101) 143.75±15.37 174.65±31.57 2.21±0.89 14.07±3.41觀察組(n=102) 192.42±21.09 93.48±15.22 2.45±0.97 13.57±3.54 t 18.775 23.369 1.836 1.025 P 0.000 0.000 0.068 0.307
1 資料與方法
1.1 一般資料
選擇2011年2月~2013年5月我院接診的結(jié)直腸癌患者203例為研究對(duì)象,將入選患者按隨機(jī)數(shù)字表法分為兩組,對(duì)照組101例,其中男56例,女45例;年齡23~82歲,平均(57.6±3.2)歲;分化程度:高分化14例,中分化51例,低分化36例;病理分期:Ⅰ期17例,Ⅱ期42例,Ⅲ期42例。觀察組102例,其中男54例,女48例;年齡22~84歲,平均(57.7±3.2)歲;分化程度:高分化15例,中分化52例,低分化35例;病理分期:Ⅰ期16例,Ⅱ期44例,Ⅲ期42例。納入標(biāo)準(zhǔn)。術(shù)前均行結(jié)腸鏡檢查并取活檢,病理診斷明確;腫瘤直徑<5cm,無腹腔廣泛轉(zhuǎn)移和遠(yuǎn)處轉(zhuǎn)移;自愿簽署知情同意書者。排除標(biāo)準(zhǔn):腹部手術(shù)史;惡性腫瘤病史;全身狀況較差者;術(shù)前接受化療者;有手術(shù)禁忌癥者。兩組患者一般資料經(jīng)比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 方法
兩組手術(shù)均由同一組醫(yī)生實(shí)施,嚴(yán)格遵循腫瘤根治原則。術(shù)前均行保守治療,如糾正低蛋白血癥、貧血、水電解質(zhì)紊亂等,給予營養(yǎng)支持、胃腸減壓,并實(shí)施常規(guī)術(shù)前腸道準(zhǔn)備。觀察組患者接受腹腔鏡結(jié)直腸癌根治術(shù)治療,行氣管插管全麻,麻醉成功后協(xié)助患者取足高頭低的取截石位,建立氣腹,維持壓力為12~14 mm Hg。于臍上置觀察孔將腹腔鏡置入,探查腹腔內(nèi)情況,確定腫瘤大小、是否有轉(zhuǎn)移、與周圍組織的關(guān)系、具體位置。在左側(cè)麥?zhǔn)宵c(diǎn)內(nèi)上方3cm位置穿刺作為副操作孔,于右下腹麥?zhǔn)宵c(diǎn)穿刺作為主操作孔,分別置入10mm Troca。按解剖層次分離腸系膜血管、腸系膜,并用超聲刀將其從根部閉合離斷,使病變腸段呈腹腔游離狀態(tài),將病變上下腸斷相應(yīng)部位結(jié)扎,最大限度避免擠壓瘤體。對(duì)引流區(qū)域淋巴結(jié)以超聲刀仔細(xì)清掃。做一4~6cm切口于腹部相應(yīng)部位(根據(jù)腫瘤位置),切口使用無菌塑料袋保護(hù),將游離腸斷拉出腹腔,切除距離瘤體>10cm的遠(yuǎn)端與近端病變腸段,吻合兩端端腸管后,還納腹腔。對(duì)腹腔行沖洗后,將引流管放置在患側(cè)引流,縫合切口。對(duì)照組實(shí)施開腹根治術(shù)治療:手術(shù)步驟按常規(guī)開腹手術(shù),術(shù)畢留置導(dǎo)管,將切口縫合。
1.3 觀察指標(biāo)
(1)觀察并比較兩組患者手術(shù)情況,包括手術(shù)時(shí)間、術(shù)中出血量、淋巴結(jié)清掃數(shù)量、遠(yuǎn)切緣距離等。(2)分別采集兩組患者術(shù)前1d、術(shù)后3d時(shí)空腹靜脈血5mL,離心取上清液后,采用化學(xué)發(fā)光法檢測胃泌素與胃動(dòng)素水平。記錄兩組肛門排氣時(shí)間、腹脹持續(xù)時(shí)間。(3)記錄兩組術(shù)后切口轉(zhuǎn)移、局部復(fù)發(fā)情況。兩組患者均隨訪5年,記錄術(shù)后1年和術(shù)后5年死亡率。
1.4 統(tǒng)計(jì)學(xué)方法
2 結(jié)果
2.1 手術(shù)情況
與對(duì)照組相比,觀察組手術(shù)時(shí)間較長、術(shù)中出血量較少,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);對(duì)照組淋巴結(jié)清掃數(shù)量、遠(yuǎn)切緣距離與觀察組相比,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。
2.2 胃腸功能
觀察組肛門排氣時(shí)間、腹脹持續(xù)時(shí)間均短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。術(shù)前兩組胃泌素、胃動(dòng)素水平比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),術(shù)后觀察組胃泌素與胃動(dòng)素水平均低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2~3。
2.3 預(yù)后
兩組術(shù)后切口轉(zhuǎn)移、局部復(fù)發(fā)率以及術(shù)后死亡率相比,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表4。
表2 兩組患者肛門排氣時(shí)間、腹脹持續(xù)時(shí)間比較(,d)

表2 兩組患者肛門排氣時(shí)間、腹脹持續(xù)時(shí)間比較(,d)
組別 肛門排氣時(shí)間(d) 腹脹持續(xù)時(shí)間(d)對(duì)照組(n=101) 4.12±0.60 5.01±0.71觀察組(n=102) 2.92±0.36 3.25±0.57 t 5.867 5.342 P 0.000 0.000
表3 兩組患者胃泌素、胃動(dòng)素水平比較(,pg/mL)

表3 兩組患者胃泌素、胃動(dòng)素水平比較(,pg/mL)
組別 胃泌素胃動(dòng)素術(shù)前 術(shù)后 t P 術(shù)前 術(shù)后 t P對(duì)照組(n=101) 343.81±30.22 318.97±25.57 6.234 0.000 149.57±17.31 133.60±16.31 6.748 0.000觀察組(n=102) 344.17±25.68 286.54±26.38 15.810 0.000 150.24±18.42 114.59±25.41 11.472 0.000 t 0.092 8.892 0.267 6.336 P 0.927 0.000 0.790 0.000

表4 兩組患者預(yù)后比較[n(%)]
3 討論
結(jié)直腸癌具有發(fā)病率逐漸上升、預(yù)后差等特點(diǎn),是一種臨床常見的胃腸道疾病,會(huì)對(duì)患者的正常工作與生活造成影響,甚至危及生命[6]。目前臨床多以手術(shù)治療結(jié)直腸癌,最為常見的術(shù)式為根治性切除術(shù),其中開腹手術(shù)是既往較多采用的手段,但其創(chuàng)傷較大,術(shù)后易出現(xiàn)腸梗阻、切口感染等并發(fā)癥,不利于患者術(shù)后恢復(fù)[7-9]。
隨著醫(yī)療技術(shù)的迅速發(fā)展,腹腔鏡手術(shù)逐漸應(yīng)用于治療結(jié)直腸癌中。本研究觀察組實(shí)施腹腔鏡結(jié)直腸癌根治術(shù)治療,結(jié)果顯示,觀察組術(shù)中出血量低于對(duì)照組,手術(shù)時(shí)間長于對(duì)照組,兩組遠(yuǎn)切緣距離、淋巴結(jié)清掃數(shù)量比較無明顯差異,提示腹腔鏡手術(shù)切除的腫瘤完整性較好,可保證足夠的遠(yuǎn)切緣,且對(duì)機(jī)體創(chuàng)傷小,利于預(yù)后康復(fù)。腹腔鏡手術(shù)可將視野轉(zhuǎn)變?yōu)槠婊ㄓ闪Ⅲw化),術(shù)者需通過器械感知病變形態(tài)與范圍,加上小腸、子宮等相鄰器官的影響會(huì)增加手術(shù)的難度,部分患者需實(shí)施子宮懸吊等操作,會(huì)延長手術(shù)時(shí)間。術(shù)后在經(jīng)一定的學(xué)習(xí)曲線,對(duì)操作技巧熟練掌握后,則可顯著縮短手術(shù)時(shí)間[10-11]。手術(shù)應(yīng)激會(huì)使交感神經(jīng)興奮,加上術(shù)中牽拉刺激腸管、麻醉、術(shù)后使用鎮(zhèn)痛藥物等會(huì)對(duì)患者術(shù)后胃腸蠕動(dòng)起到抑制作用,引起諸多不良反應(yīng),如惡心、嘔吐、腹脹,嚴(yán)重時(shí)可能會(huì)阻礙血液回流、誘發(fā)呼吸困難等[12-13]。本研究觀察組肛門排氣時(shí)間、腹脹持續(xù)時(shí)間、胃泌素與胃動(dòng)素水平均低于對(duì)照組。腹腔鏡為術(shù)者提供術(shù)野清晰度較高,能顯示開腹手術(shù)難以直視的部分,分離更加精確,其具有放大功能,利于對(duì)解剖層面與組織間隙的辨別,處理血管更加精細(xì)、準(zhǔn)確,能使手術(shù)對(duì)機(jī)體造成的創(chuàng)傷降低,減少術(shù)中失血。此外,腹腔鏡手術(shù)可有效結(jié)扎腫瘤上下端腸管、腫瘤腸管根部血管,充分暴露輸尿管,減少副損傷和手術(shù)應(yīng)激,致使患者術(shù)后疼痛減輕,對(duì)胃腸功能的恢復(fù)可起到促進(jìn)作用,利于術(shù)后早期進(jìn)食,促進(jìn)預(yù)后恢復(fù)[14-16]。
綜上所述,腹腔鏡下結(jié)直腸癌根治術(shù)近期療效較好,能促進(jìn)胃腸功能的恢復(fù),遠(yuǎn)期預(yù)后和根治效果與開腹手術(shù)相當(dāng),臨床推廣價(jià)值較高。

