慢性阻塞性肺疾病急性加重期合并呼吸衰竭的臨床治療方法探析
李宏偉
慢性阻塞性肺疾病患者的病程時間一般比較長, 因此會反復發生感染, 患者機體存在營養不良狀況[1]。相關研究資料顯示, 慢性阻塞性肺疾病急性加重期合并呼吸衰竭時營養不良發生率達到56.65%[2]。呼吸衰竭疾病的發生會降低動脈血氧分壓, 導致缺氧, 最終出現一系列臨床綜合征。隨著我國呼吸衰竭疾病發生率的不斷上升, 如何預防呼吸衰竭疾病的發生已經成為人們關注的重點話題之一。
1 資料與方法
1.1 一般資料 選取本院2016年7月~2018年1月收治的50例慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者作為研究對象, 按照隨機數字表法分為實驗組與對照組, 各25例。實驗組中男18例、女7例, 平均年齡(60.32±5.47)歲, 平均慢性阻塞性肺疾病急性加重時間為(16.88±4.56)h。對照組中男16例、女9例, 平均年齡(60.40±5.42)歲, 平均慢性阻塞性肺疾病急性加重時間(16.92±4.51)h。兩組患者一般資料比較差異無統計學意義(P>0.05), 具有可比性。
1.2 方法 兩組患者均提供常規治療(抗感染、止咳、呼吸機通氣、平喘、吸痰等), 對照組在常規治療基礎上應用腸外營養支持治療方法, 于機械通氣24 h后提供20%脂肪乳劑(靜脈滴注, 第1天脂肪量≤1.0 g/kg, 以后劑量可酌增, 但脂肪量≤2.5 g/kg。靜脈滴注速度最初10 min為20滴/min,如無不良反應出現,以后可逐漸增加, 30 min后維持在40~60滴/min), 及時補充維生素, 連續治療1個療程, 1個療程為2周;實驗組在常規治療基礎上應用早期腸內營養支持治療, 于機械通氣24 h后將250 ml葡萄糖注射液經鼻空腸營養管滴入, 第2天提供腸內營養混懸液(20 ml/h), 連續治療1個療程, 1個療程為2周。
1.3 觀察指標 比較兩組病死以及各項并發癥發生情況,并發癥包括消化道出血、血糖水平升高、肝功能損傷、二重感染。
1.4 統計學方法 采用SPSS20.0統計學軟件進行數據分析。計量資料以均數±標準差(±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
實驗組病死率4.00%明顯低于對照組的24.00%, 且消化道出血率8.00%、血糖水平升高率8.00%、肝功能損傷率8.00%、二重感染率4.00%均明顯低于對照組的36.00%、32.00%、36.00%、24.00%, 差異均具有統計學意義(P<0.05)。見表1。
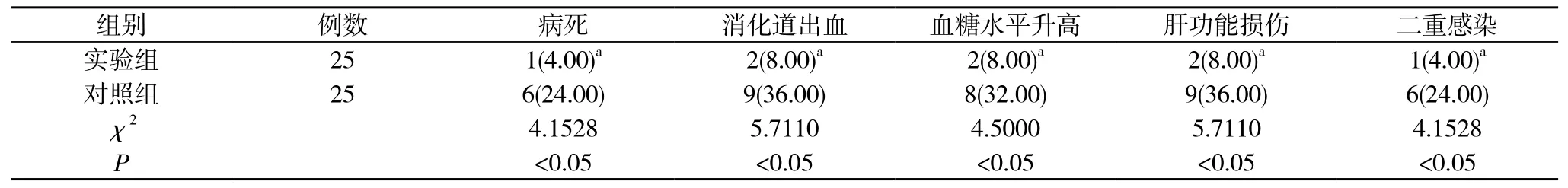
表1 兩組患者病死及各項并發癥發生情況比較[n(%)]
3 討論
慢性阻塞性肺疾病好發于老年人群, 其主要臨床表現為胸悶氣短、呼吸困難[3]。慢性阻塞性肺疾病病因較為復雜,一般認為與環境影響因素和感染影響因素密切相關。慢性阻塞性肺疾病急性加重期合并感染時會導致呼吸衰竭, 由于慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者機體長期處于免疫力低下背景下, 所以會升高炎癥因子水平。對慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者進行機械化通氣會降低其營養水平, 最終影響到患者的預后效果。現階段對慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者選擇何種有效治療方法仍然是醫學界的研究難點, 大多數學者研究資料顯示[4-6], 在慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者機體允許的情況下加強早期腸內營養能夠顯著促進機體康復速度, 降低死亡率和并發癥發生率。本文研究結果顯示實驗組患者病死率、各項并發癥發生率低于對照組(P<0.05)。營養不良發生機制被認為與慢性阻塞性肺疾病患者長期處于缺氧狀態和高碳酸血癥狀態密切相關[7]。由于感染反復發生,所以長期使用抗生素會引起腸道功能紊亂情況出現, 最終降低慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的腸胃功能。除此之外, 受到機械通氣的長期影響, 慢性阻塞性肺疾病急性期加重合并呼吸衰竭患者的機體膈肌收縮效率顯著降低, 每天所呼吸消耗的能量相比起健康人群高達9倍左右。感染情況下和應激反應狀態下會使得慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者機體處于高分解代謝狀態, 最終惡化慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的營養狀態[8,9]。倘若未及時調整慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的營養狀態, 勢必會降低其機體免疫力和抵抗力。慢性阻塞性肺疾病患者的氣道隨著疾病的進展, 腫瘤壞死因子水平、白介素-6水平等會呈現上升狀況。腫瘤壞死因子水平、白介素-6水平的上升會導致感染反復發作, 嚴重者引起臟器功能衰竭。因此, 必須降低腫瘤壞死因子水平、白介素-6水平, 避免血管內皮功能被損傷。對慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者加強早期腸內營養治療能夠在一定程度上降低腫瘤壞死因子水平、白介素-6水平,最終使得患者獲得良好的預后效果[10]。
綜上所述, 早期腸內營養能夠改善慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者的生存狀態, 可以推廣。

