乳腺癌患者術后PICC置管并發癥及其影響因素調查分析
陳 雯,王玉玲,吳麗麗
(浙江省臺州醫院,浙江 臨海 317000)
摘要:目的: 探討乳腺癌患者術后PICC置管的并發癥及其影響因素。方法:對420例PICC置管的乳腺癌患者進行回顧性調查,依據PICC置管期間是否發生置管并發癥分為并發癥組和無并發癥組;分析PICC置管并發癥發生率及其相關危險因素。結果:乳腺癌患者PICC置管并發癥發生率為13.6%;多因素分析結果顯示,PICC置管發生并發癥的危險因素包括穿刺方式(OR=5.736)、合并基礎疾病(OR=4.216)、未使用維護包(OR=3.246)、置管位置(OR=2.581)及未規范化護理(OR=2.206)。結論:乳腺癌患者PICC置管期間并發癥發生率較高,應結合以上危險因素,早期采取預防措施,降低并發癥發生率。
乳腺癌是婦女較為常見的惡性腫瘤,而靜脈化療是乳腺癌患者術后的重要輔助治療手段,多數患者需要反復多療程大劑量化療。具有安全、易維護、長期留置等優勢的經外周中心靜脈置管(Peripherally inserted central catheter, PICC),多用于需要化療的乳腺癌患者,確保化療過程順利進行[1]。然而,PICC長期使用容易產生各種并發癥,如機械靜脈炎、靜脈血栓、導管相關感染等,給患者帶來痛苦和經濟負擔[2]。探討化療患者PICC置管并發癥及其相關危險因素,對預防并發癥,保證置管的有效性,確保化療順利完成具有重要意義。為此,本研究對420例進行PICC置管的乳腺癌患者進行回顧性調查,現報道如下。
1 資料與方法
1.1 研究資料
選取2014年1月至2017年12月我院乳甲外科收治的乳腺癌患者作為研究對象,納入標準:(1)均通過病理檢查確診為乳腺癌,均接受手術治療,初次化療;(2)手術切口無感染;(3)住院期間均進行PICC置管;(4)血小板及凝血功能均正常。排除標準:有其他惡性腫瘤、嚴重的器質性疾病、患者中途放棄置管或導管脫出、資料不完整者等。符合納入標準的420例乳腺癌患者均為女性,年齡30~72歲,平均(43.7±8.2)歲;腫瘤分期,I期92例,II期232例,III期96例。
1.2 并發癥診斷標準[3]
(1)機械性靜脈炎。PICC置管移行靜脈表面皮膚出現了靜脈炎的臨床表現;(2)導管相關感染。置管處皮膚紅腫、疼痛或有膿性分泌物,經血培養證實為細菌感染;(3)靜脈血栓。行PICC置管上肢或頸部有腫脹或疼痛,彩超檢查證實有血栓形成;(4)導管脫出。導管尖端位于上腔靜脈內,導管脫出<5cm、5~10cm、10~20cm可分別判定為輕度、中度、重度脫落;(5)導管堵塞。輸液速度減慢或停止,無法抽到回血,而且無法沖管;(6)導管回血。首次置管后外露PICC導管可見紅色血液;(7)皮膚過敏。穿刺部位及周邊皮膚潮紅、皮疹、瘙癢、小水皰等表現。
1.3 方法
采用自行設計的調查表,由培訓過的醫護人員查閱電子病歷、護理記錄、文檔記錄等來完成調查表。回顧性收集所有患者的臨床資料,包括年齡、身高、體重、文化程度、合并基礎疾病(高血壓、糖尿病、心腦血管疾病、肺部疾病等)、乳腺癌分期、置管位置、穿刺方式、置管時間、使用PICC維護包、預防治療(抗生素、抗凝劑或給予溶栓治療、置管處定期消毒等)、規范化護理(嚴格無菌操作、規范化PICC換藥流程、定期使用維護包維護等)、PICC置管并發癥等。
1.4 統計學處理
采用SPSS 18.0進行數據分析,組間計數資料比較采用χ2檢驗;多因素分析采用二分類非條件Logistic回歸法;P<0.05為差異有統計學意義。
2 結果
2.1 PICC置管后的主要并發癥
420例PICC置管患者中,并發癥發生率為13.6%(57/420),其中機械性靜脈炎20例(35.0%),導管相關感染13例(22.8%),靜脈血栓7例(12.3%),導管脫出6例(10.5%),導管堵塞5例(8.8%),導管回血4例(7.0%),皮膚過敏2例(3.5%)。
2.2 2組患者的單因素比較
根據并發癥診斷標準,發生并發癥病例作為并發癥組,未發生并發癥的病例作為無并發癥組。2組患者的年齡、合并基礎疾病、置管位置、穿刺方式、置管時間、使用維護包、預防治療、規范化護理等因素比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者的單因素比較[n(%)]
續表1
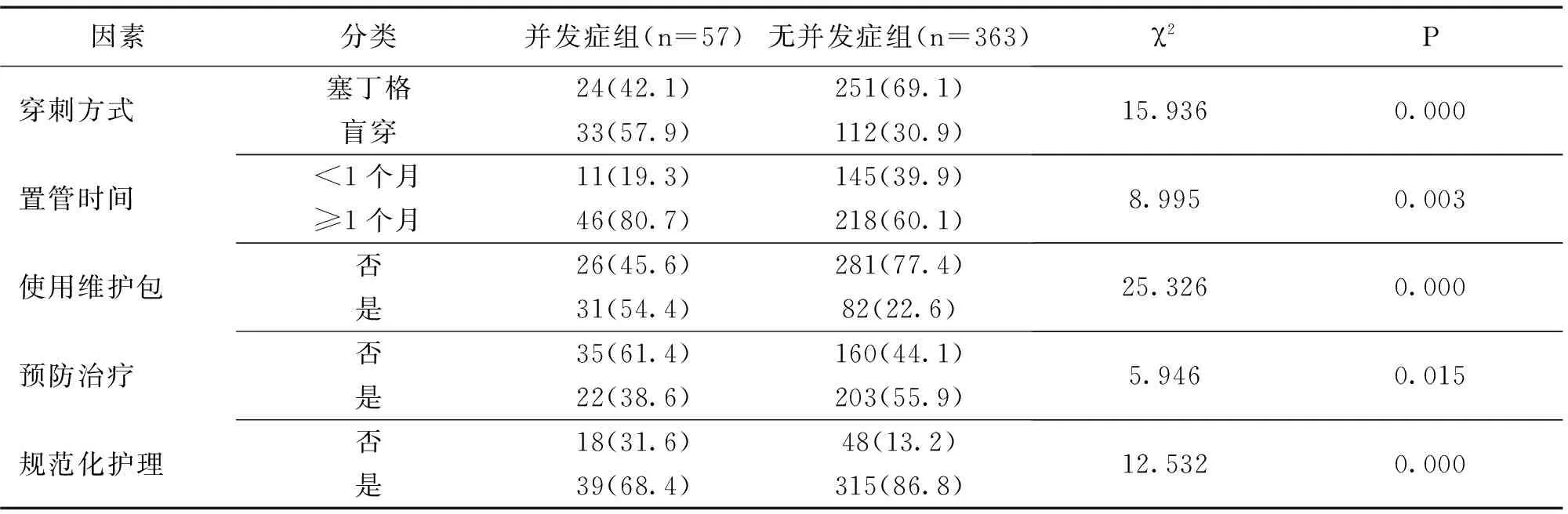
因素分類并發癥組(n=57)無并發癥組(n=363)χ2P穿刺方式塞丁格24(42.1)251(69.1)盲穿33(57.9)112(30.9)15.9360.000置管時間<1個月11(19.3)145(39.9)≥1個月46(80.7)218(60.1)8.9950.003使用維護包否26(45.6)281(77.4)是31(54.4)82(22.6)25.3260.000預防治療否35(61.4)160(44.1)是22(38.6)203(55.9)5.9460.015規范化護理否18(31.6)48(13.2)是39(68.4)315(86.8)12.5320.000
2.3 影響PICC置管患者發生并發癥的多因素分析
根據患者PICC置管后是否發生并發癥為因變量,將單因素比較有統計學意義的8個因素(年齡、合并基礎疾病、置管位置、穿刺方式、置管時間、使用維護包、預防治療、規范化護理)作為自變量,進行非條件Logistic逐步回歸,見表2。合并基礎疾病、置管位置、穿刺方式、未使用維護包及未規范化護理均為發生并發癥的危險因素。
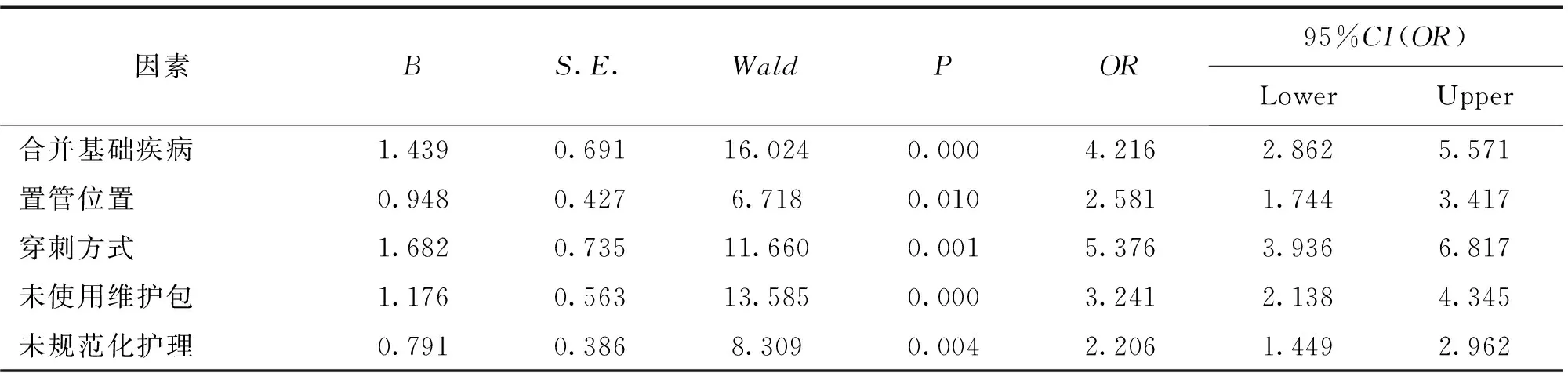
表2 影響PICC置管并發癥的多因素Logistic回歸分析
3 討論
3.1 乳腺癌患者PICC置管主要并發癥及其危險因素
本研究顯示,PICC置管的并發癥發生率為13.6%,其中以機械性靜脈炎、導管相關感染、靜脈血栓為主,這與熱依娜等人[3]報道腫瘤患者置管并發癥發生率13.4%相近。本研究顯示,PICC置管并發癥發生的主要危險因素包括:(1)穿刺方式。盲穿發生并發癥的風險是塞丁格的5.376倍,傳統盲穿方式對靜脈條件良好者具有較好的置管效果,但對于靜脈條件不佳、長期靜脈化療及頻繁抽血者,盲穿所致并發癥發生率較高;而改良塞丁格技術(利用套管針或小號針頭靜脈穿刺,通過套管送入導絲,拔出套管,再用手術刀片擴張皮膚后將插管鞘組件沿導絲送入血管,撤出導絲和擴張器,經插管鞘置入導管)進行穿刺,可提高置管成功率,減少并發癥發生率[4];(2)合并基礎疾病。有基礎疾病患者其發生并發癥的風險為無基礎疾病的4.216倍,基礎疾病導致機體免疫力下降,促使患者容易發生靜脈炎、導管相關感染等[5];(3)未使用維護包及規范化護理。未使用維護包其發生并發癥的風險是有使用維護包的3.241倍,維護包內有無菌貼敷材料,維護過程標準化、程序化,可減少導管相關感染、過敏性皮炎等,提高維護質量[6];(4)置管位置。肘下置管發生并發癥的風險是肘上置管的2.581倍,肘上置管的效果明顯優于肘下置管患者,其并發癥發生率相對較低;盡可能采取肘上置管,降低穿刺部位發生靜脈炎、穿刺點感染[7],提高導管使用質量;(5)未規范化護理。未規范化護理其發生并發癥的風險是規范化護理的2.206倍,置管操作未嚴格按照無菌操作流程、未規范化護理及管理,會增加感染、靜脈炎等并發癥發生的風險。
3.2 預防乳腺癌患者PICC置管并發癥的對策
根據本組研究所提示PICC置管發生并發癥的5個危險因素為合并基礎疾病、置管位置、穿刺方式、未使用維護包及未規范化護理,對乳腺癌術后PICC置管患者,應采取以下干預措施,以降低PICC置管并發癥發生率。(1)加強護理操作人員的專業技能培訓,穿刺前后進行無菌規范化操作和護理;加強基礎疾病的治療,提高患者機體免疫力;(2)置管部位盡量選擇肘上位置;對于靜脈條件不良、需要長期靜脈化療并且頻繁抽血的患者,應盡量選擇改良塞丁格技術進行穿刺[8],減少導管脫落、移位及并發癥的發生;(3)加強化療期間的導管維護,使用維護包定期維護,使得導管維護操作程序化、規范化;(4)確保輸液管道通暢,對于有血栓者應進行溶栓、抗凝等治療;(5)加強患者的健康教育,強調注意事項,提高患者的自我管理能力及其治療的依從性,減少導管隨意移動和拉扯,防止導管脫落,減少非計劃性拔管。

