三級預防管理對原發性高血壓患者血壓及并發癥的影響
北京市朝陽區三里屯社區衛生服務中心(100027)崔學利
原發性高血壓是常見的心內科疾病,其發病機制與遺傳因素、生活習慣等因素有關。臨床將可明確導致血壓升高因素的病癥為繼發性高血壓,但不能明確導致血壓異常因素的病癥為原發性高血壓。美國高血壓學會研究人員認為,高血壓是多種危險因素共同積累形成的心血管綜合征,可導致心臟與血管的功能、結構出現異常,是增加心腦血管病癥發病率的關鍵因素。臨床實踐證明,針對此類病人,積極展開三級預防管理治療,可有效降低血壓異常以及并發癥發生率,本文對此展開了深入分析。
1 資料與方法
1.1 一般資料 將我中心收治的120例原發性高血壓病人,隨機分為對照組、觀察組各60例,對照組中男性36例、女患者24例,年齡在39~77歲之間,平均年齡(62.3±6.8)歲,Ⅰ期、Ⅱ期、Ⅲ期原發性高血壓患者分別33例、19例、8例。觀察組中男性、女性分別為35例、25例,年齡在40~80歲之間,平均年齡(61.5±7.1)歲,Ⅰ期、Ⅱ期、Ⅲ期分別31例、20例、9例。兩組在年齡等方面無統計學差異(P>0.05),具有可比性[1][2]。納入標準:①患者均為首次確診為原發性高血壓,且均符合WHO有關原發性高血壓的診斷標準。②患者及其家屬均同意參與本次研究,且簽署了書面知情書。排除標準:伴有嚴重心腦血管與系統性病癥、肝腎等臟器功能嚴重受損以及妊娠與哺乳期女性者。
1.2 方法 對照組病人采用自服藥治療,并適當地展開健康教育指導。觀察組患者展開規范的三級預防管理治療,包括以下幾點內容:①一級預防措施,主要包括:飲食控制、適當運動鍛煉、心理干預等。②二級預防措施主要目的在于緩解臨床癥狀,主要操作為藥物治療,包括利尿劑(北京四環制藥廠,國藥準字H20023132)、鈣通道阻滯劑、血管緊張素轉換酶抑制劑等藥物,根據患者實際體質合理用藥以及控制藥量。③三級預防措施,主要包括對重度高血壓病人的搶救、康復治療以及并發癥的防治。
1.3 觀察指標 對比兩組干預前后血壓變化情況,以及并發癥發生率。通過3年隨訪觀察患者血壓控制情況,評價標準包括優秀(舒張壓下降超過20mmHg)、良好(舒張壓下降10~20 mmHg)、較差(全年血壓超過140/90mmHg)三方面,并對比其死亡率[3]。
1.4 統計學方法 本次采用SPSS17.0統計學軟件進行數據分析,計數資料用(%)表示、用x2檢驗,計量資料用(±s)表示、用t檢驗,當P<0.05時表示組間差異符合統計學意義。
2 結果
2.1 兩組血壓改善情況 兩組患者在干預前血壓水平無統計學差異(P>0.05),另外觀察組干預后的收縮壓、舒張壓,明顯的低于對照組,且組間有統計學差異(P<0.05),如附表1所示。
2.2 兩組并發癥情況 觀察組并發癥發生率明顯的低于對照組,且組間有統計學差異(P<0.05),如附表2所示。
2.3 兩組血壓控制情況與死亡率 觀察組血壓優秀率75.00%(45/60),優良率91.67%(55/60),明顯高于對照組35.00%(21/60)、51.67%(31/60),組間有統計學差異(P<0.05);觀察組死亡率3.33%(2/60)明顯低于對照組13.33%(8/60),且組間有統計學差異(P<0.05)。
附表1 兩組血壓水平比較(±s,mmHg)
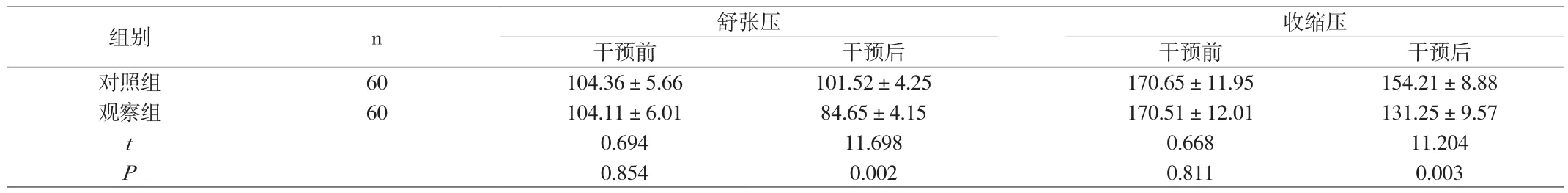
附表1 兩組血壓水平比較(±s,mmHg)
收縮壓干預前 干預后 干預前 干預后對照組 60 104.36±5.66 101.52±4.25 170.65±11.95 154.21±8.88觀察組 60 104.11±6.01 84.65±4.15 170.51±12.01 131.25±9.57 t 0.694 11.698 0.668 11.204 P 0.854 0.002 0.811 0.003組別 n 舒張壓
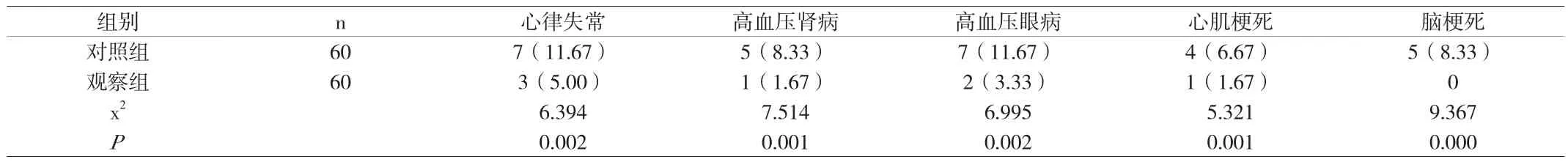
附表2 兩組并發癥發生率比較(n,%)
3 討論
當前對于高血壓的治療并沒有系統性的方案,只有長期藥物控制血壓與并發癥,繼而改善患者生存質量。針對慢性病的預防,要根據患者的病因,機體調節功能,以及病史等實際情況展開預防措施,而當前提出的三級預防管理治療方式,可根據患者的疾病發展階段,采取不同的防護措施,繼而阻止病癥的發生、發展、惡化。一級預防措施主要目的是在疾病的易感期促進患者身心健康;二級預防措施主要目的是在疾病的潛伏期,控制病情發展與惡化;三級預防措施,是發病后的癥狀改善,預防并發癥的出現。真正做到了以患者為中心,以其健康作為落實目標,實現危險因素的消除。尤其是心理干預,對患者的預后改善最為明顯。患者出現負面情緒,會直接降低治療的依從性,心理壓力的增加,會讓患者產生放棄治療的心理,使其提前出現心腦血管等并發癥,對此加強患者心理護理尤為重要。高血壓需要長期控制,加上病癥發病率多集中在中老年人群,免疫力下降,合并多種內科病癥,會延緩病情好轉時間,同時也會增加并發癥風險幾率,對此需要醫院與社區等相關部門密切關注與配合,對患者及時展開健康教育指導等,從而保證三級預防管理措施的落實效果[4][5]。
本次研究顯示:對照組患者的并發癥發生率為46.67%,其中心律失常、高血壓眼病比重最多,分別為11.67%。而觀察組患者的并發癥發生率為11.67%,其中心律失常占據的比重較大,達到了5.00%,但是總發生率與對照組低35.00%,且組間有統計學差異,可見該種干預方法的有效性與可行性,可達到控制并發癥的目的,與其他研究結果一致[6][7]。
目前,高血壓的藥物治療,包括利尿劑等,而利尿劑改善血壓的機制主要在于降低血容量,而高血壓屬于慢性并需要長期服藥,血管血容量長期降低,會增加心臟負擔,繼而促使患者提前出現動脈硬化、冠心病等病癥。血管緊張素轉換酶抑制劑藥物,主要包括:卡托普利、苯那普利、培多普利等藥物,其屬于阻礙血管緊張素轉化酶活性的藥物,最常應用的是卡托普利藥物,治療機制為阻礙血管緊張素轉化酶,降低AngⅡ的生成,繼而舒張血管,可改善患者的心功能,但是長期服用會導致藥物在身體內積累產生耐藥性,降低治療效果。鈣通道阻滯劑藥物,緩解高血壓的機制,主要在于降低后負荷。藥物可阻礙細胞外鈣離子,進入到血管平滑肌細胞內,降低血管收縮反應能力,繼而達到降壓目的。但是對長期服用對象的體質要求較高,服用不當會出現心率增快、下肢水腫等癥狀,這也引起了臨床醫生的高度重視,積極提倡非藥物治療,主要是通過飲食、運動等生活習慣的改善,繼而達到平穩血壓的目的。血壓持續升高的患者,需展開藥物治療,避免并發癥的出現。臨床實踐證明,針對原發性高血壓患者,積極展開三級預防管理,不僅可以平穩血壓,同時還能提升患者的治療依從性,高血壓治療對患者的自我管理行為要求較高,三級防護管理可增加患者對病癥知識的掌握情況,繼而提升其自我管理能力,保證血壓控制的優良率。研究顯示,觀察組患者血壓控制的優秀率及優良率,要明顯的高于對照組,高出40.00%,對此可見三級預防管理方式,對患者治療依從性提升的重要意義[8]。
此外,三級預防管理措施,不僅可降低了患者并發癥發生率,同時效果確切。研究證明,觀察組患者在干預后的血壓水平明顯低于對照組,且趨近于正常水平。觀察組首診時與隨訪時的收縮壓,降低了(38.99±2.44)幅度;舒張壓降低了(19.46±1.86)幅度;且干預前后的血壓水平存在統計學差異。但是對照組的舒張壓幅度僅降低了(16.44±3.07),舒張壓降低了(2.84±1.41),降低幅度明顯的低于觀察組,由此可見,該種干預方式的理想性與確切性。與此同時,觀察組的死亡率要顯著降低,常規干預方法,3年內的死亡率為13.33%,而展開三級預防管理干預后,3年內的死亡率為3.33%,降低了10.00%幅度,延長了患者的生存時間,同時也改善了患者的生存質量,對此值得臨床推廣[9]。
綜上所述,原發性高血壓在治療上要比繼發性高血壓難度大,但是兩者病癥發展與惡化經歷無差異,對此也應當加強對原發性高血壓的重視。為了更好地保證干預效果,積極提倡非藥物治療,展開三級預防管理,對患者的生活習慣等進行糾正,提升患者的治療意識,繼而保證原發性高血壓并發癥預防效果。

