兩種手術方式治療鞍上蛛網膜囊腫的臨床對比研究*
李新星,張丹,董蔚蔚,刁宏宇
(1.中國醫科大學附屬盛京醫院,遼寧 沈陽 110004;2.新疆塔城地區人民醫院,新疆塔城 834700)
顱內蛛網膜囊腫(intracranial arachnoidcysts,IACs)是由發育期蛛網膜分裂異常所致,約占顱內病變的1%,是顱內良性病變的常見疾病之一[1]。囊腫可位于腦表面、腦裂及腦池部,一般不累及腦實質,多為單發,少數為多發,其中87.6%~92.1%位于幕上,鞍上蛛網膜囊腫約占顱內蛛網膜囊腫的10%。近年來,隨著顯微手術技術提高及器械的進步,多種手術入路在鞍上蛛網膜囊腫中得到采用[2]。如何選擇最有效的手術方式治療該病,目前仍然存在爭論[3]。翼點入路蛛網膜囊腫部分切除囊腫腦池造瘺術的療效得到一致認可,仍是目前開顱處理鞍上蛛網膜囊腫可靠的手術入路,但翼點入路仍存在許多缺陷,如手術開顱對皮膚及顳肌創傷大,對于囊腫上壁暴露困難等[4]。神經內鏡腦室囊腫腦池造瘺術國內外都有部分報道,但缺乏手術療效對比分析,本文通過回顧性研究分析中國醫科大學附屬盛京醫院5年內兩種手術入路治療21例鞍上蛛網膜囊腫術中及術后臨床療效,現報道如下。
1 資料與方法
1.1 研究對象
選取2012年3月-2017年3月就診于本院的鞍上蛛網膜囊腫患者共21例。13例患者行神經內鏡腦室囊腫腦池造瘺術(神經內鏡入路術組),其中,男性8例,女性5例;8例患者行翼點入路蛛網膜囊腫部分切除,囊腫腦池造瘺術(翼點入路術組),其中,男性2例,女性6例。兩組患者在性別、年齡、術中出血量、術后感染、手術時間及住院時間差異無統計學意義(P>0.05)。臨床表現為頭圍增大伴行走不穩9例,間歇性頭痛伴嘔吐6例,視力下降5例,發育遲緩1例。影像學檢查:21例患者術前均行頭顱MRI檢查,明確囊腫的大小、部位、中腦導水管是否梗阻以及是否合并腦積水等;部分患者需行增強MR檢查排除顱內占位病變。
1.2 手術方法
1.2.1 神經內鏡腦室囊腫腦池造瘺術 患者仰臥位,選取右側額部發際內皮膚直切口或弧形切口。在冠狀縫前2 cm,中線旁開2.5 cm,顱骨鉆一骨孔。尖刀切開硬膜后,取腦表面無血管區,先用腦穿針穿刺側腦室,成功后拔出腦穿針,沿穿刺方向緩慢置入鏡鞘并導入內鏡。在內鏡直視下進入側腦室,可見到室間孔及丘紋靜脈。經室間孔可見半透明狀淡藍色的囊腫壁,囊壁被覆細小血管網,電凝灼燒囊腫壁,囊腫壁立即皺縮。以內鏡顯微剪刀剪除部分囊腫壁,雙極電凝繼續燒灼瘺口邊緣,囊壁進一步皺縮擴大瘺口,使造瘺口直徑>10 mm。然后將內鏡繼續進入至囊腫腔內,可見基底動脈,雙側大腦后動脈,雙側小腦上動脈等機構。于基底動脈腹側的蛛網膜上可見裂隙樣活瓣,隨基底動脈搏動而張開閉合。以內鏡顯微剪刀擴大裂隙樣活瓣,雙極電凝繼續燒灼瘺口邊緣,囊壁進一步皺縮擴大瘺口,使造瘺口直徑<10 mm。術中探查第三腦室底和導水管上口的情況,如發現導水管開口梗阻者,則需打開囊腫下壁,第三腦室底部及Liliequist膜,使囊腫與橋前池相通。反復用生理鹽水充分沖洗,確定術區無出血后,嚴密縫合硬腦膜,逐層縫合頭皮。
1.2.2 翼點入路蛛網膜囊腫部分切除,囊腫腦池造瘺術 患者仰臥位,頭部向對側旋轉30~45。并略后仰,取額顳部發髻內弧形切口起于顴弓上緣止于中線,皮瓣翻向額顳部顯露額骨顴突,沿額骨顴突后緣切斷顳肌并將顳肌翻向額顳部,銑刀制成帶骨膜游離骨瓣,咬除蝶骨嵴至眶腦膜動脈處,硬膜弧形切開翻向額顳部并懸吊,顯微鏡下暴露同側頸內動脈及視神經,可見蛛網膜囊腫,剪除表面的蛛網膜,放出大量蛛網膜囊液后,右側顱底第二、三間隙清晰可見,鏡下予以輕輕分離側裂池、頸動脈池、基底池、動眼神經周圍等各間隙,使蛛網膜囊腔與各間隙之間互相交通。反復沖洗術野,查無活動性出血,常規止血后關顱。
1.3 統計學方法
數據分析采用SPSS 19.0統計軟件,計量資料以均數±標準差(±s)表示,組間比較采用獨立樣本t檢驗,計數資料以率(%)表示,組間比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 手術效果
13例患者行神經內鏡腦室囊腫腦池造瘺術,術中平均出血量50 ml,術后顱內感染1例(7.69%);8例患者行翼點入路蛛網膜囊腫部分切除,囊腫腦池造瘺術,術中平均出血量80 ml,術后顱內感染2例(25%)。兩組患者均無顱內出血及死亡病例。見附圖。
2.2 翼點入路與縱裂入路前交通動脈瘤夾閉術中及術后對比分析
神經內鏡腦室囊腫腦池造瘺術在術中出血量和術后感染發生率等方面略低于翼點入路,但兩者比較差異無統計學意義(P>0.05)。神經內鏡入路術組在手術時間和患者住院時間方面與翼點入路術組比較,差異有統計學意義(P<0.05),神經內鏡入路術組短于翼點入路術組。見附表。
2.3 隨訪
本組患者術后隨訪時間3~36個月,平均19.3個月。患者的頭痛、腦積水及視力下降等癥狀術后均得到改善,其中12例患者癥狀消失,9例患者癥狀減輕。手術并發癥主要有3例患者發熱,腰椎穿刺腦脊液化驗白細胞高,但細菌培養陰性,腰大池引流后痊愈。本組患者術后無嚴重并發癥及死亡病例出現。
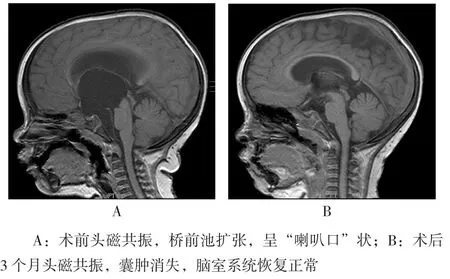
附圖 鞍上蛛網膜囊腫磁共振影像
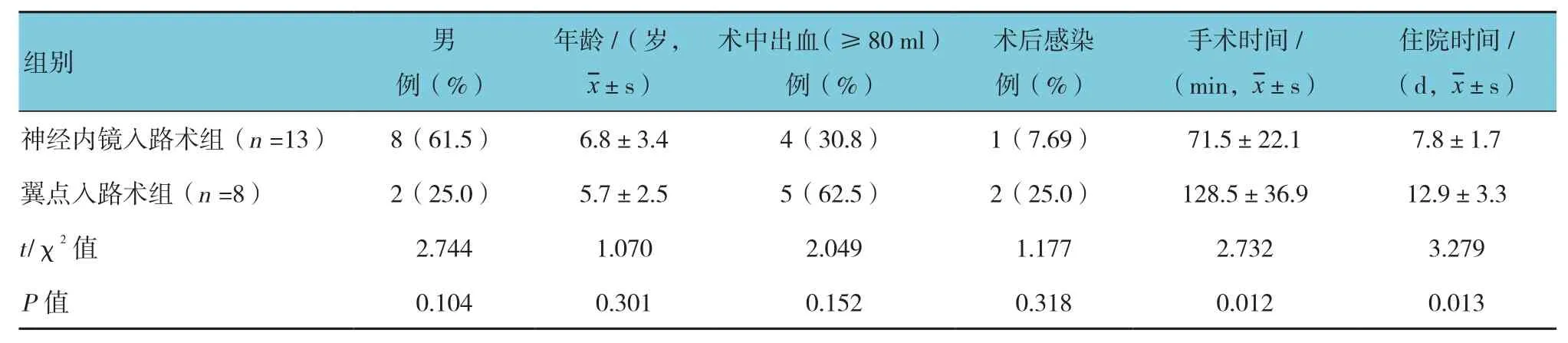
附表 神經內鏡入路術組與翼點入路術組的比較
3 討論
鞍上蛛網膜囊腫是顱內良性病變的罕見疾病之一,約占顱內病變的0.1%。其發病機制目前仍有很多爭議,多數學者認為是發育期蛛網膜分裂異常所致[5]。在胚胎發育過程中蛛網膜分開成兩層或重復生長,囊壁由蛛網膜構成,囊內含腦脊液,與周圍蛛網膜下腔間形成單向活瓣,隨著基底動脈的搏動,導致囊腫逐漸增大,造成下丘腦,三腦室及視交叉受壓向前上方移位,影響患者的腦發育并導致臨床癥狀[6]。在兒童時期,常常是因為頭位增大、行走不穩、視力下降或發育遲緩等進行影像學檢查而被發現。
鞍上蛛網膜囊腫的手術方法多樣,主要包括開顱顯微鏡下囊壁部分切除術、囊腫-腹腔分流術、神經內鏡下囊腫腦池造瘺術等,每種術式均有優點與不足,最佳治療方式仍存在爭議[7-8]。經翼點入路治療鞍上蛛網膜囊腫是開展比較早的手術入路之一,開顱顯微鏡下囊壁部分切除及腦池造瘺術,能清晰地顯示術區視野及結構[9]。但手術創傷大,術后易并發額葉腦挫裂傷、水腫、顱內感染及硬膜下積液等情況,限制了翼點入路在臨床中的廣泛開展。囊腫-腹腔分流術具有創傷小,術式簡單等優點,但分流管相關的并發癥發生率高,比如分流不足、分流過度、分流管堵塞、分流管感染及分流管依賴等導致手術失敗,甚至需要2次或多次手術。近年來,隨著神經內鏡技術的快速發展,神經內鏡治療鞍上蛛網膜囊腫已引起人們的極大關注。兩組患者對比分析顯示神經內鏡入路患者手術時間更短,總結的原因如下:開顱時更加簡單方便,術中開顱避免經過蝶骨嵴等復雜結構,減少開顱時間,減少出血。術中直接到達蛛網膜囊腫距離更短,避免翼點入路分離同側頸內動脈,第二、第三間隙等手術步驟,術中視野更加清楚,方便保護下丘腦及垂體柄等重要結構。神經內鏡治療鞍上蛛網膜囊腫具有操作簡單、手術創傷小、手術時間短、術后恢復較快及并發癥少等優點。為了避免術后造瘺口重新閉合導致手術失敗,囊腫與基底動脈池進行造瘺時,應將造瘺口盡量擴大,直徑<10 mm。術中同時探查導水管上口的情況,如發現導水管開口梗阻者,則需打開囊腫下壁,第三腦室底部及Liliequist膜,使囊腫與橋前池相通,保證腦脊液流通順暢。本組患者隨訪期間未發現造瘺口重新閉合導致手術失敗病例。近年來,隨著神經內鏡技術在臨床的發展與應用,手術的安全性和療效正在逐步提高,神經內鏡治療鞍上蛛網膜囊腫已逐漸被人們所接受。神經內鏡下鞍上囊腫腦池造瘺術,可以有效地重建一個腦脊液的功能循環,使囊液參與腦脊液的正常循環,為腦脊液的正常流通提供永久性的解剖通路。
本文對比分析神經內鏡入路和傳統翼點入路治療鞍上蛛網膜囊腫臨床資料,雖然兩組在術中出血量及術后感染率等方面差異無統計學意義,但在手術時間及住院時間方面差異有統計學意義,神經內鏡入路短于傳統翼點入路,手術創傷相對更小。總之,神經內鏡治療鞍上蛛網膜囊腫具有操作簡單、手術創傷小、手術時間短、術后恢復較快、并發癥少及預后好等優點,是一種較為理想的微創手術方式。但由于本組病例數較少,隨訪時間尚不長,確切結論需后期大宗病例及長時間隨訪研究。

