溫陽活血湯對穩定期慢性阻塞性肺疾病脾腎陽虛證患者炎性反應因子的影響
吳建順 池 燕 曹得勝 保小花
(青海省中醫院,西寧,810000)
隨著自然環境和人們生活方式的改變,慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Diseases,COPD)的發病率呈持續上升趨勢,消極地影響到了患者的生活治療及生命質量,并給我國社會及醫療造成了沉重的負擔[1-3]。現階段,穩定期COPD的治療目標是減少癥狀和預防疾病進展,但依靠現有西藥很難達到要求,即使COPD的臨床治療有眾多藥物可選,如:β2受體激動劑、膽堿能受體拮抗劑、糖皮質激素、磷酸二酯酶4抑制劑等[4-6]。上述藥物均具有較大不良反應,如:β2受體激動劑可致心律失常,糖皮質激素長期應用可增加真菌感染風險,磷酸二酯酶4抑制劑可致免疫能力下降等,故上述藥物均不宜長期應用。為此,我院開展溫陽活血湯對穩定期COPD脾腎陽虛證患者炎性反應因子的影響研究,旨在為該病的臨床治療提供基礎支持,現報道如下。
1 資料與方法
1.1 一般資料 選取2016年1月至2017年1月我院收治COPD患者158例作為研究對象,以隨機數表法分為觀察組和對照組,每組79例。觀察組中男46例,女33例;年齡(54~72)歲,平均年齡(65.94±7.08)歲;病程1~4年,平均病程(2.35±0.73)年;病情Ⅱ級51例,Ⅲ級18例。對照組中男45例,女32例;年齡(53~72)歲,平均年齡(65.78±7.34)歲;病程1~4年,平均病程(2.33±0.81)年;病情Ⅱ級49例,病情Ⅲ級20例。2組性別、年齡、病程、病情等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準與分級標準 參照中華醫學會呼吸病學分會COPD學組所制定的《慢性阻塞性肺部疾病診治指南(2007年版)》的COPD的診斷標準及分級標準[7]。中醫辨證分型標準[8]主癥:1)痰量多;2)喉間痰鳴;3)胸膈脹滿;4)畏寒神怯;5)冷汗自出;6)脈微細。次癥:1)舌淡嫩胖;2)小便清長;3)食少納呆;4)水腫。具備主癥中3項或3項以上,兼備兼癥中2項或2項以上,即可確診為脾腎陽虛證。
1.3 納入標準 1)符合上述肺腎氣虛型的診斷標準;2)符合上述COPD的診斷標準;3)病程程度屬Ⅱ、Ⅲ級穩定期COPD患者;4)近期內無急性發作;5)近期未使用過免疫調節劑、過糖皮質激素;6)近期未參加過其他臨床研究者;7)知情并簽署知情同意書。
1.4 排除標準 1)伴有呼吸衰竭、哮喘等內科疾病;2)并發肺部感染等癥狀者;3)妊娠期、哺乳期婦女;4)中途失訪者;5)依從性差;6)對本研究藥物過敏。
1.5 治療方法 對照組患者給予布地奈德福莫特羅粉吸入劑[AstraZeneca AB(瑞典),國藥準字:H20140458]2吸/次,2次/d,連續使用2個月。觀察組在對照組基礎上給予溫陽活血湯(赤芍15 g、牛膝15 g、川芎15 g、半夏15 g、熟地黃15 g、麻黃10 g、干姜10 g、炙甘草10 g、紅花10 g、杏仁10 g、柴胡10 g、當歸10 g、桔梗10 g、附子5 g)。溫陽活血湯煎煮及服用方法:原藥材預先浸泡10 min,加入1 000 mL飲用水,急火煎5 min,燜火煎15 min。早晚2次溫水浸熱口服,連續服用2個月。
1.6 觀察指標 1)基線期及治療后及治療后采用肺功能儀對2組患者進行肺功能參數檢測。檢測方法:檢測前受試者吸入沙丁胺醇400 mg,之后受試者靜息15 min,專人指導受試者進行呼氣峰流速(PEFR)、第1秒用力呼氣量(FEV1)、第1秒用力呼氣容積占用力肺活量的比值的百分比(FEV1/FVC),重復3次,取最佳數據。2)基線期及治療后及治療后酶聯免疫吸附法檢測2組患者血清血清IL-6、IL-8、TNF-α水平。

2 結果
2.1 2組基線期及治療后肺功能參數比較 基線期,2組PEFR、FEV1、FEV1/FVC基本相同,差異無統計學意義(P>0.05);治療后,觀察組PEFR、FEV1、FEV1/FVC顯著高于對照組,差異有統計學意義(P<0.05)。見表1。
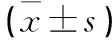
表1 2組基線期及治療后肺功能參數比較
注:與同期觀察組比較,*P>0.05;與同期觀察組比較,△P<0.05
2.2 2組基線期及治療后各項炎性反應因子比較 基線期,2組血清IL-6、IL-8、TNF-α水平比較,差異無統計學意義(P>0.05);治療后,觀察組血清IL-6、IL-8、TNF-α水平顯著低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組基線期及治療后各項炎性反應因子比較
注:與同期觀察組比較,*P>0.05;與同期觀察組比較,△P<0.05
3 討論
COPD是一種具有氣流受限特征的疾病,亦是臨床的常見病和多發病,該病可分為穩定期和急性發作期,穩定期臨床癥狀以咳嗽、咳痰、氣喘為主,急性發作期則可伴有氣喘加重、痰量增多及發熱[9]。中醫學并無“慢性阻塞性肺疾病”或“COPD”等病名記載,或中醫學根本不以此規則命名。但根據史料及文獻記載,不難發現“慢性阻塞性肺疾病”或“COPD”屬中醫學“肺脹”“喘證”“痰飲”等范疇[10-11]。基于藏象學說的中醫學認為[12-13],COPD脾腎陽虛證患者病因多是肺病咳喘日久、子耗母氣,屬于久病傷陽。病機則是陽氣受傷則腎陽不足,腎陽為諸陽之根,有溫煦氣化、推動血行之功,腎陽不足則脾失健運,脾失健運則不能輸布水谷精微導致肺氣壅滯。氣機不暢久致痰飲瘀血,故表現出肺脹;肺不主氣則氣滯,腎不納氣而氣逆,故表現出氣促、喘證。我們認為,COPD脾腎陽虛證是正虛邪實證,邪實是痰瘀氣滯、外感六淫,正虛是肺脾腎氣虛、陽虛。治則以溫陽活血、理氣化痰為思路。
本研究結果顯示,觀察組PEFR、FEV1、FEV1/FVC顯著高于對照組(P<0.05)。提示,布地奈德福莫特羅粉吸入劑聯合溫陽活血湯治療穩定期COPD脾腎陽虛證可增進療效;溫陽活血湯可有效治療穩定期COPD脾腎陽虛證。我們認為,其中醫學機制系:溫陽活血湯由赤芍、牛膝、川芎、半夏、熟地黃、麻黃、干姜、炙甘草、紅花、杏仁、柴胡、當歸、桔梗、附子等14味中藥組成。方中麻黃、干姜、炙甘草、附子為君藥,共奏功善溫肺脾腎之陽、溫化寒飲;川芎、紅花、杏仁、熟地黃、半夏、柴胡為臣藥,共奏功善活血行氣、宣肺止咳;當歸、赤芍為佐藥,共奏功善活血養陰,又以防溫陽之藥溫燥太過;桔梗、牛膝為使藥,桔梗功善引藥上行達于上焦,牛膝引瘀血下行通利血脈。全方共奏溫補肺脾腎陽、化痰祛瘀、疏肝理氣之功。由此,可見溫陽活血湯切中穩定期COPD脾腎陽虛證病機,治本同時顧標,故獲良效。
COPD其病理特點是氣道、肺實質和肺血管的慢性炎性反應,已在臨床得到公認。眾多研究發現,炎性反應細胞、細胞因子與COPD的發生和發展密切相關,這些研究指出[14-15-16]:急性發作期血清中IL-6、IL-8、TNF-α等炎性反應因子顯著高于穩定期;IL-6直接參與炎性反應和損傷;IL-8在COPD的發展中可誘導氣道黏膜的中性粒細胞及嗜酸性粒細胞浸潤,進而重炎性反應。這些研究認為,TNF-α可介導炎性反應細胞趨化及活化更多的IL-6、IL-8,而IL-6、IL-8可促進炎性反應細胞的進一步增多,形成一種循環機制[17-18]。這一機制促進炎性反應發展,續而引起氣道、肺實質和肺血管的結構性改變[19-20]。本研究結果顯示,治療后,觀察組血清IL-6、IL-8、TNF-α水平顯著低于對照組(P<0.05)。提示,溫陽活血湯治療穩定期COPD,可降低患者血清IL-6、IL-8、TNF-α水平。本研究推測,溫陽活血湯治療穩定期COPD脾腎陽虛證的內在機制可能是通過某種途徑改善患者的非特異性的氣道炎性反應。但還未有足夠證據證明溫陽活血湯治療穩定期COPD脾腎陽虛證的靶點就直接作用于IL-6、IL-8、TNF-α。
綜上所述,布地奈德福莫特羅粉吸入劑聯合溫陽活血湯治療穩定期慢性阻塞性肺疾病脾腎陽虛證具有較好的療效,其機制可能是通過降低患者血清IL-6、IL-8、TNF-α水平而達到治療作用。

