疝囊剝離與橫斷疝囊在老年TAPP術中應用效果比較
羅 亮,沈 攀,黃 智
目前腹腔鏡腹股溝疝修補術在國內外得到了廣泛應用,克服了前入路開放手術切口多、操作費時、術后易感染及瘢痕形成等缺點,微創及美容效果佳[1]。經腹腹膜前疝修補術(TAPP)施行過程中,對疝囊的處理是手術的核心及關鍵步驟,特別是對斜疝疝囊的處理,處理不當可引起術后多種并發癥,如疼痛、暫時性神經感覺異常、血清腫等[2]。本研究比較了疝囊剝離與橫斷疝囊的臨床療效,以期為老年腹股溝疝患者的手術方案的選擇提供依據。
1 資料與方法
1.1 病例資料 回顧性分析2014年5月~2017年10月在本院接受TAPP治療的147例老年腹股溝疝患者臨床資料,納入標準:60~80歲者;經B超及臨床檢查確診為腹股溝疝;疝囊長度>8 cm;男性;無嚴重凝血功能障礙,可耐受手術、全麻;對本研究知情同意。排除標準:有疝修補史;合并嵌頓疝及術前未能發現的隱匿疝;心肝腎等其他臟器功能嚴重障礙者等。據術中對疝囊處理方法的不同將患者分為研究組與對照組,研究組85例,平均年齡(68.61±6.42)歲;平均疝囊長度(8.65±0.36)cm;斜疝69例,直疝9例,斜疝合并直疝7例。對照組62例,平均年齡(69.43±7.15)歲;平均疝囊長度(8.76±0.44)cm;斜疝49例,直疝8例,斜疝合并直疝5例。兩組一般資料比較無明顯差異(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
1.2 手術方法 患者入室后均按常規手術操作流程進行,采用全麻,頭低腳高30°,按照《腹股溝疝腹腔鏡手術的規范化操作指南》進行TAPP手術[3]。對照組術中采取疝囊剝離的方法處理疝囊,自內環開始游離疝囊直至整個疝囊完全游離,并精索腹壁化6 cm,將游離出的疝囊回納至腹腔。研究組術中采取橫斷疝囊的處理方式,在距內環口下方1~2 cm處橫斷疝囊,并精索腹壁化6 cm,將近斷端縫合封閉,同時要將遠端疝囊內積液清理干凈。疝囊處理完成后,兩組均在腹膜前間隙放置自固定補片完全覆蓋直疝三角和疝內環口,斜疝補片不固定,腹膜缺損>4 cm的直疝用醫用膠對補片邊緣點狀噴膠固定補片,然后用3-0可吸收縫線連續縫合腹膜。所有患者術后6 h進食,第2 d即可下地行走活動。
1.3 觀察指標 統計兩組手術相關指標;術后第2 d,采用數字評分法(NRS),評估患者疼痛程度,評分越高,患者疼痛感越嚴重;統計術后并發癥發生情況,包括切口疼痛、血清腫、神經感覺異常等。術后3個月,對患者進行門診或電話隨訪,了解復發情況,分別采用簡明健康測量量表(SF-36)、巴塞爾指數(BI)和改良 Rankin 量表(mRS)評價患者術后的生活質量,均是評分越高,患者生活質量越好。
1.4 統計學方法 應用SPSS 18.0統計軟件分析,計量資料以±s表示,組間比較采用t檢驗;計數資料以頻數和百分率表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術相關指標比較 與對照組比較,研究組手術時間及疝囊處理時間縮短(P<0.05),術中出血量、住院費用、NRS評分及術后5 d腹股溝積液量降低(P<0.05),兩組住院時間比較無明顯差異(P> 0.05)。 見表 1。
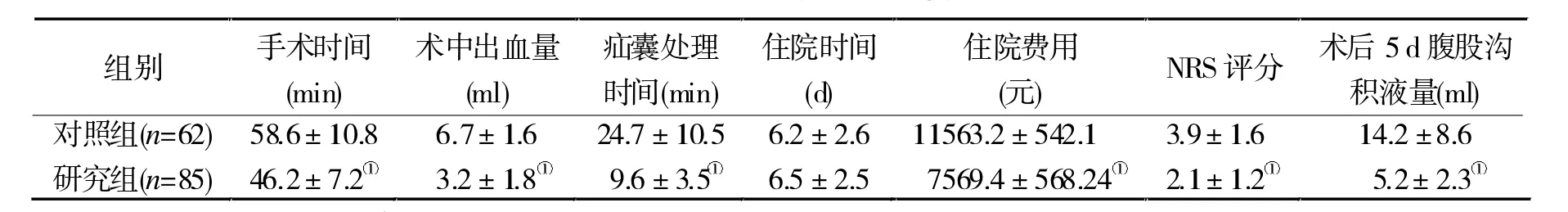
表1 兩組手術相關指標比較
2.2 兩組并發癥及復發比較 術中兩組均未發生重要血管、神經及臟器損傷等嚴重并發癥;術后對照組有2例血清腫,4例陰囊腫脹,3例遠端疝囊積液,2例切口疼痛,2例神經感覺異常,總并發癥發生率為20.97%;術后研究組有2例血清腫,3例陰囊腫脹,2例遠端疝囊積液,1例切口疼痛,1例神經感覺異常,總并發癥發生率為10.59%,兩組并發癥發生率比較無明顯差異(P>0.05)。兩組隨訪期間均無復發病例。
2.3 兩組生活質量評分比較 術后3個月,研究組 SF-36、BI及mRS評分均顯著高于對照組(P<0.05,表 2)。
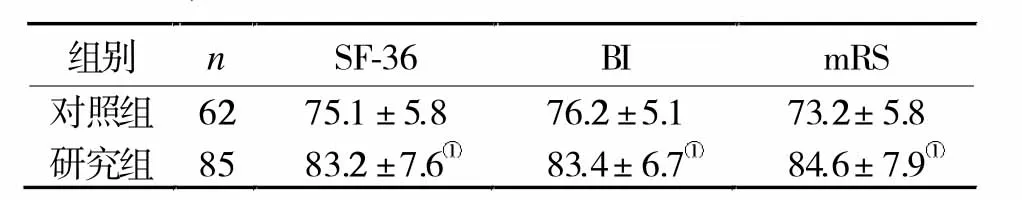
表2 兩組術后3個月生活質量評分比較
3 討論
腹腔鏡腹股溝疝修補術提高了對疝的診斷率,使腹股溝疝檢測率增加了20%[4]。TAPP和完全腹膜外修補術(TEP)均是目前臨床認可的治療腹股溝疝的術式,二者修補原理相同,均屬于無張力疝修補術,但TAPP操作空間大,解剖標志清楚,學習曲線相對較短,對疝內容物和隱匿疝的觀察更為方便,增加了對腹膜切開及關閉的操作,延長了手術時間[5]。老年患者機體組織退化,腹壁肌肉萎縮薄弱,發生腹股溝疝后局部組織易發生水腫。同時由于老年患者抵抗力下降,常伴有多種基礎疾病,增加了病理生理的復雜性,因此,對于老年腹股溝疝患者來說,安全有效的手術治療對患者尤為重要。
在無張力疝修補術的應用過程中,斜疝、直疝、股疝等以往對疝的分型已無法滿足手術方法的選擇及對患者預后的效果判定,目前國際上普遍認可Gilbert分型[6]。本研究的患者均為術中探查疝囊長度>8 cm的腹股溝疝患者,且其中斜疝疝囊均已墜入陰囊,通常此部分患者發病時間較長,常導致疝囊與精索粘連,手術難度增大,而術中對疝囊的處理效果直接決定了TAPP的質量。
臨床對于疝囊>8 cm的患者行疝囊剝離雖然可完成手術,但由于疝囊位置較深,且與精索接觸范圍廣,因此,不但術中操作顯露欠佳,且疝囊剝離時間延長,對組織及神經損傷增大。精索、睪提肌血管損傷后增大出血量及組織滲出,同時也大大增加了輸精管損傷的發生風險。橫斷疝囊的處理方法相對來說術中出血量少,但在操作中應注意合理配合使用腔鏡剪和電凝,可在腹腔鏡內置入紗布,通過壓迫小滲血點確保手術視野清晰。另外,應盡量低位橫斷疝囊,以保留更多的腹膜,降低關閉腹膜時過大的張力,對于疝囊壁厚的患者,可在疝囊頸部上方腹膜完整處橫斷疝囊,以減少橫斷面的出血。本研究結果顯示,研究組相關手術指標均優于對照組。表明橫斷疝囊的處理方法更有利于減少患者術中出血量,降低患者手術創傷及疼痛程度,且手術時間縮短,更有利于患者的術后康復。
TAPP術后仍有部分患者因為疼痛影響正常的生活和工作,另外,陰囊血腫、血清腫、陰囊內積液及神經感覺異常也是患者術后常見并發癥。陰囊血腫、血清腫的發生與術中小血管損傷有關,而橫斷疝囊的處理方法避免了從精索上剝離整個疝囊的操作,降低了手術操作難度,減輕了對精索、睪提肌血管的損傷引起的血清腫;神經感覺異常可能是因為術中分離較大疝囊時,使用釘合器固定補片或電凝止血時刺激生殖股神經的股支、股外側皮神經或股中間皮神經引起的。本研究中,對照組的并發癥發生率高于研究組(20.97%vs 10.59%),雖然差異無統計學意義,可能與研究樣本量較少有關。術后3個月,研究組SF-36、BI及mRS評分均高于對照組,表明橫斷疝囊的處理方法對老年腹股溝疝患者術后生活質量的影響小,有助于術后康復。
綜上所述,對于疝囊長度>8 cm的老年腹股溝疝患者,TAPP中應用橫斷疝囊或疝囊剝離的處理方法均有效,但橫斷疝囊可縮短手術時間,減輕對患者的損傷,有利于術后康復。

