肺超聲在基層醫院新生兒肺炎中的應用
文強 王競宇 彭利 何蓮 楊秀瓊
(龍泉驛區第一人民醫院超聲影像科 四川 成都 610100)
1.引言
新生兒肺炎是新生兒常見病、多發病。據統計,其發病率占住院新生兒總數的1/3以上,也是新生兒死亡的主要原因之一[1]。新生兒肺炎表現有別于一般小兒肺炎,其早期臨床癥狀與體征表現不典型,易被忽視造成漏診。同時新生兒肺炎病情進展快,如不及時正確處理,可能導致心力衰竭、腦水腫及中毒性腦病等嚴重并發癥,甚至死亡。既往診斷新生兒肺炎主要是依據臨床查體、生化檢查、血氣分析及X檢查。其中X線檢查是診斷新生兒肺炎影像學“金標準”。但是X線一直被公認為“致癌物質”,尤其是新生兒對其更為敏感,盡管采取了各種措施降低X線檢查時新生兒受到的輻射劑量,但X檢查仍很難為家長所接受。
肺超聲是利用超聲偽像對胸膜及肺組織進行聲像圖分析,為臨床診斷某些肺部疾病提供參考資料[2]。近10年來,應用肺超聲診斷各類肺部疾病成為國內外臨床研究和應用的熱點。部分醫院肺超聲已經取代X線檢查成為新生兒肺部疾病的首選檢查手段。
本文通過分析本院2015年1月—2017年12月間臨床擬診“新生兒肺炎”的52例新生兒肺部超聲檢查聲像圖特征,并結合X線檢查,旨在探討肺超聲在基層醫院新生兒肺炎中的應用價值。
2.資料與方法
2.1 一般資料
選取本院2015年1月—2017年12月臨床擬診“新生兒肺炎”的52例新生兒肺部聲像圖;經患兒家長同意后行X線檢查,并以之為影像學金標準;其中男23例,女29例;最大年齡28天,最小年齡1天,平均年齡9.7天,早產兒3例,足月兒49例。臨床診斷新生兒肺炎52例,其中吸入性肺炎5例,感染性肺炎47例。
2.2 儀器
使用飛利浦IU22和邁瑞M7彩色多普勒超聲診斷儀;高頻線陣探頭,探頭頻率為7~10MHz;耦合劑為消毒耦合劑。
2.3 方法
由有經驗的新生兒醫師護送患兒至超聲科檢查,并由家屬陪同;對危重患兒行床旁檢查;檢查前消毒探頭、換干凈床單,避免交叉感染;注意保暖;檢查前預熱消毒耦合劑。在保證檢查全面、結果準確的前提下,盡量縮短檢查時間。檢查時,以患兒腋前線、腋中線、腋后線為界,將每側肺部分為前、中、后三個區;以患兒雙側乳頭連線將每個區分為上下兩部分;雙肺共12個區。患兒取仰臥位或者側臥位。先將探頭與肋骨垂直縱向掃查;再將探頭旋轉90°橫向掃查(即沿肋間隙掃查);掃查范圍應包括肺的各個分區(肩胛區等因骨質遮擋部位除外),以避免漏診[3]。
2.4 檢查內容
雙肺胸膜線、A線、肺滑動征、彗星尾征。觀察雙肺有無B線、肺實變、肺島、肺搏動、胸腔積液;觀察實變肺組織動態支氣管充氣征及實變肺組織血流情況
3.結果
3.1 本組52例病例中,超聲檢查陽性36例,陽性率69.2%。
3.2 52例超聲檢查陽性的聲像圖特點
(1)胸膜線異常:表現為胸膜線增厚、不光滑、模糊或消失,本組病例中有20例,占55.6%;(2)A線消失或模糊:本組中有36例,占100%;(3)B線增多:本組中有30例,占83.3%,其中肺泡間質綜合征7例,占19.4%;(4)肺實變12例,占33.3%;實變最大范圍為3.7x4.8cm,最小范圍為0.6×0.3cm;10例實變中可見動態支氣管征;12實變區域內可見肺血流信號,占100%;(5)肺滑消失:本組中有1例,占2.8%;(6)胸腔積液:本組中有6例,占16.7%。
3.3 與X線檢查結果對比
本組52例病例中,超聲檢查陽性36例,陽性率69.2%;36例超聲陽性病例中,35例X線檢查陽性(肺炎),誤診率為6.7%。16例超聲檢查陰性病例中,2例X線檢查陽性(肺炎),漏診率為5.4%.超聲檢查與X線相較,超聲診斷的敏感性為97.3%,符合率為94.2%。
4.討論
4.1 新生兒肺炎是新生兒常見病、多發病。起病急,病情進展快,而早期臨床癥狀與體征表現不典型,易被漏診和誤診,造成嚴重后果,引起醫療糾紛。作為診斷新生兒肺炎的“金標準”的X線檢查因其輻射危害不易被廣大患兒家屬所接受。
4.2 既往我們一直認為肺部是超聲檢查的禁區。因正常肺組織內充滿氣體,人體軟組織和肺泡內氣體的聲阻抗差別極大,超聲檢查時在界面形成全反射的強回聲,使超聲對肺部疾病的診斷存在很大的局限性。既往肺部超聲檢查往往只能了解胸腔內積液情況。然而隨著科技的進步和認識的提高,肺部超聲檢查逐漸在各級醫院廣泛開展起來。受損肺泡和間質內含氣、含液量的變化,會產生一系列的超聲影像和偽像,這是肺超聲診斷肺部疾病的基礎。
4.3 新生兒正常肺部超聲表現[5]
(1)正常肺組織呈低回聲;(2)胸膜線呈光滑規則的線性高回聲,厚度<0.5mm,是胸膜-肺表面的界面回聲所形成的反射;(3)A線:是一種混響偽像,顯示清晰,平行于胸膜線等間距分布,亦呈高回聲,回聲強度由近及遠逐漸衰減。其數目的多少和掃查深度有關,應適度調節檢查深度,使至少顯示三條以上;(4)無B線(出生3天后)或僅可見少許B線(出生3天內);(5)無肺實變、胸腔積液等(圖1)。
4.4 新生兒肺炎超聲表現
(1)胸膜線異常,表現為胸膜線增厚、不光滑、模糊或消失,本組病例中有20,占55.6%;(2)A線消失或模糊,本組中有36例,占100%;(3)B線增多,本組中有30例,占83.3%,其中肺泡間質綜合征7例,占19.4%。B線為起源于胸膜線并與胸膜線垂直、且放射狀擴散至屏幕邊緣的線狀強回聲,無聲衰減,系肺泡或間質內含液量增多形成的彗星尾征或振鈴偽像;(4)肺實變12例,占33.3%;實變最大范圍為3.7×4.8cm,最小范圍為0.6×0.3cm;12實變區域內可見肺血流信號,占100%。肺實變(圖2)為肺泡內含氣量減少、炎性滲出物及炎性細胞聚集形成的實性回聲,較小的實變為不規則弱回聲,邊界不清,形態不規則,周圍常見密集B線;較大范圍的實變區回聲與肝實質相似,又稱“肝樣變”,可呈肺段、肺葉分布。如實變肺組織支氣管通暢,可見氣體強回聲隨患兒呼吸于支氣管內運動,稱為“動態支氣管充氣征”。肺實變伴動態支氣管充氣征對診斷新生兒肺炎具有高度特異性,可達97.2%。本組病例有10例實變中可見動態支氣管征;(5)肺滑消失:本組中有1例,占2.8%;(6)胸腔積液:本組中有6例,占16.7%。
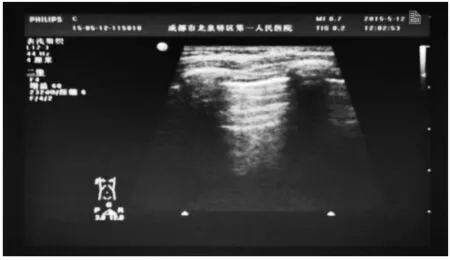
圖1 正常新生兒肺部聲像圖

圖2 肺實變
4.5 肺超聲檢查優勢與局限性
(1)肺超聲檢查具有檢查簡單、快捷、無輻射危害、價格低廉、且可在床旁開展等優勢,尤其在疾病的隨訪、動態觀察中體現得更加明顯。文獻報道,國外及國內某些醫院,肺超聲已經替代X線檢查,稱為新生兒肺炎的首選檢查手段;(2)肺超聲與X線檢查相較,有以下局限性:A.對病變部位不能如X線檢查那樣定位到肺葉、肺段。B.肺超聲檢查除“肺實變伴動態支氣管充氣征”外,其余陽性結果特異性低。C.肺超聲檢查存在掃查盲區如肩胛區。
5.結論
肺超聲檢查在新生兒肺炎診斷中具有十分重要的臨床應用價值,具有X線檢查不具備的優勢,而其準確性能與X線媲美,是一項值得在基層醫院推廣應用的技術。

