神經外科顱腦損傷躁動患者的保護性約束臨床路徑護理
任麗娜
(陜西省安康市中心醫院 神經外科, 陜西 安康, 725000)
約45%的急性顱腦損傷患者會出現躁動行為。作為病情變化的觀察指標之一,躁動行為可發生于顱腦損傷的不同階段[1]。一般情況下,躁動患者會伴隨不同程度的意識障礙,但通常昏迷程度不深,易出現拔管、脫管、墜床等不良事件,甚至會出現傷及家屬與醫護人員的情況,給臨床診斷、護理、監測、治療等工作造成一系列困擾與不便[2]。對于躁動患者,如護理方法不當,可能會加重患者病情,影響患者預后,故需要引起足夠重視。本院將保護性約束臨床路徑應用于神經外科路腦損傷患者的護理中,取得了良好效果,現報告如下。
1 資料與方法
1.1 一般資料
選取2016年4月—2018年4月本院神經外科收治的76例顱腦損傷躁動患者作為研究對象,均經CT檢查確診為外傷引起的顱腦骨折、出血及挫傷,在住院期間出現躁動癥狀,符合神經外科顱腦損傷躁動診斷標準[3], 躁動分級在Ⅱ級以上且格拉斯哥昏迷評分(GCS)評分5~12分,所有患者躁動后經醫護人員處理后在短時間內無法解除躁動癥狀。排除合并其他胸腹器官嚴重損傷及全身感染,伴有嚴重心、肝、腎疾病的患者。本研究經醫院倫理委員會審查批準,所有患者自愿參與并簽署知情同意書。將76例患者隨機分為觀察組與對照組,各38例。觀察組中,男22例,女16例,年齡17~70歲,平均(41.7±6.4)歲 ,Ⅱ級躁動9例、Ⅲ級躁動18例、Ⅳ級躁動11例; 對照組中,男23例,女15例,年齡17~72歲,平均(42.0±6.6)歲, Ⅱ級躁動11例、Ⅲ級躁動19例、Ⅳ級躁動8例。2組患者在性別、年齡、躁動程度等基礎資料方面比較,差異無統計學意義(P>0.05), 具有可比性。
1.2 方法
1.2.1 對照組: 采取常規護理,執行神經外科一般護理常規。① 做好基礎護理,按照分級護理要求按時巡視患者,觀察患者病情; ② 患者出現躁動時及時采取應對措施,出現不適及時通知醫生處理; ③做好安全防范措施,及時拉起床檔,正確使用床剎,將物品放置于患者易取之處,防止墜床、跌倒,必要時給予保護性約束。
1.2.2 觀察組: 在常規護理的基礎上,運用保護性約束臨床路徑對患者進行護理管理。組織至少2名護理專家、2名神經外科護士長及4名神經外科護理責任組長結合臨床經驗及相關文獻制定保護性約束臨床路徑。管床護士根據臨床路徑內容對患者實施保護性約束護理,護理前對病房所有護理人員進行培訓,使其充分掌握保護性約束臨床路徑護理的具體內容與約束技能。由神經外科2名護士長與6名高年資護理人員組成質控小組,每周2次對保護性約束臨床路徑護理的執行情況進行巡視與指導,結合護理人員的反饋及時修改完善路徑內容。
1.3 臨床路徑
1.3.1 約束前期: ① 評估患者病情、意識、精神狀態、留置管道情況。② 評估患者躁動等級。Ⅰ級,可以不使用約束用具; Ⅱ級,使用保護性約束帶約束患者四肢; Ⅲ級,使用保護性約束帶約束患者四肢,寬床單做胸帶約束患者; Ⅳ級,使用保護性約束帶與約束手套同時約束患者四肢,寬床單做胸帶約束患者。
1.3.2 約束開始期: ① 緊急情況,約束患者→確認約束知情同意書家屬簽字→通知醫生(2 h內補開醫囑)→填寫巡視觀察記錄單、護理記錄。② 非緊急情況,評估患者情況→確認約束知情同意書家屬簽字情況→報告醫生開約束醫囑→準備用物→約束患者→填寫巡視觀察記錄單、護理記錄。
1.3.3 約束維持期: ① 30 min內對患者的躁動情況、意識、約束帶松緊、肢體循環、睡眠等情況進行評估。② 每小時進行巡視,每2 h更換患者體位并觀察有無并發癥發生。③ 做好交接班,以約束患者為交接班重點對象,交代患者病情、約束情況。④ 做好護理記錄,內容包括患者病情情況、躁動情況、約束部位、約束帶數量、睡眠、意識、飲食、排泄等。⑤ 向家屬宣教約束期間相關注意事項。
1.3.4 約束結束期: 評估患者情況→躁動等級降低→報告醫生(開解除約束醫囑)→解除約束→觀察患者情況→記錄約束巡視觀察單及護理記錄。
1.4 評價指標
記錄患者首次約束持續時間與護理不良時間發生情況,護理不良事件包括意外拔管、墜床、骨折、皮膚損傷、末梢循環受阻等。在患者發生躁動采取相應處理措施后,運用Ricker鎮靜-躁動評分量表[4](SAS)評估患者鎮靜情況: 7分為危險躁動,患者拉拽氣管內插管,試圖拔除各種導管,翻越床欄,攻擊醫護人員,在床上輾轉掙扎; 6分為非常躁動,患者咬氣管插管,需要保護性束縛并反復語言勸阻; 5分為躁動,患者表現焦慮或身體躁動,經言語提示勸阻可安靜; 4分為安靜合作,患者安靜,容易喚醒,服從指令; 3分為鎮靜,患者嗜睡,語言刺激或輕輕搖動可喚醒并能服從簡單指令,但又迅速入睡; 2分為非常鎮靜,患者對軀體刺激有反應,有自主運動,但不能交流及服從指令; 1分為不能喚醒,患者對惡性刺激無或僅有輕微反應,不能交流及服從指令。采用醫院自制護理滿意度調查表調查患者及其家屬對護理的滿意度,主要包括護理質量、服務態度、溝通情況等,滿分100分, >90~100分為滿意, 70~90分為基本滿意, <70分為不滿意,滿意度=(滿意+基本滿意)/總例數×100%。
1.5 統計學處理
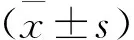
2 結 果
2.1 首次約束持續時間及鎮靜評分情況
觀察組的鎮靜評分低于對照組,差異有統計學意義(P<0.05), 說明進行保護性約束臨床路徑護理的患者鎮靜情況更好,見表1。
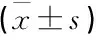
表1 2組患者首次約束持續時間及鎮靜評分情況比較
與對照組比較, *P<0.05。
2.2 護理不良事件發生情況
觀察組的護理不良事件發生率為13.16%, 低于對照組的護理不良事件發生率47.36%, 差異有統計學意義(P<0.05), 見表2。

表2 2組患者護理不良時間發生情況比較[n(%)]
與對照組比較, *P<0.05。
2.3 護理滿意度情況
觀察組護理滿意度問卷平均得分為(88.94±16.47)分,高于對照組(69.65±19.41)分,差異有統計學意義(P<0.05)。觀察組護理滿意度為94.73%, 高于對照組護理滿意度78.94%, 差異有統計學意義(P<0.05), 見表3。

表3 2組患者護理滿意度情況比較[n(%)]
與對照組比較, *P<0.05。
3 結 論
顱腦損傷患者易出現躁動,常見引發原因包括腦外傷、腦組織受損、腦出血等顱內因素,此外,呼吸道梗阻、管路刺激、疼痛刺激等因素也會誘發患者躁動[5]。躁動患者通常會伴隨不同程度的意識障礙,極易發生拔管、脫管、墜床等不良事件,甚至會出現傷及家屬與醫護人員的情況[6]。常規鎮靜藥物對于躁動患者的作用并不明顯,但使用超常規鎮靜藥物又容易影響患者的呼吸,還會影響醫護人員對患者病情的判斷,因此,一般不給予躁動患者鎮靜藥物[7]。
對患者實行保護性約束是目前臨床常用的一種躁動保護性治療手段,能有效預防患者傷害自身或他人,但約束帶的使用存在諸多不規范現象,約束過緊、使用與放松時機不當等一系列問題均會嚴重影響約束治療的效果,還易造成患者皮膚破損、末梢循環受阻等不良事件。臨床路徑既是工作程序也是一種客觀評價標準,是確保醫學治療、優化診療流程、控制醫療成本的有效管理工具[8-9]。為更好地實施顱腦損傷躁動患者的護理,充分保護躁動患者的安全,本院將保護性約束臨床路徑應用于臨床護理中,結果顯示,實施保護性約束患者的鎮靜評分顯著低于常規護理患者,表明保護性約束臨床路徑對躁動的改善作用明顯,較常規護理更優。本研究還發現,保護性約束臨床路徑護理能夠顯著降低躁動患者拔管、墜床、皮膚損傷等不良事件的發生率,且顯著提高患者及家屬對護理工作的滿意度。

