尺橈骨轉移瘤的臨床特點及外科治療
唐永太
(湖南醫藥學院第一附屬醫院,湖南 懷化 418000)
骨骼是惡性腫瘤常見的轉移部位,以脊柱最為常見。四肢長骨也是轉移性腫瘤的好發部位之一,最為常見的轉移部位為股骨近端,其次為肱骨近端。而發生于四肢遠端的轉移瘤則較為少見,發生于脛腓骨的轉移性腫瘤約占全身骨轉移的5%,而發生于尺橈骨的轉移瘤則更為罕見。因整體的罕見性,尺橈骨轉移瘤的診斷往往較困難,尤其是對于既往沒有原發腫瘤病史的患者,極容易出現誤診而延誤治療。
1995年9月至2015年9月,湖南醫藥學院第一附屬醫院共收治21例尺橈骨轉移瘤患者。我們通過回顧其住院病歷、影像學檢查、病理學結果、治療方案及術后隨訪資料,對此類轉移疾病的發病表現、診斷過程、治療策略及疾病轉歸等進行了總結,并回顧了手術治療對患者術后功能的影響。
1 資料與方法
1.1 一般資料 1995年9月至2015年9月湖南醫藥學院第一附屬醫院共收治四肢骨轉移瘤患者236例,其中尺橈骨轉移21例(8.9%),21例中橈骨病變15例(6.4%),尺骨病變5例(2.1%),尺橈骨同時發生轉移的1例(0.4%)。原發腫瘤病理類型:肺癌7例(33.3%),乳腺癌7例(33.3%),前列腺癌4例(19.0%),甲狀腺癌2例(9.5%),腎癌1例(4.8%)。其中男性患者12例(57.1%),女性患者9例(42.9%);年齡46~82歲,平均(60.9±9.0)歲(見表1)。
1.2 方法 21例中入院前有明確腫瘤史者17例(81.0%),平均腫瘤病史(29.7±16.5)個月,其余4例入院后結合病理結果及其他檢查明確為轉移瘤。21例患者均因疼痛為首發癥狀(100%),4例患者伴局部軟組織包塊(19.0%)。8例患者入院時即存在病理性骨折(38.1%),其中4例發生于橈骨,4例發生于尺骨,其余13例患者以Mirel's評分系統評估骨折風險,平均評分為(8.3±1.2)分。3例前列腺癌骨轉移患者的X線表現為成骨性病變(14.3%),其余18例患者的病變為溶骨性改變。包括1例尺橈骨多發病變患者在內的4例患者在活檢明確診斷后要求放棄治療并出院,最終接受手術治療的17例患者為橈骨13例,尺骨4例。2例患者因病變累及鷹嘴接受人工肘關節置換術,其余15例患者均接受病灶刮除+骨水泥填充+鋼板內固定術。所有手術患者均于術后接受二磷酸鹽藥物治療及放療。
1.3 術后隨訪 術后隨訪時間為術后3個月、6個月、1年,此后每年隨訪一次。1例橈骨及1例尺骨手術患者于出院后即失訪,其余15例患者獲得隨訪,其中橈骨患者12例,尺骨患者3例。
1.4 統計分析 我們采用t檢驗分析、VAS評分、MSTS評分及SPSS19.0統計學軟件包測算隨訪患者的Kaplan-Meier
生存曲線,生存期自確診轉移瘤開始計算,患者死亡或隨訪結束時終止。以P<0.05為差異具有統計學意義。
2 結 果
15例接受手術治療的患者術前視覺模擬評分(visual analogue scale,VAS)平均(7.9±2.1)分,術后VAS評分平均(2.6±1.2)分,所有患者均表示術后疼痛癥狀明顯減輕,其中13例患者術后疼痛程度為輕度(VAS≤3分)。
13例患者術后病程平穩并順利出院。2例接受病灶刮除+骨水泥填充+內固定的患者(尺橈骨各1例)術后出現表淺傷口愈合不良(13.3%),予表面清創后愈合良好。所有手術患者均沒有出現其他嚴重并發癥及內植物失敗等情況。
15例獲得隨訪的手術患者中位隨訪時間為8個月。截止至本研究隨訪終止,3例患者帶瘤存活。死亡病例術后中位生存期為7個月。Kaplan-Meier生存曲線(見圖1)顯示半年總體生存率60.0%,1年生存率15.0%。單因素分析顯示病理性骨折是影響預后的重要因素,而術前腫瘤史對生存率沒有顯著影響。
15例患者的術后國際骨與軟組織腫瘤協會(musculoskeletal tumor society,MSTS)平均評分為(22.5±1.5)分,所有患者均認為術后功能情況較術前明顯改善。
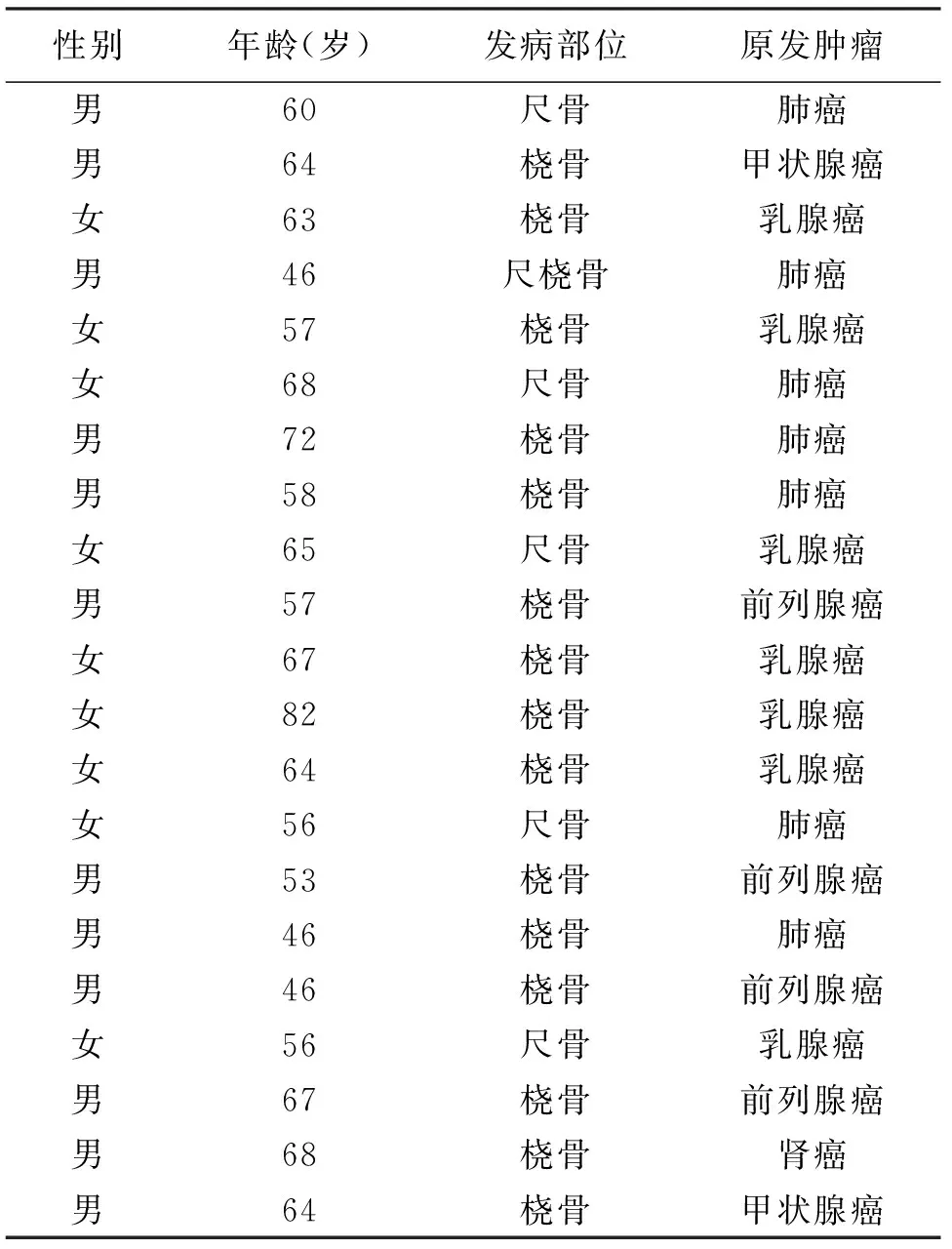
表1 患者的病歷資料介紹
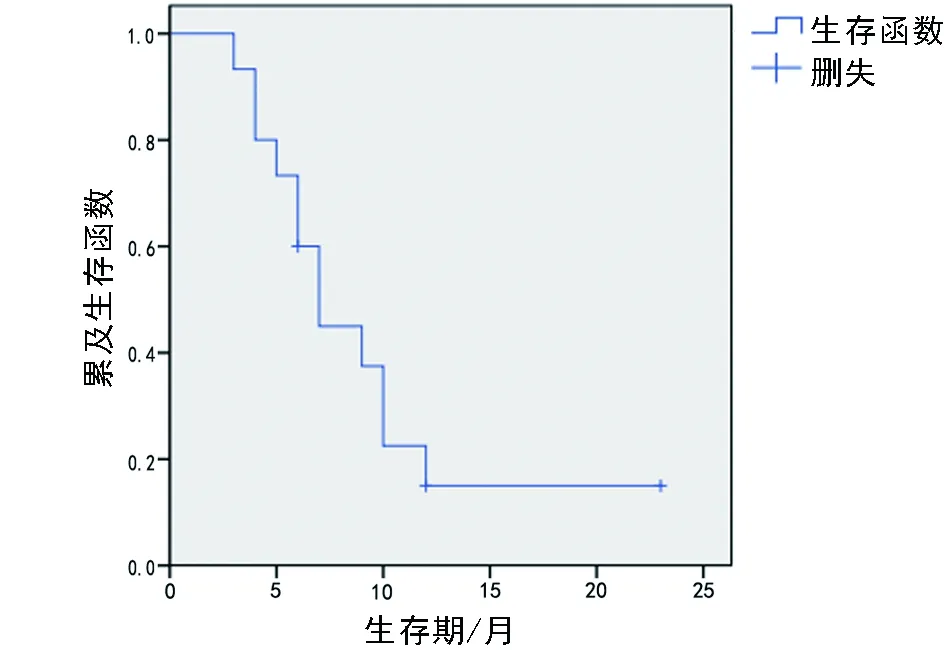
圖1 手術患者的生存曲線
3 討 論
根據文獻報道,位于肘關節以遠的轉移瘤非常少見,遠低于中軸骨及近端長骨轉移瘤的發生率[1-3],本研究通過回顧236例四肢轉移瘤病例,發現尺橈骨轉移者21例(8.9)%,此結論與文獻相符。
疼痛是其最常見的首發癥狀,典型表現為持續發作性疼痛,伴明顯的靜息痛和夜間痛[1-4]。一般骨轉移瘤患者較少出現局部軟組織包塊,一旦出現則會對診斷造成一定的困難,并可能被誤診為骨的原發腫瘤或其他骨病變,從而干擾疾病的診斷與治療。
本研究的研究結果顯示,發生尺橈骨轉移的原發腫瘤中,肺癌及乳腺癌各占33.3%,前列腺癌占19.0%,甲狀腺癌占9.5%,腎癌4.8%。
對尺橈骨轉移瘤的治療分為非手術治療和手術治療兩種方法。非手術治療主要包括與原發腫瘤相關的化療、免疫治療、激素治療,以及轉移灶局部放療、同位素治療和二磷酸鹽治療。其中,化療、免疫治療、激素治療等全身治療對于骨轉移癌患者生存期的延長有著決定性的意義[5-7]。對于生長緩慢并且對放化療反應良好的轉移灶,可在接受保守治療的基礎上觀察病情的變化。而當患者并發病理性骨折或存在高度骨折風險,或者出現難以緩解的頑固性疼痛時,應盡早進行外科干預。
尺橈骨轉移瘤外科治療的目的是迅速緩解疼痛并恢復患肢功能重建肢體穩定性。由于尺橈骨不是負重骨,其所承擔軸向負荷較小,對于發生尺橈骨轉移瘤的病例,多數可采取病灶刮除+骨水泥填充+內固定的手術方式,對位于尺骨近端的病變,如果病變累及關節并影響關節功能者應采取瘤段截除+腫瘤型全肘關節置換術,而對于累及腕關節的橈骨病變可采取瘤段截除+自體腓骨移植術進行重建。而對于尺骨遠端侵犯腕關節及橈骨近端侵犯肘關節病變,因其對關節功能影響相對較小且重建較為困難,可行截骨并曠置。所有患者均需接受術后放療以達到腫瘤的局部控制并預防復發。
病理性骨折是尺橈骨骨折最嚴重的并發癥,一旦發生不但將明顯加重患者的疼痛癥狀、嚴重影響患者的肢體功能,而且將進一步增加手術治療的難度并影響預后,因而對存在高度病理性骨折風險的患者應進行積極有效的手術治療。目前已有多種評分系統用于評價病理性骨折風險,其中以Harrington系統和Mirels評分系統[8-11]應用最為廣泛。特別是Mirel's評分(見表2),其依據轉移灶的發生部位、影像學表現、病灶大小及腫瘤相關疼痛對骨折風險進行評估并提出了相應的治療建議(見表3)。

表2 Mirel's評分標準

表3 基于Mirel's評分的治療建議
然而,需要指出的是,不論是Harrington系統還是Mirel's評分,其最初研究的對象及適用對象均為股骨、肱骨等較為常見的骨轉移部位,應用于較罕見的尺橈骨轉移病灶時可能需要一定的修正。因發生尺橈骨的轉移病變位于上肢,其Mirel's評分最高僅為10分,但由于尺橈骨特殊的雙骨結構,在旋前和旋后的動作中始終承擔扭轉應力的負荷,較輕微的病變即可導致骨折。本研究顯示,21例尺橈骨轉移癌的患者中,發生病理性骨折的病例達8例,發生率達38.1%。因而對于部分尺橈骨病變病例,即便Mirel's評分較低也存在較高的骨折風險,可能需要早期進行手術干預[12]。
近一段時間,經皮病灶消融越來越多的應用于骨轉移瘤的治療[13]。對于部分發生于長骨的轉移瘤,若其病理性骨折風險較小而疼痛癥狀較為嚴重,可采用經皮消融+骨水泥成形術。其具有創傷小恢復快等優點。然而,由于經皮消融+骨水泥填充對病變骨的強度代償較差,術后可能發生再次骨折。Deschamps等[14-15]將經皮消融+骨水泥成形術應用于股骨近端轉移瘤的治療,病變部位于術后1年內發生病理性骨折的概率達40.6%。但由于尺橈骨為非承重骨,理論上整體的骨折風險較股骨低。因而,對于此類治療方式在尺橈骨轉移瘤中的應用需要進一步的臨床印證,以明確其適應證及相關禁忌。
本研究所有在訪病例均于術后3個月接受肢體功能評估,評價指標為MSTS評分。數據顯示接受病變刮除+骨水泥填充+內固定患者的MSTS評分顯著高于肘關節置換患者。近年在治療骨的原發腫瘤中,關節置換術中使用人工韌帶進行軟組織重建日趨增多,一定程度上提高了術后功能情況。因轉移瘤患者生存期較短,且術后多需接受放療增加并發癥風險,目前此技術尚未在轉移病例中廣泛開展,對于其應用需要進一步臨床研究[16]。
尺橈骨轉移瘤的主要術后并發癥包括局部感染、內固定失敗、術區出血、腫瘤復發等。造成這些并發癥的原因主要與手術經驗不足、腫瘤控制不良、骨折術后不愈合、植入物本身缺陷有關。在骨腫瘤專科醫師的協助下,制定最佳的手術方案、采用最合適的植入物,是降低術后并發癥發生率的重要途徑。早診斷、早治療可最大程度保全腫瘤患者肢體功能,并為進一步非手術治療創造條件[17]。
因尺橈骨轉移瘤的低發性,目前國內外尚無大宗病例報道。本研究病例數相對較少,且涉及多種來源原發腫瘤,故未能對原發腫瘤類型及病理性骨折等因素進行預后因素分析,結論有一定局限性。
隨著腫瘤學的發展及治療水平的進步,惡性腫瘤患者的生存期相應延長,發生骨轉移的患者日益增多,發生于尺橈骨的轉移瘤的發病率相應增加[18]。在充分了解此類轉移疾病發病特點的基礎上,通過標準流程進行診治,將有效改善患者的不適癥狀、恢復肢體功能并改善生活質量,甚至可以延長部分患者的預期壽命。

