右美托咪定對肺癌切除術患者應激反應的影響
幸澤艇 王梅 王萬輝 鐘欽文 巫光華 鐘玉婷 葉軍明
【摘要】 目的:觀察在胸腔鏡肺癌切除術中運用右美托咪定(DEX)對圍術期患者應激反應的影響。方法:選擇胸外科住院的非小細胞性肺癌患者,隨機分C組(生理鹽水)和DEX組(右美托咪定),雙盲隱藏,各組均60例。DEX組麻醉誘導前10 min開始給予負荷量0.5 μg/kg泵注,后給予維持劑量為0.6 μg/(kg·h)。觀察并記錄患者入手術室時(T0)、插管后即刻(T1)、切皮時(T2)、腫瘤切除后即刻(T3)、拔管后即刻(T4)、拔管后30 min(T5)的SBP、DBP和HR,并在T0~T5各時間點抽靜脈血5 mL檢測NE、E、CRH、Glu,觀察蘇醒時間、拔管時間及VAS和蘇醒期躁動、寒戰的發生情況。結果:DEX組的SBP、DBP、HR、NE、E、CRH、Glu均顯著低于C組(P<0.01)。T1~T5時C組DBP、HR、NE、E、CRH、Glu顯著高于T0(P<0.01),T1~T3、T5時DEX組DBP、HR低于T0(P<0.05),T4時DEX組DBP、HR高于T0(P<0.05)。與C組比較,DEX組蘇醒時間、拔管時間無明顯差異(P>0.05),而VAS更低(P<0.05),躁動、寒戰發生率更低、程度更輕(P<0.05)。結論:右美托咪定使圍術期血流動力學波動小,抑制神經內分泌激素分泌,蘇醒期不良反應小,不影響蘇醒及拔管。
【關鍵詞】 右美托咪定 應激 去甲腎上腺素 促腎上腺皮質激素釋放激素 糖皮質激素
[Abstract] Objective: To study the influence of Dexmedetomidine (DEX) on stress reaction in patients with lung cancer resection by the thoracoscope. Method: The total of 120 patients with lung cancer in hospital were selected according to the inclusion and exclusion criteria who signed the informed consent forms, they were randomly distributed to two groups: group C (n=60) and group DEX (n=60) with double blind. Group C was given normal saline, group DEX was given Dexmedetomidine. All patients were received intravenously at a rate of 0.5 μg/kg?10 min prior to the onset of anesthesia induction, and then maintained with the dose of 0.6 μg/(kg·h). The SBP, DBP, HR, NE, E, CRH and Glu, awake time and extubate time, VAS and the incidence and degree of agitation and shiver happened in the T0, T1, T2, T3, T4 and T5 were observed and recorded. Result: Compared with group C, the levels of SBP, DBP, HR, NE, E, CRH and Glu of DEX group were significantly lower (P<0.01). The levels of DBP, HR, NE, E, CRH, Glu at T1-T5 in group C were significantly higher than those of T0 (P<0.01), DBP and HR at T1-T3 and T5 in DEX group were lower than those of T0 (P<0.05), DBP and HR at T4 in DEX group were higher than those of T0 (P<0.05).Compared with group C, the difference of wake up time and extubate time in group DEX was not statistical different(P>0.05), but VAS decreased more (P<0.05). Compared with group C, the incidence and degree of agitation and shiver happened in group DEX was respectively lower and lighter (P<0.05). Conclusion: Dexmedetomidine reduces hemodynamic fluctuation during perioperative period, inhibits neuroendocrine hormone secretion, has little adverse reactions during waking period, and does not affect waking and extubation.
[Key words] Dexmedetomidine Stress Norepinephrine Corticotrophin releasing hormone Glucocorticoids
First-authors address: Fraternity Hospital of Zhongshan City, Zhongshan 528400, China
doi:10.3969/j.issn.1674-4985.2019.34.002
右美托咪啶(dexmedetomidine, DEX)對腎上腺素受體α2具有高選擇性。人體中樞神經系統廣泛分布α2受體(尤其是藍斑和膠質的突觸前α2受體),DEX作用突觸前膜的α2受體直接調節神經介質的釋放(去甲腎上腺素),調節交感神經的負反饋機制,抑制交感神經突觸小泡進一步釋放去甲腎上腺素,同時刺激突觸后α2AR激活鉀離子通道,引起神經細胞膜超極化,減少神經元放電[1-2]。DEX作用中樞神經系統α2受體最密集的區域—腦干藍斑,調解覺醒與睡眠,引發并維持自然非動眼睡眠(NREM)狀態,產生鎮靜、催眠、抗焦慮作用[1-2]。DEX對圍術期應激反應的作用如何,尤其是對肺癌切除術應激反應的情況,目前國內外相關文獻較少。本研究通過觀察DEX對胸腔鏡下肺癌切除術的血流動力學、神經內分泌相關指標及蘇醒期的蘇醒時間、拔管時間、疼痛評分、不良反應(躁動、寒戰等)的影響,了解該藥對肺癌切除術應激反應的抑制作用,以期提供理論依據及臨床經驗,現報道如下。
1 資料與方法
1.1 一般資料 經過贛南醫學院第一附屬醫院倫理委員會批準,自2014年10月-2017年10月,嚴格按照納入、排除標準選擇醫院胸外科住院的非小細胞性肺癌患者120例,所有患者或委托人均簽署知情同意書,采用隨機數字表法隨機分組,分為試驗組(DEX組)和對照組(C組),雙盲法,每組60例。納入標準:(1)美國麻醉醫師協會(ASA)I~Ⅱ級;(2)無嚴重心肺功能低下或近期內心絞痛發作者;(3)Hb≥100 g/L,HCT≥30%;(4)無肺部感染或者其炎癥已經控制;(5)年齡40~65歲;(6)肺部第一次手術;(7)無喉返神經或膈神經麻痹的患者;(8)肺部CT檢查提示肺癌無遠處轉移者;(9)無原發性高血壓、抑郁癥、精神分裂癥、心腦血管意外疾病史、肝腎功能不全、神經精神疾病、內分泌紊亂者。排除標準:甲亢、體溫大于38 ℃或小于36 ℃、術中輸血、小細胞肺癌、膿胸、胸腔粘連、麻醉禁忌或其他手術禁忌者、電解質紊亂、肥胖、凝血功能異常等者。
1.2 方法 藥物配制:兩組藥物均由同一護士根據信封內分組情況于患者手術當日入室時配制,注射器上均標注為“SY藥物”。DEX組:使用前以0.9%的氯化鈉注射液(NS)稀釋,即DEX 0.1 mg+49 mL NS[DEX:鹽酸右美托咪定注射液,辰欣藥業股份有限公司,國藥準字H20130027,2 mL∶0.2 mg(按右美托咪定計)],C組:50 mL NS。兩組藥液搖勻,均無色透明,輸注泵泵注。
患者術前不使用鎮靜、鎮痛藥物。入手術室后開放靜脈通道,心電監測儀監測ECG、SpO2、BP、HR、PETCO2。麻醉方法:雙腔氣管導管插管全身麻醉,Narcotrend儀監測麻醉深度,肌松儀監測肌松情況。麻醉藥物:枸櫞酸舒芬太尼注射液,宜昌人福藥業有限責任公司,國藥準字H20054172,1 mL︰50 μg;丙泊酚注射液,清遠嘉博制藥有限公司,國藥準字H20051843,10 mL︰0.1 g;注射用苯磺酸阿曲庫銨,上海恒瑞醫藥有限公司,國藥準字H20061298,25 mg*10瓶;注射用鹽酸瑞芬太尼(瑞捷),宜昌人福藥業有限責任公司,國藥準字H20030197,1 mg(以C20H28N2O5計)。麻醉誘導:依次給予舒芬太尼0.4 μg/kg、丙泊酚2 mg/kg(泵注)、阿曲庫胺0.6 mg/kg靜脈推注,Narcotrend監測麻醉深度,麻醉深度指數NI為40左右時開始插入雙腔支氣管導管,用纖維支氣管鏡確定雙腔支氣管位置。麻醉維持:泵注丙泊酚5~6 mg/(kg·h),瑞芬太尼0.15~0.30 μg/(kg·min)(用生理鹽水配制成20 μg/mL),阿曲庫胺15~25 mg/h,術中根據Narcotrend調整丙泊酚維持NI在35~45,肌松儀的監測情況追加阿曲庫胺,在準備關閉胸腔前30 min時根據肌松監測儀指導肌松藥的應用,術畢前30 min舒芬太尼0.1 μg/kg,手術結束時停止泵注丙泊酚及瑞芬太尼。試驗藥物負荷量:0.5 μg/kg(麻醉誘導前10 min開始泵注“SY藥物”,泵注10 min);試驗藥物維持量:本試驗采用DEX 0.6 μg/(kg·h)作為麻醉時的維持劑量,持續泵注至手術結束。手術結束至恢復室時間7~8 min。
手術室、恢復室溫度24~25 ℃,輸注的液體36 ℃,消毒后鋪巾,監測鼻咽窩體溫,麻醉誘導后橈動脈置管監測有創動脈血壓,右側頸內靜脈穿刺置管監測CVP。機械控制通氣:通氣頻率12~18次/min,Vt 8~10 mL/kg,I︰E=1︰2,FiO250%,調整呼吸參數,使PETCO2保持于30~35 mm Hg,每小時行血氣分析,及時調整體內環境。手術結束后患者進入麻醉恢復室,棉被覆蓋保溫,繼續監測ECG、SpO2、MAP、HR、T。
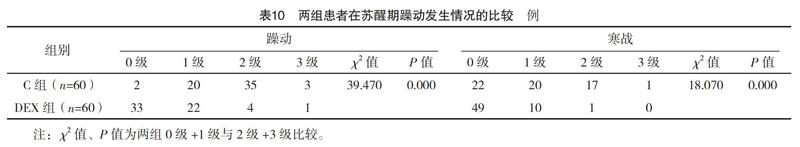
1.3 觀察指標及評價標準 觀察并記錄患者入手術室時(T0),插管后即刻(T1)、切皮時(T2)、腫瘤切除后即刻(T3)、拔管后即刻(T4)、拔管后30 min(T5)的收縮血壓(SBP)、舒張壓(DBP)和心率(HR),并在T0、T1、T2、T3、T4、T5各時點抽取同部位非輸液側外周靜脈血5 mL,本院檢驗科檢測去甲腎上腺素(NE)、腎上腺素(E)、促腎上腺皮質激素釋放激素(CRH)、糖皮質激素(GC)、血糖(Glu),同時記錄蘇醒時間、拔管時間和觀察蘇醒期躁動、寒戰的發生情況。躁動程度(參考紀維等,2007):0級為患者安靜合作;1級為被詢問時主述不適,但不伴有行為反應;2級為頻繁主動表示不適,3級為頻繁有行為反應,如四肢亂動,甚至要拔掉導尿管。當患者出現2級以上躁動,可適當鎮靜,如異丙酚0.5 mg/kg。寒戰程度參照Wrench分級:0級沒有發抖,1級面部或頸部肌肉輕度自發性的收縮,2級涉及一個以上的肌肉組織顫抖,3級涉及整個身體的肌肉活動。2級以上寒戰可藥物治療,如曲馬朵0.5~1.0 mg/kg。VAS超過4.0 cm追加舒芬太尼0.5~1.0 μg/kg。
1.4 統計學處理 采用SPSS 19.0統計軟件進行分析,計量資料采用(x±s)表示,計量資料兩組比較采用可重復測量方差檢驗,根據條件進行各因素間的比較,各時間點組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料采用率(%)表示,分級比較采用字2檢驗,以P<0.05為差異有統計學意義。
2 結果
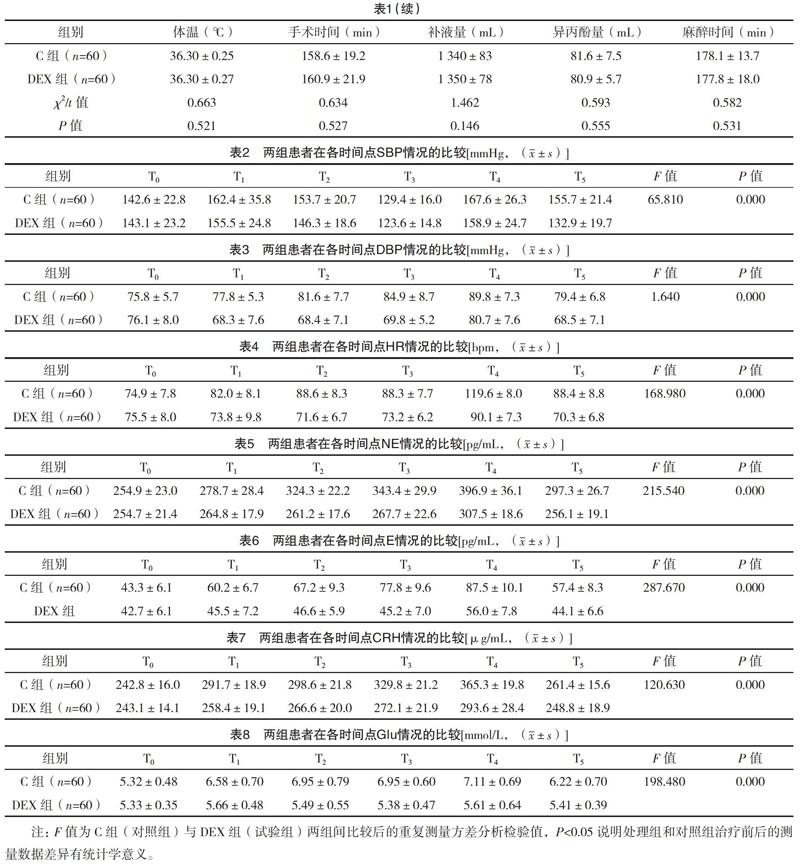
2.1 兩組基線資料比較 兩組患者均順利完成試驗,在性別、年齡、體重上比較差異均無統計學意義(P>0.05);在手術時間、補液量、麻醉藥泵注時間和總的劑量上比較,差異均無統計學意義(P>0.05)。兩組患者均手術過程順利,無明顯麻醉相關并發癥,也無術后嚴重并發癥或死亡的情況。見表1。
2.2 兩組患者圍手術期應激情況的比較 兩組患者在各時間點SBP、DBP、HR、NE、E、CRH、Glu情況的比較,見表2~8。DEX組的SBP、DBP、HR、NE、E、CRH、Glu均顯著低于C組(P<0.01)。T1~T5時C組DBP、HR、NE、E、CRH、Glu顯著高于T0(P<0.01),T1~T3、T5時DEX組DBP、HR低于T0(P<0.05),T4時DEX組DBP、HR高于T0(P<0.05)。
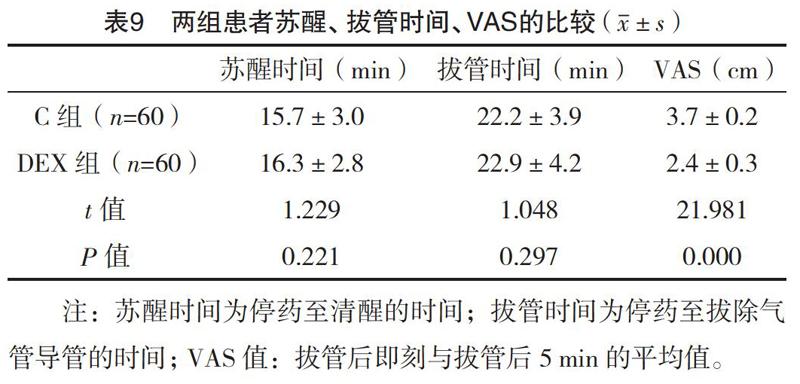
2.3 兩組患者蘇醒期情況的比較 與C組比較,DEX組蘇醒時間、拔管時間比較,差異均無統計學意義(P>0.05),而DEX組VAS顯著性下降(P<0.01)。見表9。
2.4 兩組患者圍手術期的不良反應發生情況的比較 2級以上的躁動、寒戰需要治療,故稱2級以上為不良反應,其發生率=(2級例數+3級例數)/(0級例數+1級例數+2級例數+3級例數)×100%。與C組比較,DEX組在蘇醒期躁動和寒戰的發生率顯著性降低、程度分級顯著性降低,差異有統計學意義(P<0.01)。見表10。
3 討論
據WHO統計顯示,肺癌仍是目前發病率和死亡率最高的癌癥之一,其首選治療方法仍然是手術治療[3]。2000年Yim等[4]研究證實肺癌開胸切除術較胸腔鏡手術應激反應大。很多研究已證明,創傷部位的刺激傳入是引起圍術期應激反應的主要機制。Jung等[5]證明深麻醉狀態時較淺麻醉應激反應小,但是目前大多數學者認為吸入性全身麻醉和靜脈復合麻醉均不能有效地減輕患者應激反應的激素分泌,單純依靠增加吸入麻醉藥的濃度和靜脈麻醉藥的劑量來抑制應激反應的作用有限。如何提供良好的手術操作條件以及減少麻醉、手術等應激反應,均是目前麻醉學研究的熱點。
在應激反應中,應激原刺激外周感受器,一條通路是上傳激活藍斑—去甲腎上腺素能神經元/交感—腎上腺髓質系統(LC/NE)[1-2],導致兒茶酚胺(CA)分泌增多、交感神經活動增強;另外一條旁路是由藍斑傳入大腦皮層、邊緣系統刺激下丘腦,激活下丘腦—垂體—腎上腺皮質激素系統[1-2],應激原刺激后引起促腎上腺皮質激素釋放激素CRH和促腎上腺皮質激素ACTH分泌增多,進而促進糖皮質激素GC(主要為皮質醇)的分泌,使糖、脂肪和蛋白質分解,加強糖異生,升高血糖。肺癌胸腔鏡切除術中的各種刺激,可導致患者心血管、神經、內分泌等系統出現應激反應,并可能誘發圍術期出現一些不良反應,如躁動、寒戰、低氧血癥等。而右美托咪定(DEX)是α2腎上腺受體激動劑,通過上述機制抑制應激反應的作用,從而產生抗焦慮、鎮靜、鎮痛等作用[1-2]。因此,本研究觀察右美托咪定對肺癌切除術中應激反應的抑制作用,減少并發癥的發生率。本研究采用SBP、DBP、HR、NE、E、CRH、Glu等多種量化指標綜合評價,研究結果相對更科學合理。
在DEX對心血管系統影響方面,Li等[6]研究發現,DEX組氣管插管后1、3、5 min的HR、SBP、DBP較艾司洛爾組更穩定,即DEX快速序貫誘導氣管插管的血流動力學反應更小。Wang等[7]研究發現DEX組患者給予DEX后的各時間點HR、MAP值與空白對照組比較顯著性下降。Jiang等[8]meta分析發現,DEX可顯著性抑制MAP和HR升高,MAP[MD=-13.53,95%CI(-18.48,-8.57)],HR[MD=-10.39,95%CI(-14.05,-6.74)]。2012年Riha等[9]將氯胺酮與右美托咪定(KET-DEX)麻醉與七氟醚-舒芬太尼麻醉比較,表明KET-DEX對心臟保護作用更強,原因可能是DEX可以抑制交感神經興奮、降低兒茶酚胺的濃度。Gong等[10]研究發現,在先天性心臟病患者的心臟手術中DEX使MAP、HR、CVP在治療后各時間點均較對照組下降,可以有效地保證血流動力學平穩,達到降低氧耗、保護心肌的作用。本研究中DEX組患者應用DEX治療后SBP、DBP、HR較對照組下降,研究結果與Callaway等[11]一致,說明DEX能抑制手術、麻醉等刺激對機體心血管系統引起的應激反應。患者表現為血壓降低、心率減慢和鎮靜等狀態,可能與中樞神經系統突觸后α2受體的激活產生交感神經的抑制作用有關[1,7]。
在DEX對神經內分泌激素及血糖影響方面,Jung等[5]研究表明,肺葉切除術中深麻醉狀態患者血漿中的去甲腎上腺素和血糖濃度均低于淺麻醉狀態者。Li等[12]觀察90例患者行部分胃切除術,研究發現右美托咪定+全憑靜脈麻醉(total intravenous anesthesia, TIVA)與硬膜外麻醉+TIVA兩組中的各時間點(術前、氣管插管、切皮、腹部探查、拔管)血漿中的NE、皮質醇濃度幾乎相同,差異無統計學意義(P>0.05),但兩組三個變量值均較對照組明顯降低,麻醉過程更平穩,說明DEX抑制應激反應作用明顯,且與硬膜外阻滯作用相當。有學者認為右美托咪定靜脈輸注用于短期鎮靜時,對類固醇的生成沒有抑制作用[13]。宋亞男等[14]研究發現DEX組與對照組比較皮質醇差異無統計學意義,但對照組皮質醇波動較大;而兩組間血糖水平在拔除氣管導管的時間點差異有統計學意義,該學者認為可能與使用DEX劑量較小有關。研究中的血糖在拔除氣管導管期間出現差異,分析原因可能:一是患者蘇醒期麻醉藥物逐漸代謝,拔管時各種刺激較手術中相對更強烈;二是小劑量DEX也能通過抑制下丘腦-垂體-腎上腺皮質激素使DEX組的血糖低于對照組。Jiang等[8]研究發現右美托咪定減少血漿中皮質醇和血糖的濃度,對腦氧代謝率無影響,能改善腦缺血損傷并發揮腦保護作用。本研究中與C組比較,DEX組T1~T5時NE、E、CRH、Glu降低,說明DEX能降低雙腔支氣管導管麻醉、手術對機體的刺激反應。DEX降低圍術期患者血漿的NE和E水平,說明DEX抑制了藍斑—去甲腎上腺素能神經元/交感—腎上腺髓質系統(LC/NE)通路;而DEX降低圍術期患者血漿中CRH濃度和血糖水平,說明DEX也抑制了下丘腦-垂體-腎上腺皮質激素系統通路。由此表明,上述兩條通路均被抑制。根據Li等[12]研究,DEX與硬膜外阻滯抑制應激反應的作用相當,故認為DEX抑制應激反應作用明顯且完善,也能降低應激反應產生的內環境變化。
在DEX對患者蘇醒情況影響方面,2010年Lazol等[15]研究發現在手術結束前給予靜脈輸注DEX對拔管時間及蘇醒時間均無明顯影響,同時可以有效減輕躁動、嗆咳等不良反應。Wang等[7]對六個研究中DEX組與空白對照組比較,分析發現兩組患者拔管時間也無明顯差異。本研究中DEX組蘇醒時間、拔管時間與C組比較差異無統計學意義(P>0.05),說明兩組患者在蘇醒時間及拔管時間上沒有區別,即DEX不會延長全麻氣管插管患者蘇醒和拔管的時間。
在DEX對患者鎮痛作用方面,2008年Yoshitomi等[16]研究發現DEX可以通過激活α2受體提高利多卡因的局部麻醉作用,同類藥可樂定可以直接抑制周圍神經活動,在脊髓運用該藥可產生鎮痛作用。Weerink等[1]研究表明,脊髓及脊髓上、甚至外周的α2AAR及α2CAR均參與鎮痛作用。本研究中DEX組VAS值與C組比較差異有統計學意義(P<0.01),說明右美托咪定治療后患者疼痛減輕,也即DEX抑制了手術區域對患者的疼痛刺激反應,可能與其外周鎮痛作用機制相關[17]。
在DEX治療不良反應方面,DEX可以治療躁動、寒戰[18-20],可能是其抑制患者疼痛、術前焦慮、手術及麻醉等刺激引起的應激反應有關[21]。有研究表明,DEX組的體溫明顯低于生理鹽水組,但術后發生寒戰的程度及比例均低于生理鹽水組,其機制可能與外周神經傳導通路抑制低體溫信息的傳入有關[22]。本研究中圍術期全程靜脈麻醉,同時采取了保溫措施,實時監測體溫,避免體溫的干擾。與C組比較,DEX組躁動、寒戰發生的情況差異有統計學意義(P<0.05),DEX組躁動2級以上發生率明顯低于C組[8.33%(5/60)vs 63.33%(38/60)],DEX組寒戰2級以上發生率明顯低于C組[1.67%(1/60)vs 30%(15/60)],說明DEX組患者躁動、寒戰發生率顯著性減少,程度降低。分析認為可能是DEX具有鎮靜、鎮痛、抗焦慮的作用[1,2],能降低寒戰的閾值[13],從而達到抑制寒戰的作用[1,20]。有研究證明DEX可以減少手術后惡心和嘔吐的發生率,減少術后的氧代謝需求[23],甚至有保護腎、心、腦等重要臟器的作用[24-27]。
綜上所述,右美托咪定使圍術期患者血流動力學波動小,可降低患者血漿去甲腎上腺素、腎上腺素及促腎上腺皮質激素釋放激素的釋放,血糖水平低,使患者在蘇醒期疼痛程度更輕;躁動及寒戰發生率更低、程度更輕;同時又不影響蘇醒和拔管時間。而且,文獻[28-30]表明右美托咪定在缺血再灌注損傷中能抑制氧化應激及炎癥反應,改善缺血再灌注損傷引起的肺微循環高滲透性,可上調單肺通氣時肺組織血紅素氧合酶-1(HO-1),保護肺功能,該藥又能保護心功能、腦功能[26-27],可以有效降低術后譫妄的發生率[31]。由此可見,右美托咪定可以減少患者圍術期應激反應,降低患者圍術期并發癥的發生率,因此,該藥可以在臨床麻醉中推廣應用,加速外科患者康復。
參考文獻
[1] Weerink M A S, Struys M M R F, Hannivoort L N, et al. Clinical Pharmacokinetics and Pharmacodynamics of Dexmedetomidine[J].Clin Pharmacokinet,2017,56(8):893-913.
[2] Li A, Yuen V M, Goulay-Dufay S, et al. Pharmacokinetics and Pharmacodynamics of Dexmedetomidine[J].Drug Dev Ind Pharm,2016,42(12):1917-1927.
[3] Liu L, Shi M, Wang Z, et al. A Molecular and Staging Model Predicts Survival in Patients With Resected Non-small Cell Lung Cancer[J].BMC Cancer,2018,18(1):996.
[4] Yim APC, Wan S, Lee T W, et al.VATS lobectomy reduces cytokine responses compared with conventional surgery[J].The Annals of Thoracic Surgery,2000,70(1):243-247.
[5] Jung S M,Cho C K.The Effects of Deep and Light Propofol Anesthesia on Stress Response in Patients Undergoing Open Lung Surgery:A Randomized Controlled Trial[J].Korean J Anesthesiol,2015,68(3):224-231.
[6] Li Z, Xu L, Zheng J, et al. Comparison of Intravenous Dexmedetomidine versus Esmolol for Attenuation of Hemodynamic Response to Tracheal Intubation after Rapid Sequence Induction: A Systematic Review and Meta-Analysis[J].Biomed Res Int,2019,2019:6791971.
[7] Wang G, Zhang L, Lou S, et al. Effect of Dexmedetomidine in Preventing Postoperative Side Effects for Laparoscopic Surgery: A Meta-Analysis of Randomized Controlled Trials and Trial Sequential Analysis (PRISMA)[J].Medicine,2016,95(10):e2927.
[8] Jiang L,Hu M,Lu Y,et al.The Protective Effects of Dexmedetomidine on Ischemic Brain Injury: A Meta-Analysis[J].
J Clin Anesth,2017,40:25-32.
[9] Riha H,Kotulak T,Brezina A,et al.Comparison of the effects of ketamine-dexmedetomidine and sevoflurane-sufentanil anesthesia on cardiac biomarkers after cardiac surgery: an observational study[J].Physiol Res,2012,61(1):63-72.
[10] Gong J,Zhang R,Shen L,et al.The Brain Protective Effect of Dexmedetomidine During Surgery for Paediatric Patients with Congenital Heart Disease[J].J Int Med Res,2019,47(4):1677-1684.
[11] Callaway C W,Elmer J,Guyette F X,et al.Dexmedetomidine Reduces Shivering during Mild Hypothermia in Waking Subjects[J].PLoS One,2015,10(8):e0129709.
[12] Li Y,Wang B,Zhang L L,et al.Dexmedetomidine Combined with General Anesthesia Provides Similar Intraoperative Stress Response Reduction When Compared with a Combined General and Epidural Anesthetic Technique[J].Anesth Analg,2016,122(4):1202.
[13]湯龍信,丁璐,張在旺.右美托咪定的藥效動力學、藥代動力學及臨床應用研究進展[J].臨床誤診誤治,2018,31(11):117-122.
[14]宋亞男,趙艷,郭向陽.右美托咪定復合全麻對圍術期應激反應的影響[J].中國微創外科雜志,2018,18(10):10-15.
[15] Lazol J P,Lichtenstein S E,Jooste E H,et al.Effect of dexmedetomidine on pulmonary artery pressure after congenital cardiac surgery: a pilot study[J].Pediatr Crit Care Med,2010,11(5):589-592.
[16] Yoshitomi T,Kohjitani A,Maeda S,et al.Dexmedetomidine enhances the local anesthetic action of lidocaine via an alpha-2A adrenoceptor[J].Anesth Analg,2008,107(1):96-101.
[17] Tang C,Xia Z.Dexmedetomidine in Perioperative Acute Pain Management: a Non-Opioid Adjuvant Analgesic[J].J Pain Res,2017,10:1899-1904.
[18] Roosens E,Mulier J P,Heylens G,et al.The Use of Dexmedetomidine in Extreme Agitation[J].Tijdschr Psychiatr,2017,59(9):554-558.
[19] Lamontagne C,Lesage S,Villeneuve E, et al.Intravenous Dexmedetomidine for the Treatment of Shivering during Cesarean Delivery under Neuraxial Anesthesia: A Randomized-Controlled Trial[J].Can J Anaesth,2019,66(7):762-771.
[20] Zhang J,Zhang X,Wang H,et al.Dexmedetomidine as a Neuraxial Adjuvant for Prevention of Perioperative Shivering: Meta-analysis of Randomized Controlled Trials[J].PLoS One,2017,12(8):e0183154.
[21] Peng K,Wu S R,Ji F H,et al.Premedication With Dexmedetomidine in Pediatric Patients: A Systematic Review and Meta-analysis[J].Clinics,2014,69(11):777-786.
[22]孫藝娟,羅輝,黃希照,等.不同劑量右美托咪定預防婦科腹腔鏡手術患者全麻后寒戰的臨床觀察[J].實用醫學雜志,2014(12):1976-1978.
[23] Jin S,Liang D D,Chen C,et al.Dexmedetomidine Prevent Postoperative Nausea and Vomiting on Patients During General Anesthesia: A PRISMA-compliant Meta Analysis of Randomized Controlled Trials[J].Medicine,2017,96(1):e5770.
[24] Abdallah F W,Dwyer T,Chan V W S,et al.IV and Perineural Dexmedetomidine Similarly Prolong the Duration of Analgesia after Interscalene Brachial Plexus Block[J].Anesthesiology,2016,124(3):683.
[25] Chen Y,Feng X,Hu X,et al.Dexmedetomidine Ameliorates Acute Stress-Induced Kidney Injury by Attenuating Oxidative Stress and Apoptosis through Inhibition of the ROS/JNK Signaling Pathway[J].Oxid Med Cell Longev,2018,2018:4035310.
[26] Lempi?inen J,Finckenberg P,Mervaala E E,et al. Dexmedetomidine Preconditioning Ameliorates Kidney Ischemia-Reperfusion Injury[J].Pharmacol Res Perspect,2014,2(3):e00045.
[27] Riquelme J,Westermeier F,Pedrozo Z,et al.Dexmedetomidine Protects the Heart Against Ischemia-reperfusion Injury by an Endothelial eNOS/NO Dependent Mechanism[J].Pharmacol Res,2016,103:318-327.
[28] Chen Q,Yi B,Ma J,et al.α2-adrenoreceptor Modulated FAK Pathway Induced by Dexmedetomidine Attenuates Pulmonary Microvascular Hyper-permeability Following Kidney Injury[J].Oncotarget,2016,7(35):55990-56001.
[29] Zeng X Z, Wang H L, Xing X C, et al. Dexmedetomidine Protects Against Transient Global Cerebral Ischemia/Reperfusion Induced Oxidative Stress and Inflammation in Diabetic Rats[J].PLoS One,2016,11(3):e0151620.
[30] Gao S,Wang Y,Zhao J,et al.Effects of Dexmedetomidine Pretreatment on Heme oxygenase-1 Expression and Oxidative Stress During One-lung Ventilation[J].Int J Clin Exp Pathol,2015,8(3):3144-3149.
[31] Su X,Meng Z T,Wu X H,et al.Dexmedetomidine for Prevention of Delirium in Elderly Patients After Non-cardiac Surgery: A Randomised, Double-blind, Placebo-controlled trial[J].Lancet,2016,388(10054):1893-1902.
(收稿日期:2019-05-10) (本文編輯:周亞杰)

