四逆散合六神散治療肝氣乘脾型腹瀉型腸易激綜合征30例觀察
王 微
1 浙江中醫藥大學 浙江 杭州 310053
2 浙江省嵊州市中醫院 浙江 嵊州 312400
筆者運用四逆散合六神散治療肝氣乘脾型腹瀉型腸易激綜合征,療效較為滿意。報道如下。
1 一般資料
2016年1月~2017年1月對我院60例腹瀉型腸易激綜合征患者按就診順序隨機分為兩組各30例。兩組治療前病史、年齡、性別比較,無顯著差異(P>0.05),具有可比性。西醫診斷標準參照羅馬Ⅲ腹瀉型腸易激綜合征的診斷標準。中醫辨證分型診斷標準參照中國中西醫結合學會消化系統疾病專業委員會制定的《腸易激綜合征中西醫結合診療共識意見》肝氣乘脾證[1]的標準。
2 治療方法
治療組予四逆散合六神散(柴胡12g,白芍、枳實、生白術、黨參、茯苓、山藥各15g,炙甘草6g,白扁豆30g,生姜2片,大棗5個)。每日1劑。對照組予匹維溴銨片(得舒特,規格50mg,蘇威制藥)治療,每次1片,1日3次。兩組療程均4周。
3 治療結果
3.1 觀察指標和療效標準:參考腸易激綜合征癥狀尺度表(IBS-BSS)進行評分。包括腹痛程度、腹脹程度及腹瀉頻率3方面。腹痛程度及腹脹程度均評分:0分:無癥狀;1分:輕度(對患者生活無影響);2分:中度(對患者生活有一定程度影響);3分:重度(患者不能正常從事日常活動)。腹瀉頻率評分:0分:無腹瀉;1分:偶爾(<25%時間出現腹瀉);2分:經常(25%~50%時間出現腹瀉);3分:持續(>50%時間出現腹瀉)。療效標準[2]:痊愈:大便次數,量及性狀恢復正常,腹痛及(或)腹部不適消失;顯效:大便次數每日2~3次,近似成形,或便溏而每日僅1次,腹痛及(或)腹部不適已基本消失或明顯改善;有效:大便的次數及質有好轉,腹痛及(或)腹部不適有改善;無效:大便頻率、大便性狀、腹痛及(或)腹部不適均無變化。
3.2 兩組臨床療效比較:治療組痊愈4例,顯效11例,有效12例,無效3例,總有效率90.0%;對照組痊愈2例,顯效14例,有效6例,無效8例,總有效率73.3%。兩組比較,有顯著性差異(P<0.05)。
3.3 兩組治療前后癥狀積分比較:見表1。
表1 兩組治療前后癥狀積分比較(±s,分)
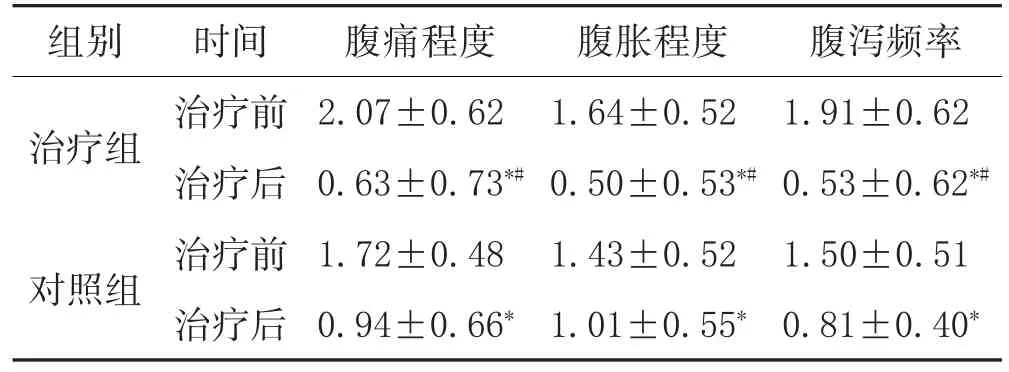
表1 兩組治療前后癥狀積分比較(±s,分)
注:與治療前比較,*P<0.05;與對照組比較,#P<0.05。
組別治療組對照組腹瀉頻率1.91±0.62 0.53±0.62*#1.50±0.51 0.81±0.40*時間治療前治療后治療前治療后腹痛程度2.07±0.62 0.63±0.73*#1.72±0.48 0.94±0.66*腹脹程度1.64±0.52 0.50±0.53*#1.43±0.52 1.01±0.55*
4 體會
中醫學認為,肝屬木,主疏泄,喜條達惡抑郁;肝為“將軍之官”,為病多具攻擊性,常致四鄰不安。葉天士云:“肝病必犯土,是侮之所勝也,克脾則腹脹,便或溏或不爽。”故病理上常見因肝木疏泄太過而呈肝旺失制、橫逆乘脾犯胃之勢。因此,歷代醫家多認為對肝氣乘脾證乃因肝失疏泄影響脾的運化功能,論治當以抑肝扶脾為法。四逆散出自《傷寒論》,方中柴胡為君藥,入肝膽經,主疏肝解郁,佐以枳實行氣解郁,共奏升降氣機之效;芍藥養血斂陰,柔肝止痛,與甘草配伍以酸甘化陰,與柴胡配伍一升一斂,以防傷肝陰損肝血,炙甘草緩急止痛,調和諸藥。六神散出自《景岳全書》,由人參、白茯苓、炒白術、炙甘草、炒山藥、炒扁豆、生姜、大棗組成。方中四君子湯益氣健脾[3],養胃補中;加用炒山藥、白扁豆更增健運脾胃之力。兩方合用,共奏補而不滯、消不傷正、健脾強胃、消食化積、消痞除滿之功。觀察結果顯示,四逆散合六神散治療腹瀉型腸易激綜合征肝氣乘脾證患者具有良好的療效,值得推廣與應用。

