胸腔鏡下肺減容術治療老年重度慢阻肺療效及對患者通氣-灌注的影響*
向 勇
四川省巴中市通江縣人民醫院胸外科(巴中 636700)
慢性阻塞性肺疾病(COPD)是中老年人群常見呼吸系統疾病,其主要特征為不可逆性氣流受限并伴慢性、進行性加重的氣道炎癥[1]。重度COPD患者由于長期終末支氣管遠端充氣過度而導致肺彈性回縮力降低及肺容積增大,誘發肺氣腫而表現為呼吸困難甚至發生呼吸衰竭致死[2]。肺減容術(LVRS)是當前臨床治療COPD肺氣腫的常用手段,通過將過度膨脹肺組織切除而發揮治療作用,但傳統開放性LVRS創傷較大,且術后并發癥發生率較高[3]。近年來,隨著電視胸腔鏡技術的發展,其在多種胸外科手術中的應用效果獲得廣泛認可,但關于其對重度COPD伴肺氣腫的近遠期療效及通氣-灌注(V/Q)的影響目前仍缺乏充分的循證支持。本研究對比分析了胸腔鏡下肺減容術(VATS)與傳統LVRS治療老年COPD伴肺氣腫的臨床療效及對患者肺功能、肺V/Q的影響,旨在為臨床治療決策及預后的改善提供參考依據,現報告如下。
對象與方法
1 研究對象 根據入組要求選取我院2014年1月至2016年8月收治的老年COPD伴肺氣腫患者76例為研究對象,按隨機數字表法分為觀察組與對照組,兩組患者在年齡、性別、病程、體質量指數(BMI)和合并癥等方面,差異無統計學意義(P>0.05),見表1。納入標準:①符合《慢性阻塞性肺疾病診治指南(2013年修訂版) 》[4]對COPD肺氣腫的診斷標準;②查體顯示雙肺呼吸音減低,存在桶狀胸;③呼吸困難指數分級Ⅲ~Ⅳ級;④X線片檢查顯示肺紋理系數及肋間隙增寬,核素肺通氣灌注掃描顯示存在局限性肺紋理靶區;⑤年齡≥60歲;⑥患者或其家屬自愿參與本次研究并簽署了知情同意書;⑦研究獲得醫院倫理委員會審核批準。排除標準:①合并其他呼吸系統疾病者;②合并嚴重心、腦、肝、腎等其他臟器系統原發病或功能障礙者;③因殘疾、認知功能異常、精神系統疾病等不配合臨床治療與隨訪評估者。

表1 兩組患者一般資料比較
2 手術方法 兩組患者均完善術前檢查、吸氧、抗感染治療、營養支持及呼吸訓練等常規術前準備。兩組均在全身麻醉下手術。①觀察組行VATS治療:VATS根據術前CT檢查結果和核素肺通氣灌注掃描結果,選擇肺氣腫側或肺氣腫嚴重側作為手術操作側,患者取非操作側臥位,確定靶區,經腋前線與腋中線之間第7肋間入路,置入電視胸腔鏡作為觀察孔,經前胸第3肋間置入手術操作儀器作為操作孔。在電視胸腔鏡下,采用直線切割器以倒“U”形將20%~30%的彌漫性大泡肺組織及無功能肺部邊緣組織切除,盡量維持肺葉周邊切緣呈弧形,維持與術前一致的形態。切除較大肺泡后予以褥式縫合,如漏氣嚴重同樣予以縫合處理,膨肺后予以生理鹽水沖洗,確定無漏氣及出血后,采用生理鹽水蛋白膠進行針眼封堵,留置1~2根胸管引流。②對照組行傳統LVRS治療:LVRS 選擇肺氣腫嚴重側作為手術操作側,取非手術側臥位后,經第5、6肋間隙入路行后外側切口,在直視下利用直線縫合器將20%~30%的彌漫性大泡肺組織切除,常規止血處理,褥式縫合大肺泡及漏氣創面,確認創面無漏氣及出血后以生理鹽水蛋白膠進行針眼封堵,留置1~2根胸管引流。
3 術后處理 兩組術后均常規予以解痙、止咳化痰、抗感染治療和營養支持,應用鎮痛泵鎮痛,重癥患者予以氣管插管或切管切開呼吸機支持。
4 觀察指標 ①兩組手術時間、術中出血量、術后胸管留置時間、鎮痛泵使用時間、住院時間及術后并發癥發生情況,術后并發癥包括胸腔內出血、感染、心律失常等。②分別于術前3 d內及術后3個月進行,應用GEMPR型單探頭SPECT進行核素肺V/Q檢查,測定V和Q放射性分布率,并將病變分為4個程度:正常、輕度異常、中度異常、重度異常。正常:肺內放射性分布均勻;輕度異常:V顯像存在中央氣道內少量放射性沉積,且末梢肺實質內存在不均勻、減低放射性分布,面積<25%雙肺總面積;中度異常:V顯像顯示中央氣道內存在較多放射性沉積,和(或)肺實質內放射性分布不均勻面積占雙肺總面積25%~50%,Q顯像顯示放射性分布不均勻面積占雙肺總面積的25%~50%;重度異常:V顯像顯示中央氣道內存在大量粗大放射性沉積,和(或)肺實質內放射性分布不均勻面積占雙肺總面積50%以上,Q顯像顯示放射性分布不均勻面積占雙肺總面積的50%以上。③術前3 d內及術后3個月、12個月檢查肺功能指標,包括第1秒用力呼氣容積(FEV1)、用力肺活量(FVC)、肺殘氣量(RV)和肺總量(TLC)。④術前3 d內及術后3個月、12個月,測定6 min步行距離(6 MWT),并采用圣喬治呼吸問卷(SGRQ)評價患者的生活質量,包括:活動受限、呼吸癥狀、生活影響三個維度共50個項目,總分0~100分,得分越高表示生活質量越差。
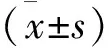
結 果
1 兩組患者手術情況比較 兩組均順利完成手術,無手術死亡病例。觀察組的手術時間較對照組明顯延長,但觀察組術中出血量顯著低于對照組,胸管留置時間、鎮痛時間及住院時間顯著短于對照組(P<0.05),見表2。
2 兩組患者術后并發癥比較 觀察組術后并發癥發生率顯著低于對照組(χ2=8.228,P<0.05),見表3。

表2 兩組患者手術情況比較

表3 兩組患者術后并發癥比較 [例(%)]
3 兩組患者手術前后V/Q檢查結果比較 觀察組與對照組分別32例、28例接受V/Q檢查。術前,兩組V/Q檢查結果比較差異無統計學意義(P>0.05);術后3個月,兩組V/Q顯像顯示放射性不均勻區域占比均顯著降低,且觀察組顯著低于對照組(P<0.05)。見表4。

表4 兩組患者手術前后V/Q檢查結果比較(%)
注:與本組術前比較,*P<0.05;與對照組同時點比較,△P<0.05
4 兩組患者手術前后肺功能指標比較 術前,兩組患者的FEV1、FVC、RV、TLC比較差異無統計學意義(P>0.05);術后3個月,兩組FEV1、FVC均顯著提高,RV、TCL均顯著降低(P<0.05),且觀察組顯著優于對照組(P<0.05);觀察組與對照組分別有36例、34例隨訪至術后12個月,觀察組2例脫落,對照組1例因呼吸衰竭死亡,3例脫落;術后12個月,兩組肺功能指標比較差異無統計學意義(P>0.05)。見表5。

表5 兩組患者手術前后肺功能指標比較(L)
注:與本組術前比較,*P<0.05;與對照組同時點比較,△P<0.05
5 兩組患者手術前后6 MWT和SGRD評分比較 術前,兩組患者的6 MWT和SGRD評分比較差異無統計學意義(P>0.05);術后3、12個月,兩組6 MWT均顯著提高,SGRQ評分均顯著降低(P<0.05),且觀察組術后3個月時6 MWT和SGRD評分顯著優于對照組(P<0.05);術后12個月,兩組肺功能指標、6 MWT和SGRQ評分比較差異無統計學意義(P>0.05)。見表6。

表6 兩組患者手術前后6 MWT和SGRD評分比較
注:與本組術前比較,*P<0.05;與對照組同時點比較,△P<0.05
討 論
重度COPD患者多伴有末梢肺組織過度擴張、肺殘氣量增大、肺組織彈性回縮力減弱及肺泡間隔損傷等一系列臨床綜合征,可造成呼吸困難或肺心病,嚴重影響患者的生活質量甚至引發死亡[5]。LVRS是臨床治療COPD的姑息性外科療法,能夠切除受損無功能肺組織而重建相對正常肺組織彈性回縮力,恢復胸膜腔正常負壓,改善膈肌及胸廓運動功能,從而緩解臨床癥狀。但大量臨床研究提示,傳統開胸LVRS雖然能夠在一定程度上改善COPD患者的臨床預后及活動耐量,但手術創傷較大,術后并發癥率較高[6]。同時,COPD患者多為老年人群,其身體機能衰減,病情嚴重且基礎疾病較多,導致手術效果及臨床預后較差。
電視胸腔鏡技術是近年來胸腔外科開展的新型微創技術,手術操作無需切開前鋸肌、背闊肌以及胸大肌,無需牽拉肩胛骨和切斷肋骨,可減少對肌肉骨骼的損傷[7]。同時,在胸腔鏡輔助下可直視全胸腔,手術視野更為清晰,更有利于術中探查病變組織周圍及深層情況,提高操作精細度,降低對周圍正常肺組織的損傷,減少術中出血及術后并發癥,保護肺功能[8]。本研究結果顯示,觀察組的手術時間雖較對照組明顯延長,但術中出血量明顯少于對照組,術后胸管留置時間、鎮痛藥物時間及住院時間明顯短于對照組(P<0.05)。同時,觀察組術后并發癥發生率僅為7.89%,與對照組的23.68%相比明顯降低(P<0.05)。認為VATS治療重癥COPD的創傷更小,術后并發癥更少且康復更快,這與鄒強等[9]研究報道一致。
保護肺功能和改善生存質量是COPD治療的主要目標,胸X線片或CT檢查雖然能夠顯示肺部解剖結構變化,但并不能反映患者的肺通氣及肺部血流狀態,不利于術前評估及預后評價。肺V/Q現象則可較為清晰地顯示肺部通氣-血流狀態變化,較為準確評估肺部病變部位與程度[10]。V/Q SPECT檢查既往主要用于肺栓塞與其他影響肺功能疾病的診斷和鑒別,近年來,國內外研究發現,V/Q SPECT可用于肺氣腫的診斷與分級,且對肺功能最差的肺葉評價具有較高的準確性,這對LVRS治療具有重要意義[11]。本研究中,兩組患者術后3個月肺V/Q檢查顯示,肺實質內放射性分布不均勻面積占雙肺總面積明顯降低,且觀察組顯著低于對照組(P<0.05),提示VATS能夠更好地改善肺組織過度充氣及V/Q不匹配,從而改善臨床預后。Lee 等[12]研究發現,胸腔鏡肺減容術能夠提高肺通氣功能及肺V/Q匹配,減少肺容積并改善肺功能;本組肺功能檢查顯示,觀察組術后3個月時FEV1、FVC較對照組顯著提高,RV及TCL較對照組顯著降低,且觀察組術后3個月時6 MWT較對照組明顯延長,SGRQ評分較對照組明顯提高。進一步證實VATS能夠更為迅速地改善重癥COPD肺氣腫患者的肺功能及活動耐量,提高生存質量。可能是由于VATS在胸腔鏡經下更為精確地切除病變組織,可減輕血管受壓,間接起到降低肺部血流阻力的作用,從而改善血流動力學,維持左心室輸出,進一步增強肺組織血流灌注[13]。同時,將病變組織切除后,肺容積降低,可恢復肺部及胸廓的位置,正常肺組織張力恢復,有利于改善V/Q比率,從而恢復或改善肺部順應性及呼吸泵功能。進一步隨訪觀察顯示,兩組術后12個月時,肺功能指標、6 MWT及SGRQ比較差異并不顯著(P>0.05)。提示VATS對肺功能的改善作用主要集中于術后早期,可減少圍手術期呼吸系統并發癥,改善近期生存質量,但其遠期效果可能與傳統LVRS相當。可能是由于LVRS術后早期胸部結構、呼吸肌及肺損傷較VATS更為嚴重,呼吸順應性降低,但上述損傷均可隨著時間的推移逐步恢復,故肺功能亦將隨之康復。
綜上所述,VATS肺減容術治療老年重度COPD創傷小、術后恢復快且并發癥少,相比于傳統開放性LVRS能夠改善肺V/Q部匹配,更快地恢復肺功能,改善近期生存質量,但對遠期預后的改善可能并不明顯。由于本研究樣本較小,且對肺V/Q的隨訪數據較少,加之老年COPD患者的臨床預后受自身身體機能等多因素的影響較大,還有待進一步大樣本深入研究完善結論。

