玻璃體腔注射雷珠單抗治療脈絡膜骨瘤并發脈絡膜新生血管1 例
張妍春,任秀瑜,伍玉潔
作者單位:陜西省西安市第四醫院,陜西省眼科醫院,西安市眼底病研究所,西安710004
1 臨床資料
患者女,38 歲,左眼視力下降4 個月,加重1.5個月伴視物變形就診。患者發病初期曾于當地醫院及眼科醫院就診,當時最佳矯正視力(best corrected visual acuity,BCVA):右眼1.0,左眼0.8,經眼底熒光造影(FFA)及脈絡膜造影(ICGA)、OCT、B 超、眼眶CT(圖1)等檢查確診為“左眼脈絡膜骨瘤”,建議患者觀察隨訪,未行其它處理。既往無特殊病史。眼科檢查:BCVA,右眼1.0,左眼0.15,眼壓,右眼12 mmHg(1 mm Hg=0.133 kPa),左眼11 mm Hg,雙眼眼前節、玻璃體均未見明顯異常,左眼視盤邊界清楚,視盤黃斑間偏顳下約4 PD 黃白色實性扁平隆起,邊界清楚,邊緣不規則色素沉著,視盤顳側及黃斑區片狀出血(圖2A);OCT 顯示病灶區神經上皮層隆起增厚伴層間囊樣暗區,IS/OS 不完整,RPE 層破壞,局部脈絡膜隆起呈團塊狀中強反射,中心凹神經上皮層下液性暗區(圖2B);FFA 顯示造影早期片狀出血及色素遮蔽熒光,散在花邊狀、斑點狀高熒光,隨時間延長熒光增強呈彌漫狀并持續存在,ICGA 早期顯示病灶區遮蔽熒光,其內可見蜘蛛狀血管叢及點狀高熒光,晚期片狀邊界模糊的熒光片狀染色(圖2C、2D)。診斷:左眼脈絡膜骨瘤;左眼繼發性脈絡膜新生血管。
治療:在與患者充分溝通后給予雷珠單抗(0.5 mg/0.05 ml)左眼玻璃體腔注射,1 次/月,連續注射3 次后左眼BCVA 升至0.5,視物變形消失,眼底檢查病灶旁出血及滲出完全吸收(圖3A),OCT 顯示視網膜下液性暗區消失,黃斑區中心凹形態好轉、神經上皮層輕度變薄,脈絡膜局部隆起纖維化(圖3B),FFA 及ICGA 顯示病灶區遮蔽及瘤體染色,未見明顯高熒光滲漏病灶(圖3C、3D)。繼續隨訪6 個月患者視力、眼底表現穩定。
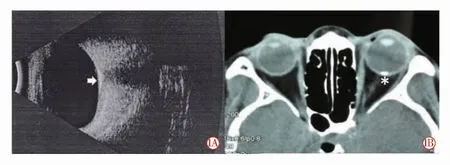
圖1 患者發病初左眼B 超及眼眶CT 表現。1A 眼B 超示左眼視盤顳側球后壁回聲增強(白箭頭),其后回聲遮蔽;1B 眼眶CT 示左眼球后壁可見結節樣鈣化高密度影(*),約4 mm×2 mm,CT 值約496 Hu
2 討論
脈絡膜骨瘤(choroidalosteoma)最早于1978 年被報道[3],是一種少見的局部脈絡膜被發育成熟的骨組織取代的良性腫瘤,病因尚不明確,多認為是一種骨性迷芽瘤,好發于青年女性,單眼居多,雙眼患者表現出明顯遺傳傾向。其典型的臨床表現為多位于視盤附近,視網膜下黃白色或桔紅色的邊界清楚的扁平隆起(0.5~2.5 mm),可伴有偽足或色素沉著,部分瘤體可見蜘蛛痣樣血管[4],CT 檢查呈現與眶骨一致的高密度影像,B 超表現為視乳頭附近孤立的、低隆起度的條形強反射,其后方聲影明顯,降低增益后腫瘤回聲仍然存在,以上這些表現具有一定的特異性,可與其它眼內腫瘤,如脈絡膜血管瘤、脈絡膜轉移癌、眼內淋巴瘤、無色素的脈絡膜惡性黑色素瘤等相鑒別。由于其罕見性及疾病發展過程中表現的多樣性,目前對該腫瘤的認識以及長期管理仍然有限。
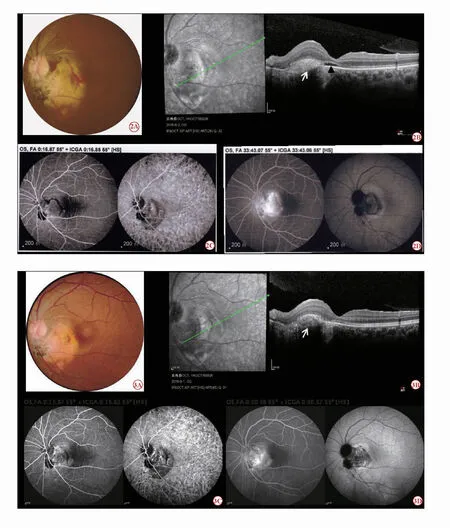
圖2 雷珠單抗注射前眼底照相,OCT,FFA 及ICGA 圖。2A 后極部30°照相,視盤顳側及顳下黃白色實性扁平隆起,邊界清楚,片狀不規則色素沉著,視盤旁及黃斑區片狀出血;2B OCT 顯示脈絡膜局部中強反射隆起灶(白箭頭),其后光反射減低,其表面視網膜增厚,黃斑中心凹神經上皮層下液性暗區(黑箭頭);2C FFA 及ICGA 早期,FFA 顯示腫瘤灶上出現邊界清晰的花邊狀、顆粒狀高熒光灶,局部出血及色素遮蔽熒光,ICGA 表現為低熒光的瘤體灶,其內可見蜘蛛痣樣血管及點狀邊界清楚的高熒光灶;2D FFA 及ICGA 晚期,FFA 顯示大片邊界模糊的強熒光,ICGA 可見片狀邊界模糊的熒光存留
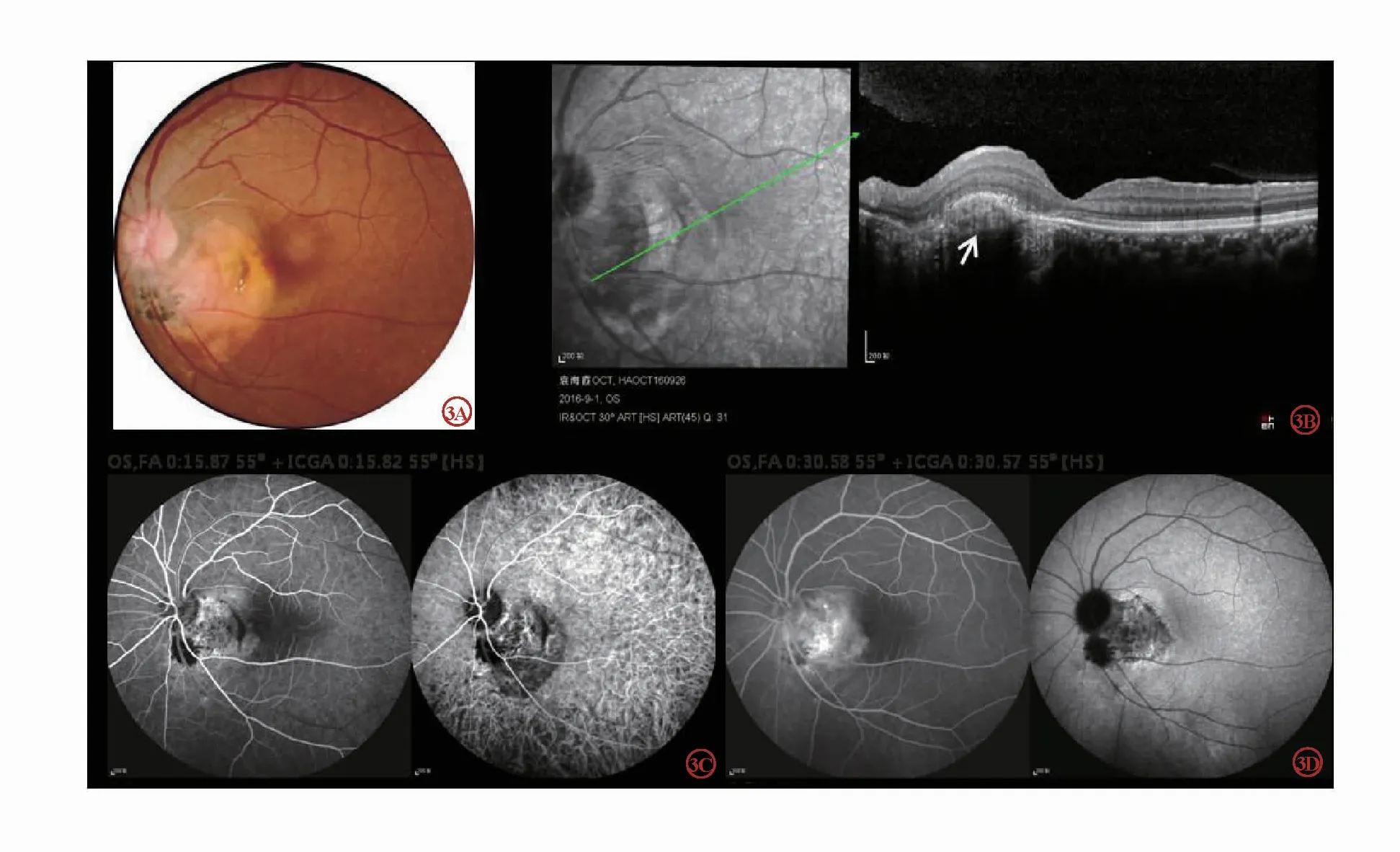
圖3 經連續注射雷珠單抗3 次后1 個月眼底照相,OCT,FFA 及ICGA 圖。3A 后極部30o 照相,視盤顳側及顳下黃白色實性扁平隆起大小無顯著變化,視盤旁及黃斑區片狀出血消失;3B OCT 顯示脈絡膜局部隆起灶減低,纖維化(白箭頭),黃斑中心凹神經上皮層下液性暗區消失;3C FFA 及ICGA 早期,未見高熒光灶,瘤體內可見蜘蛛痣樣血管;3D FFA 及ICGA 晚期,FFA 顯示瘤體著色,ICGA 顯示瘤體遮蔽熒光
脈絡膜骨瘤瘤體由分化成熟的骨小梁結構和少量血管組成,其上的視網膜感光細胞變薄、RPE 細胞扁平、脫色素,甚至萎縮破壞,脈絡膜毛細血管層繼發性變窄或管腔閉塞;脈絡膜骨瘤緩慢的生長過程中RPE 及Bruch 膜持續變化可能導致繼發脈絡膜新生血管(choroidal neovascularization,CNV),出現視網膜下液或出血,隨訪10 年其發生率約31%[5]。對脈絡膜骨瘤患者長期臨床觀察發現病程10 年左右約58%、病程20 年左右約62%患者視力降至0.1或0.1 以下,CNV 是脈絡膜骨瘤患者視力下降的重要原因,當黃斑區新近發生CNV 時則會出現急性視力下降、視物變形等癥狀。眼底熒光造影(Fluorescein angiography,FFA)是診斷CNV 的金指標,但是如果可疑存在因腫瘤覆蓋FFA 無法發現的CNV時,可以利用光學相干斷層掃描血管成像(optical coherence tomography angiography,OCTA)這一無創性檢查輔助識別CNV[6]。盡管目前尚無阻止脈絡膜骨瘤生長的方法,但有幾種方法臨床報道可應用于繼發CNV 的治療。傳統的氬激光光凝治療對缺乏色素及變薄的RPE 區域難以起效,也不適用于中心凹下CNV 的治療。經瞳孔溫熱療法(transpupillary thermotherapy,TTT)在6 個月內可以有效的阻止CNV 使其完全消退,但由于CNV 瘢痕化的發生視功能預后較差[7-8];光動力治療(photodynamic therapy,PDT) 減少CNV 的范圍,有報道單次治療后6 個月CNV 完全消失,但可能需要重復應用,患者視力預后差距較大,需要警惕PDT 相關的視網膜光感受器萎縮發生致視力喪失[9],不適用于中心凹下CNV 的治療;近來有一些臨床報道使用抗血管內皮生長因子(vascular endothelial growth factor,VEGF)藥 物 治療脈絡膜骨瘤繼發CNV,包括貝伐單抗(bevacizumab)[10]及雷珠單抗[11],可在短期內較好的控制CNV 并維持或提高視力,有效減輕視網膜下液,降低視網膜水腫,但需要重復注射。也有學者提出聯合抗VEGF及PDT 治療[12-13]的方案。本患者使用每個月1 次,連續注射雷珠單抗3 個月的方法取得了比較滿意的療效。回顧患者發病初期OCT 及FFA/ICGA 檢查結果,可以發現在患者最初就診時,盡管當時的左眼視力為0.8,但病灶區已經有典型CNV 形成,伴極少量視網膜下液及視網膜層間水腫,遺憾的是首診醫生未能對脈絡膜骨瘤可能繼發CNV 導致患者視力嚴重下降給予足夠的重視并采取積極的處理措施。提示臨床脈絡膜骨瘤患者出現視力下降主訴時應引起醫生充分注意,嚴密隨訪,進行必要的干預,避免發生快速的不可挽回的視力損失[14]。

