炎癥性腸病與直腸癌患者血清中CA199、CA125、CEA水平表達差異及臨床意義
馬麗,李建軍,周躍進,張娜,趙麗芳,王鐵軍
(秦皇島市第二醫院檢驗科,河北 秦皇島 066600)
炎癥性腸病為累及回腸、直腸、結腸的一種特發性腸道炎癥性疾病,臨床表現腹痛、腹瀉、便血等,其病因和發病機制尚未完全明確,目前一般認為是由多因素相互作用所致,主要有遺傳、環境和免疫因素等[1]。直腸癌是消化道常見的惡性腫瘤,其發病率、致死率均較高,且近年來呈逐步上升趨勢[2]。研究[3]發現,大部分的直腸癌與飲食、生活習慣、慢性炎癥有關,其中炎癥性腸病是直腸癌發病的主要危險因素。因此,早期篩查、診斷炎癥性腸病非常重要。目前,臨床上診斷炎癥性腸病和直腸癌主要依據內鏡檢查和病理學檢查結果,但均為侵入性檢查,患者需要灌腸等操作,對患者身心造成很大壓力,而血清學檢查為非侵入性檢測,操作簡便、快捷,具有廣泛的應用前景[4]。國內外多項研究[5-6]表明,糖類抗原199(carbohydrate antigen 199,CA199)、糖類抗原125(carbohydrate antigen 125,CA125)、癌胚抗原(carcinoembryonic antigen,CEA)等在多種腫瘤和相關疾病中均有表達,但目前關于它們在炎癥性腸病與直腸癌患者中表達水平差異性研究尚少。因此,本研究比較炎癥性腸病患者、直腸癌患者與正常患者間的CA199、CA125、CEA水平,并比較CA199、CA125、CEA和內鏡對炎癥性腸病、直腸癌的診斷價值,旨在分析炎癥性腸病與直腸癌患者血清中CA199、CA125、CEA水平表達差異及臨床意義。現報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2016年1月至2018年12月在秦皇島市第二醫院行病理學檢查且分別確診為炎癥性腸病和直腸癌的患者為研究對象。其中,炎癥性腸病患者為炎癥性腸病組(n=63)、直腸癌患者為直腸癌組(n=58),另選取健康體檢者(n=60)為對照組。炎癥性腸病組中,男性35例,女性28例;年齡32~65歲,平均(45.11±11.21)歲;體重58~78 kg,平均(64.21±6.54)kg。直腸癌組中,男性32例,女性26例;年齡34~67歲,平均(45.44±10.89)歲;體重57~76 kg,平均(64.32±6.14)kg。對照組中,男性33例,女性27例;年齡32~64歲,平均(44.94±11.29)歲;體重55~78 kg,平均(63.98±6.25)kg。3組患者的性別、年齡、體重比較,差異均無統計學意義(P>0.05)。
1.2 納入標準與排除標準
1.2.1 炎癥性腸病組納入與排除標準 (1)納入標準:符合炎癥性腸病的臨床診斷標準[7],并經病理學檢查確診;年齡>18歲。(2)排除標準:合并腫瘤者;檢查前進行過相關治療;合并影響本研究血液學指標的其他疾病者;合并自身免疫系統疾病者、合并全身感染性疾病者;合并心、肝、腎等其他重要臟器嚴重病變者;精神病或智力低下;孕婦或哺乳期;臨床資料不全者。
1.2.2 直腸癌組納入與排除標準 (1)納入標準:符合直腸癌的臨床診斷標準[8],并經病理學檢查確診;年齡>18歲。(2)排除標準:合并其他腫瘤者;其他同炎癥性腸病組。
1.2.3 對照組納入與排除標準 (1)納入標準:腸組織病理學檢查正常;年齡>18歲。(2)排除標準:患炎癥性腸病者;其他同炎癥性腸病組。
1.3 方法
1.3.1 血液指標檢測方法 抽取3組患者入組24 h內的空腹靜脈血6 mL,迅速離心取上清液,采用全自動化學發光免疫分析儀 MAGLUMI 2000(上海斯歐醫療器械有限公司 )及其配套試劑檢測CA199、CA125、CEA水平。
1.3.2 內鏡檢查方法 使用LC-MS19002腸鏡系統(深圳市安立信電子有限公司)對炎癥性腸病和直腸癌患者進行檢查,插入內鏡完成常規檢查,發現可疑病變區域后,沖洗觀察區域,以清除黏液,對可疑區域噴灑染色劑,對腸道結構、粘膜形態、染色情況進行觀察。觀察結束后,在不同形態區域取組織兩塊以備病理學活檢。炎癥性腸病內鏡下表現[7]:可見非連續性病變,縱行潰瘍和鵝卵石樣外觀或粘膜血管紋理模糊、紊亂、消失、黏膜充血、水腫、質脆,黏膜粗糙、呈顆粒狀,病變處可見彌漫性、多發性潰瘍。直腸癌內鏡下表現[8]:可見病變分葉狀、基底棘皮征、表面充血糜爛、病變飽滿、病變頂端凹陷等特征。
1.3.3 病理學檢查方法 將炎癥性腸病組和直腸癌組患者所取組織用甲醛固定,進行脫水、包埋、行蘇木素-伊紅染色,由兩名不知曉檢查結果的高年資病理科醫生進行病理診斷,以兩者意見一致為最終結果。診斷存在分歧時請上級醫生協助診斷,直至意見一致。炎癥性腸病和直腸癌的病理診斷采用炎癥性腸病診斷與治療共識[7]和結直腸癌診治共識[8]中關于病理學的診斷標準。
1.4 觀察指標
比較炎癥性腸病組、直腸癌組、對照組血清CA199、CA125、CEA水平表達差異;比較CA199、CA125、CEA與內鏡對炎癥性腸病和直腸癌的診斷價值。
1.5 統計學分析
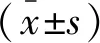
2 結果
2.1 3組患者血清中CA199、CA125、CEA水平比較
炎癥性腸病組和直腸癌組患者的血清CA199、CA125、CEA水平均高于對照組(P<0.05);炎癥性腸病組患者CA199、CA125、CEA水平低于直腸癌組(P<0.05)。見表1。


分組CA199CA125CEA炎癥性腸病組(n=63)42.54±20.45?#45.21±18.95?#11.54±4.36?#直腸癌組(n=58)97.48±27.65?99.24±30.56?23.45±5.34?對照組(n=60)16.45±9.5617.46±7.442.31±1.11F值15.47015.16920.235P值<0.001<0.001<0.001
*P<0.05,與對照組比較;#P<0.05,與直腸癌組比較。
2.2 CA199、CA125、CEA對炎癥性腸病和直腸癌的診斷價值
應用ROC曲線分析 CA199、CA125、CEA單獨及三者聯合應用情況下對炎癥性腸病和直腸癌診斷預測價值。結果顯示:單獨應用CA199、CA125、CEA診斷炎癥性腸病時ROC曲線下面積(AUC)分別為0.835、0.750、0.855,診斷閾值分別為39.582 U/mL、42.754 U/mL、10.293 U/mL。聯合應用 CA199、CA125、CEA診斷時,AUC為0.930,聯合應用AUC面積大于單獨應用各指標的AUC面積(P<0.05);單獨應用CA199、CA125、CEA診斷直腸癌時AUC分別為0.850、0.762、0.858,診斷閾值分別為95.231 U/mL、96.415 U/mL、21.654 U/mL。聯合應用 CA199、CA125、CEA診斷時,AUC為0.953,聯合應用AUC面積大于單獨應用各指標的AUC面積(P<0.05)。見圖1、圖2及表2。


表2 CA199、CA125、CEA及內鏡檢查對炎癥性腸病和直腸癌的診斷價值
2.3內鏡檢查對炎癥性腸病和直腸癌的診斷價值
應用ROC曲線分析內鏡檢查對炎癥性腸病和直腸癌診斷預測價值。結果顯示:內鏡診斷炎癥性腸病和直腸癌的AUC分別為0.930,0.953。見圖3、圖4及表2。

3 討論
CA199是一種相對分子量較高的糖蛋白混合物,由正常人胰腺、膽管細胞、胃、結腸、子宮內膜及唾液腺上皮合成,在血清中以黏蛋白的形式存在,由肝臟代謝,在對照組織中低表達[9]。研究[10-11]表明,CA199在胃癌、直腸癌等多種消化道腫瘤中均明顯升高,被廣泛應用于臨床。CA125是由腫瘤細胞分泌的一種糖蛋白,在間皮細胞中較多,可被卵巢癌相關抗體識別,早期用于卵巢癌的鑒別[12],后來發現其在直腸癌等其他癌癥中也有表達[13]。CEA是一種存在于結腸癌、正常胚胎腸道、胰腺和肝內的一種蛋白多糖復合物,可廣泛存在于內胚葉起源的消化系統癌癥,也存在于正常胚胎的消化管組織中,在正常人血清中也可有微量存在,其在多種腫瘤中表達,如直腸癌[14]、肺癌[15]。近年來,研究[16]發現CA199、CA125、CEA在非腫瘤性疾病中也有異常表達,但關于CA199、CA125、CEA在炎癥性腸病中的表達及其與在直腸癌表達水平的差異的研究尚少。本研究結果顯示,炎癥性腸病組和直腸癌組血清CA199、CA125、CEA水平均高于對照組;炎癥性腸病組CA199、CA125、CEA水平低于直腸癌組。這可能是因為,正常情況下機體合成的CA199、CA125、CEA儲存在細胞內,由于細胞屏障的阻擋,這些物質很少進入血液。而隨著疾病的發展、細胞結構被破環或極性消失,疾病惡性程度越高,其細胞屏障破壞越嚴重,進入血液中的CA199、CA125、CEA越多,而炎癥性腸病的惡性程度低于直腸癌,是直腸癌的癌前病變[17],所以血清CA199、CA125、CEA水平和疾病診斷閾值在直腸癌中更高,可以用三者區分炎癥性腸病和直腸癌。
隨著醫療技術水平的進步, 炎癥性腸病和直腸癌診斷率不斷提高,但均依賴于綜合臨床表現、內鏡下表現、影像學和病理學結果,排除其他腸道疾病后確立診斷,缺少迅速、簡便且無創的指標用于鑒別診斷。腫瘤標志物檢測無創、簡單、便捷,在腫瘤及相關疾病篩查方面具有很高的價值,但目前研究發現,沒有某一種腫瘤標志物對診斷腫瘤及相關疾病有很高的敏感性和特異性[18]。本研究結果顯示,以病理學檢查為金標準,CA199、CA125、CEA聯合診斷炎癥性腸病和直腸癌的AUC分別為0.930、0.953,大于各指標單獨診斷的AUC。內鏡診斷炎癥性腸病和直腸癌的AUC分別為0.931、0.958,兩種檢測方法診斷炎癥性腸病和直腸癌的AUC均相差不大。這可能是因為CA199、CA125、CEA三種指標聯合檢測可互補,彌補單項檢測對疾病敏感性和特異性的不同,所以診斷價值與內鏡相差不大,在臨床上對于不能耐受內鏡檢查的患者,可以先用CA199、CA125、CEA三種指標聯合檢測進行篩選。
綜上所述, 血清CA199、CA125、CEA表達在炎癥性腸病患者中高于健康人,低于直腸癌患者,聯合檢測CA199、CA125、CEA的診斷價值較高,可作為炎癥性腸病和直腸癌早期篩查的指標。

