小兒重癥心力衰竭急救治療中綜合急救的應用價值分析
陳智鋒 呂 波 禤瑞華 鐘活志
(肇慶市第一人民醫院兒科 肇慶 526020)
小兒重癥心力衰竭是臨床危急重癥,起病急驟、進展迅速、預后較差,是導致嬰幼兒死亡的主要原因之一。本病病因復雜、類別多、病情變化快、臨床治療十分棘手,通常表現為左心排血量急劇減少,機體各器官及組織灌注不足,產生體、肺靜脈瘀血,出現心臟形態及功能異常,神經體液代謝紊亂[1],且急慢性心衰存在不同表現,急性心衰表現為突然發生上述癥狀,而慢性心衰還伴有心室重塑。因此,在病情發病之初采取針對性治療措施對挽救患兒生命、提高臨床療效有重要臨床意義。目前臨床治療本病主要為針對病因治療,在控制癥狀的同時治療原發疾病,力求防止病情惡化,改善預后[2]。本研究進一步分析小兒重癥心力衰竭急救治療中綜合急救的應用價值,現具體匯報如下。
1 資料與方法
1.1 一般資料
將2016年8月~2017年8月在我院急救中心搶救的78例小兒重癥心力衰竭患兒隨機分為兩組。觀察組39例,男22例,女17例,年齡4個月~8歲,平均年齡(4.1±3.6)歲,起病時間1~6h;對照組39例,男21例,女18例,年齡6個月~9歲,平均年齡(4.5±3.8)歲,起病時間1~8h。所有患兒均符合小兒重癥心力衰竭診斷標準,經心電圖、心超、心肌酶譜等檢查結合癥狀、體征確診,紐約標準心功能分級在Ⅳ級或Ross標準在10~12分之間;原發疾病中,重癥肺炎34例、先天性心臟病17例、病毒性心肌炎8例、其他心臟疾病19例。比較兩組患兒的年齡、性別、心功能分級、發病時間等無明顯差異,具有可比性。
1.2 方法
對照組患兒入院后緊急完善各項檢查,給予心電監護,進行吸氧、強心、利尿、擴張血管、鎮靜、糾正代謝紊亂等治療,使用洋地黃類藥物、β受體阻滯劑、ACEI類、呋噻米等。在此基礎上觀察組采用綜合急救治療,急性心衰給予酚妥拉明0.07~0.1mg/(kg·min)降低肺小動脈壓;全心衰給予硝普鈉,起始劑量0.5μg/(kg·min),每隔5min監測1次血壓,逐步加量,每次增加0.5μg/(kg·min);對于失代償性重癥心衰洋地黃治療無效者,應用磷敬二酯酶抑制劑米力農,首劑為25μg/(kg·min),之后0.25~0.5μg/(kg·min)持續靜脈滴注[3];內西利他靜脈緩推2mg/kg,持續1min以上,再靜脈滴注0.005~0.03mg/(kg·min);果糖二磷酸鈉0.7~1.6ml/kg,1次/d,重癥可重復使用3~4次;若急性心衰伴肺水腫,可取半坐位或坐位,用魯米那鎮靜,吸氧,嚴重者給予呼吸機正壓通氣,使用利尿劑、腎上腺皮質激素、血管擴張劑等[4]。
1.3 療效判定標準
根據ROSE標準判定療效。顯效:治療后癥狀及體征基本控制,心率恢復正常,各項指標均明顯改善,ROSE評分在0~2分;有效:治療后癥狀及體征有所好轉,心率及各項檢查指標有所好轉,ROSE評分在3~9分;無效:治療后癥狀及體征無明顯改善,各項指標無好轉,ROSE評分在10~12分[5]。
1.4 觀察指標
治療后復查心超,評價心功能各指標改善情況,包括左室射血分數(LVEF)、左室收縮末徑(LVDD)、室瓣E、A峰比值(E/A)、左室短軸縮短率(LVSF);記錄心率好轉時間、CK-MB降至正常的時間、血氧飽和度改善時間,評價癥狀緩解速度。
1.5 統計學分析
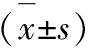
2 結果
2.1 兩組患兒臨床療效比較
觀察組急救有效率為92.31%,明顯高于對照組的74.36%,差異有統計學意義(P<0.05),見表1。
表1 兩組患兒臨床療效比較(n%)

組別例數顯效有效無效有效率觀察組392016392.31?對照組3914151074.36
注:*與對照組相比,P<0.05。
2.2 兩組患兒治療后心功能各指標比較
觀察組治療后LVEF、LVDD、E/A、LVSF與對照組相比明顯改善,差異有統計學意義(P<0.05),見表2。
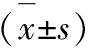

組別例數LVEF(%)LVDD(mm)E/ALVSF(%)觀察組3965.03±5.3126.16±3.861.02±0.2136.74±4.02?對照組3957.24±4.8929.25±4.130.91±0.1830.85±3.69
注:*與對照組相比,P<0.05。
2.3 兩組患兒癥狀改善時間比較
觀察組心率好轉時間、CK-MB降至正常的時間、血氧飽和度改善時間明顯較對照組縮短,差異有統計學意義(P<0.05),見表3。


組別例數心率好轉時間CK-MB降至正常的時間血氧飽和度改善時間觀察組391.64±0.482.17±0.541.39±0.22?對照組392.39±0.723.76±0.622.41±0.25
注:*與對照組相比,P<0.05。
3 討論
小兒重癥心力衰竭病情復雜,發病時可出現心功能減退、心率加快、呼吸困難、肺循環瘀血和肝脾腫大,嚴重威脅患兒的生命。按受累部位可分為左心衰、右心衰、全心衰,按起病緩急可分為急性心衰和慢性心衰,按心臟舒張或收縮功能損傷可分為舒張功能衰竭和收縮功能衰竭。因此,臨床治療需分清心衰受累部位、起病速度、功能損傷類型等,進行綜合治療,并明確病因,祛除誘發因素影響,以發揮急救療效[6]。
本病治療的關鍵在于抓緊時間搶救患兒的心功能,維持循環穩定,改善心臟泵血功能,增加組織器官血流灌注。傳統治療以強心、利尿、擴血管等基礎藥物治療為主,多以洋地黃類藥物強心治療,用于增強心肌收縮力和減輕心室舒張末期壓力,但其療效與中毒劑量接近,易發生中毒[7],臨床使用需慎重,且部分患兒經治療后心功能改善不明顯,需進一步優化治療方案,采取更強效的藥物治療。綜合急救在基礎治療上發展而來,具有系統性、全面性的優點,針對患兒發病的病因提出了一整套的處置措施,能有效控制病情,抑制病情進一步惡化,改善預后。酚妥拉明為α受體阻斷劑,可擴張小動脈和小靜脈,促進心臟前后負荷的下降,改善心功能[8]。硝普鈉對于全心衰有良好的治療作用,可直接擴張阻力和容量血管,減輕心臟后負荷力強,降低左室充盈壓,增加心排血量。米力農與其他正性肌力藥物相比,在產生正性肌力作用同時不會增加心肌耗氧量,更有利于心功能恢復,可作為洋地黃類藥物的替代使用[9]。內西利他為基因重組人類腦利鈉肽,可提高心室內腦鈉肽的水平,迅速降低室壁張力,產生利尿、利鈉作用,改善心衰。果糖二磷酸鈉為心肌能量代謝賦活劑,進入心肌細胞內調節糖代謝,促進無氧糖酵解,增加磷酸肌酸和ATP含量,改善心肌能量代謝,促進鉀離子內流,恢復細胞極化狀態。因此,經上述藥物綜合治療后,能有效改善心臟功能,增加心肌泵血能力,減輕心肌負荷,抑制心室重構,促進心功能的恢復[10]。
本研究結果顯示,觀察組急救有效率為92.31%,明顯高于對照組的74.36%,差異有統計學意義(P<0.05);觀察組治療后LVEF、LVDD、E/A、LVSF與對照組相比明顯改善,差異有統計學意義(P<0.05);觀察組心率好轉時間、CK-MB降至正常的時間、血氧飽和度改善時間明顯較對照組縮短,差異有統計學意義(P<0.05),充分證明小兒重癥心力衰竭急救治療中綜合急救的應用效果確切,能切實改善心功能,快速緩解病情,值得在臨床推廣使用。