克羅氯米芬與來曲唑治療多囊卵巢不孕癥患者的應用效果評價
王 莉
(南陽醫學高等專科學校第二附屬醫院 南陽 473000)
多囊卵巢不孕癥臨床較為常見,具體指患者出現多囊卵巢綜合征,并繼發引起不孕癥,是一種內分泌失調性疾病,患者出現長期少排卵甚至不排卵情況,是育齡期女性不孕的主要原因之一[1]。針對多囊卵巢不孕癥患者,臨床多采取藥物治療方式,其中以來曲唑、克羅氯米芬應用較為廣泛,但是二者臨床治療效果存在差異,需結合臨床治療實際情況和需求予以深入探究,為臨床治療藥物選擇提供有效的借鑒經驗[2]。鑒于上述研究背景,本文選定自2016年1月~2018年7月本院收治的多囊卵巢不孕癥患者54例研究,旨在于為多囊卵巢不孕癥患者提供一種優質、有效的治療方法,做出如下報道。
1 資料與方法
1.1 一般資料
選定本院收治的多囊卵巢不孕癥患者54例,研究時段自2016年1月~2018年7月,分組原則以入院順序奇偶性為主,分對照組(例數=27)、試驗組(例數=27)。對照組年齡23~38歲,平均(30.13±3.21)歲,病程1~9年,平均(5.23±1.21)年;觀察組年齡22~38歲,平均(30.41±3.28)歲,病程1~8年,平均(4.83±1.19)年。兩組患者一般資料組間不具統計學差異(P>0.05),可比較。
納入標準:符合無排卵或稀發排卵、卵泡超過10個和高雄激素血癥和卵巢直徑2~9mm 3項中2項患者;無避孕措施夫妻2年未孕患者;入組前未接受過任何促排卵治療患者。
排除標準:子宮內膜功能異常患者;非多囊卵巢病變導致的不孕癥患者;配偶不孕患者;意識障礙或語言障礙患者。
1.2 治療方法
對照組給予克羅氯米芬治療,用量為50mg/次,1次/d,于患者月經來潮第5d給藥,口服,持續治療5d;觀察組給予來曲唑治療,2.5mg/次,1次/d,于月經來潮第5d給藥,持續治療5d。同時兩組患者均進行監測與指導性生活工作,于月經來潮第11d開始監測卵泡個數和卵泡大小情況,當患者卵泡直徑超過18mm后,給予患者人絨毛膜促性腺激素,用量為1萬U,待注射12~36h后指導患者性生活,隨后監測卵泡破裂情況。
1.3 觀察指標
促排卵成功率和妊娠率比較,宮頸黏液評分、子宮內膜厚度比較,其中宮頸黏液評分總分為15分,分值越低說明宮頸黏液分泌功能越差。
1.4 統計學處理
2 結果
2.1 促排卵成功率、妊娠率
試驗組促排卵成功率(81.48%)、妊娠率(59.26%)均顯著較對照組(55.56%)、(29.63%)高,具統計學差異(P<0.05),見表1。
表1 促排卵成功率、妊娠率比較[n(%)]

組別例數促排卵成功率妊娠率觀察組2722(81.48)16(59.26)對照組2715(55.56)8(29.63)χ2-4.2074.800P-0.0400.028
2.2 宮頸黏液評分、子宮內膜厚度
試驗組宮頸黏液評分顯著高于對照組,子宮粘膜厚度顯著大于對照組,具統計學差異(P<0.05),見表2。
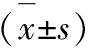

組別例數宮頸黏液評分(分)子宮內膜厚度(mm)觀察組2713.75±1.439.07±1.18對照組279.78±1.246.34±1.22t-10.8998.358P-0.0000.000
3 討論
目前我國不孕癥發生率呈上升趨勢,且大部分患者由排卵障礙所致,其中多囊卵巢不孕癥較為常見,屬內分泌疾病范疇,臨床表現較多,患者長期無排卵,并伴有內分泌紊亂、雄性激素分泌過多和胰島素抵抗等情況,具體發病機制尚未完全明確,需做進一步探究。而在治療方面,為了保護患者子宮生理功能,臨床多采取藥物治療方式,其中克羅氯米芬和來曲唑應用較為廣泛,二者具體療效有待于進一步探究,以此為治療藥物合理選擇提供有效依據[3]。
本次研究結果顯示:試驗組促排卵成功率(81.48%)、妊娠率(59.26%)均顯著較對照組(55.56%)、(29.63%)高,試驗組宮頸黏液評分顯著高于對照組,子宮粘膜厚度顯著大于對照組,具有統計學差異(P<0.05)。具體原因分析如下:克羅氯米芬、來曲唑均為常見的誘導排卵藥物,其中前者可對芳香化酶進行抑制,進而對大腦、卵巢雄性激素向雌性激素轉化進行阻斷,但是藥物雌激素作用比較弱,導致雌激素在下丘腦消耗較多,使其受體明顯減少,同時此藥物半衰期較長,通常會持續14d左右,當卵泡開始發育時,藥物會促使FSH升高,影響優勢卵泡的選擇,甚至誘發未破裂卵泡綜合征,治療效果有限;來曲唑為第三代芳香化酶抑制藥物,芳香化酶抑制效果理想,可促使雄激素向雌激素轉化,并使得下丘腦-垂體軸出現負反饋,使得垂體促性腺激素分泌,促進卵泡發育,但是對于伴有高雄激素血癥患者而言,此藥物適應性較低,會影響機體分泌環境,因此在使用時需謹慎[4]。
綜上,在多囊卵巢不孕癥治療中,來曲唑可促進患者排卵,提高妊娠率,與克羅氯米芬相比療效更為理想,值得借鑒。