PDCA在提高門診結腸鏡檢查者腸道準備清潔合格率中的應用
馬薇薇 郭雪芳 盧燕迪 楊磊磊


[摘要] 目的 評價PDCA循環(huán)模式在門診結腸鏡檢查者腸道準備中的應用效果。 方法 將2018年3月1月~4月30日的結腸鏡檢查者設為對照組,實施常規(guī)腸道準備,隨后將2018年5月1日~6月30日的結腸鏡檢查者設為觀察組,采用PDCA模式進行干預,比較兩組結腸鏡檢查者腸道準備耐受度、腸道清潔度和腸道準備過程中不良反應發(fā)生率。 結果 觀察組結腸鏡檢查者耐受度(Ⅰ級92例,Ⅱ級139例,Ⅲ級7例)好于對照組結腸鏡檢查者耐受度(Ⅰ級71例,Ⅱ級129例,Ⅲ級21例),差異有統(tǒng)計學意義(P=0.027);觀察組總的不良反應發(fā)生率(10.5%)低于對照組(19.0%),差異有統(tǒng)計學意義(P=0.010);觀察組結腸鏡檢查者腸道清潔度合格率(96.6%)高于對照組(88.2%),差異有統(tǒng)計學意義(P=0.001)。 結論 應用PDCA循環(huán)模式對門診結腸鏡檢查者腸道清潔干預,可以提高結腸鏡檢查者腸道準備耐受度,降低不良反應發(fā)生率,并能有效提高腸道準備清潔度合格率。
[關鍵詞] PDCA;結腸鏡檢查;門診;腸道準備;腸道清潔率
[中圖分類號] R473.5? ? ? ? ? [文獻標識碼] B? ? ? ? ? [文章編號] 1673-9701(2019)36-0130-04
Application of PDCA in improving the cleansing pass rate of intestinal preparation for patients undergoing outpatient colonoscopy
MA Weiwei1? ?GUO Xuefang1? ?LU Yandi1? ?YANG Leilei2
1.Endoscopic Center, Taizhou Hospital in Zhejiang Province, Linhai? ?317000, China; 2.Department of Gastrointestinal Surgery, Taizhou Hospital in Zhejiang Province, Linhai? ?317000, China
[Abstract] Objective To evaluate the application effect of PDCA circulation mode on intestinal preparation in outpatient colonoscopy subjects. Methods Colonoscopy subjects from March 1st to April 30th, 2018 were used as the control group and implemented routine bowel preparation. And colonoscopy subjects from May 1st, to June 30th, 2018 were enrolled in the observation group and were intervened with PDCA mode. The intestinal preparation tolerance, intestinal cleanliness, and incidence of adverse reactions during intestinal preparation between the two groups of colonoscopy subjects were compared. Results The tolerance of colonoscopy subjects in the observation group (92 cases of grade Ⅰ, 139 cases of grade Ⅱ, and 7 cases of grade Ⅲ) was better than that of colonoscopy subjects in the control group (71 cases of grade Ⅰ, 129 cases of grade Ⅱ, 21 cases of Grade Ⅲ), and the difference was statistically significant(P=0.027). The incidence of total adverse reactions in the observation group (10.5%) was lower than that in the control group (19.0%), and the difference was statistically significant (P=0.010). The intestinal cleanliness pass rate of the observation group (96.6%) was higher in the observation group than that in the control group (88.2%), and the difference was statistically significant (P=0.001). Conclusion The application of PDCA circulation mode in the intestinal cleansing intervention of colonoscopy patients can improve the intestinal preparation tolerance of colonoscopy subjects, reduce the incidence of adverse reactions, and effectively improve the pass rate of intestinal preparation cleanliness.
[Key words] PDCA; Colonoscopy; Clinic; Intestinal preparation; Intestinal cleansing rate
結腸鏡是發(fā)現(xiàn)早期結腸癌及癌前病變首選的檢查方法,而良好的腸道準備是發(fā)現(xiàn)結腸病變的前提條件[1]。目前常用腸道準備藥物如硫酸鎂、聚乙二醇電解質散等均需要短時間大量飲水,由于患者個體差異,并且門診結腸鏡檢查者在家庭自己腸道準備,缺少醫(yī)護人員指導,往往無法按要求完成腸道準備,從而影響腸道準備清潔率[2-5]。PDCA也稱為質量管理工作循環(huán)理論,包括計劃(Plan)、實施(Do)、檢查(Check)、處理(Action)。近年有研究表明PDCA質量管理工具能提高醫(yī)療質量[6-11]。因此,我科將PDCA循環(huán)模式應用于門診結腸鏡檢查者腸道準備工作中,有效提高了結腸鏡腸道準備清潔率,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
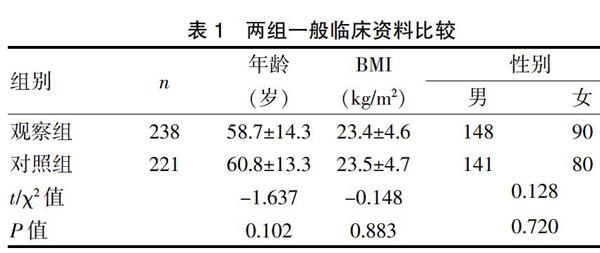
本研究經(jīng)臺州醫(yī)院倫理委員會批準備案,選取2018年3~6月期間在本院內鏡中心行結腸鏡檢查且愿意參加本研究的門診患者為研究對象。納入標準:(1)年齡18~60歲;(2)無血便、腸道感染、腸梗阻或不全腸梗阻等臨床表現(xiàn);(3)無合并糖尿病、慢性支氣管炎、肝炎等慢性病史;(4)無合并有心、腦、腎、肺等重要臟器疾病史;(5)無腹部手術史;(6)既往未接受過結腸鏡檢查。本項目將2018年3月1月~4月30日的結腸鏡檢查者設為對照組,隨后將2018年5月1日~6月30日的結腸鏡檢查者設為觀察組,采用PDCA模式進行管理。最終納入研究的觀察組238例,對照組221例,兩組患者的性別、年齡和體重指數(shù)等差異無統(tǒng)計學意義(P>0.05)。見表1。
表1? ?兩組一般臨床資料比較
1.2 方法
所有結腸鏡檢查者腸道準備為復方聚乙二醇電解質(polyethylene glycolelectrolyte solution,PEG)兌水配制而成。每袋PEG加涼開水配制成1 L溶液,服用總量為3 L。對照組采用常規(guī)宣教方法進行腸道準備宣教:檢查前一天無渣飲食,檢查前一天晚流質飲食。如果上午安排檢查結腸檢查,檢查前晚7時開始服用PEG,2 h內服完3 L;如安排在下午,檢查當天凌晨6~8時服用PEG 3 L。檢查前1 h服用二甲硅油乳劑(20 mg/mL,6 mL/瓶)1瓶。觀察組在此基礎上采用PDCA管理工具進行干預,具體措施如下。
1.2.1 計劃(Plan)? 分析門診腸鏡檢查者腸道準備過程中存在的問題及原因。組建結腸鏡腸道準備質量改進小組(護士長,2名內鏡中心護士和2名腸鏡檢查醫(yī)生)。質量改進小組先對2018年3月1日~4月30日期間在本院內鏡中心行結腸鏡檢查門診患者腸道準備過程中存在的主要問題及原因:(1)未對患者便秘、短時間大量飲水依從性和身體一般情況進行評估;(2)腸鏡檢查登記室護士多為低年資護士,由于工作經(jīng)驗不足,對患者如何進行規(guī)范腸道準備起不到很好指導作用;(3)腸道準備宣教資料過于簡單,如對飲食要求、如何規(guī)范服用腸道準備液不夠具體;(4)門診患者家庭進行腸道準備,無腸道清潔度綜合判斷表,因此腸鏡檢查無法判斷腸道準備清潔度;(5)整個腸道準備過程管理不規(guī)范:內鏡中心未及時定期對腸道準備不合格的腸鏡檢查進行數(shù)據(jù)收集及原因分析。
制定門診腸鏡檢查者腸道準備改進計劃。按照上述存在的問題,結腸鏡腸道準備質量改進小組討論后制定干預措施:(1)完善門診結腸鏡腸道準備流程,為結腸鏡檢查者制定圖文并茂的宣教資料及腸道清潔綜合判斷表;(2)對腸鏡檢查登記室護士進行腸道準備知識專項培訓;(3)加強腸道準備過程管理,對腸道準備不合格者的數(shù)據(jù)專人收集,并制定和落實腸道準備質控制度和考核措施。
1.2.2 執(zhí)行(Do)? (1)評估。對每一位結腸鏡檢查者在結腸鏡檢查前進行評估,評估指標有:患者年齡、學歷、近期飲食習慣、大便性狀等。對于近期有便秘病史,檢查前2~3 d建議低渣半流質飲食,并增加腸道緩瀉劑藥物處理,使大便性狀達到糊狀或軟便時再進行腸道準備。(2)培訓。對內鏡中心全體護士進行培訓腸道準備等專科知識。主要內容:腸道準備流程及宣教資料、各種腸道準備藥物的服用方法及不良反應、腸道準備過程中的注意事項、腸道清潔綜合判斷表和結腸鏡下腸道清潔度的判斷標準等。(3)宣教。查找文獻資料后,將腸道準備整個流程制定圖文并圖文并茂宣教資料,貼在內鏡中心腸鏡預約登記臺。同時,腸鏡登記室護士對每位結腸鏡檢查者,進行一對一個性化進行宣教。(4)完善腸鏡檢查工作流程。改進腸鏡檢查工作流程,從門診醫(yī)生下達腸鏡醫(yī)囑開始至腸鏡檢查準備結束,安排內鏡中心護士詢問腸鏡檢查者結腸鏡檢查前1日飲食、排便情況、腸道清洗液服用情況及不適反應、服用過程大便動態(tài)變化情況。
1.2.3 檢查(Check)? 腸鏡腸道準備質量改進小組重點檢查:(1)內鏡中心護士腸道準備相關知識掌握情況;(2)腸道準備宣教落實情況;(3)腸鏡檢查者及其家屬腸道相關知識知曉情況;(4)內鏡中心護士腸道準備清潔度評估正確性;(5)患者服用腸道清洗液依從性及排便是否符合要求。
1.2.4 處理(Action)? 腸鏡腸道準備質量改進小組每日針對結腸鏡檢查中存在的問題分析和總結,及時反饋腸道準備不合格原因并整改,對發(fā)生頻次較高的原因追蹤整改情況。
1.3 評價指標
主要評估指標:腸道準備耐受度和腸道清潔度評分。所有患者在腸道準備完成后、結腸鏡檢查前,接受問卷調查,對腸道準備耐受度進行自我評價。腸道準備耐受度分級評價標準[12]:Ⅰ級,結腸鏡檢查者易接受,按時飲完;Ⅱ級,結腸鏡檢查者勉強接受,但能按時飲完;Ⅲ級,結腸鏡檢查者服藥過程困難,且無法按時飲完。同時記錄結腸鏡檢查者腸道準備期間發(fā)生的不良反應,如腹脹、腹痛、惡心、嘔吐等。腸道清潔度由內鏡醫(yī)師在結腸鏡檢查后,根據(jù)檢查時結腸鏡下清潔情況進行評估,具體評估標準參照波士頓腸道準備評分量表進行評分,≤4分表示清潔不合格,>4分表示合格[13]。
1.4 統(tǒng)計學方法
所有數(shù)據(jù)采用采用SPSS 21.0軟件包分析,對于計量資料描述采用(x±s)表示,計數(shù)資料采用%描述;兩組間年齡和體重指數(shù)比較采用t檢驗,性別、是否合并便秘、腸道準備清潔度合格率和腸道準備是否出現(xiàn)不良反應采用χ2檢驗,腸道準備耐受度采用Mann-Whitney U檢驗,以P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 兩組結腸鏡檢查者腸道準備耐受度比較
觀察組結腸鏡檢查者耐受度自我評估:Ⅰ級92例,Ⅱ級139例,Ⅲ級7例;而對照組分別是:Ⅰ級71例,Ⅱ級129例,Ⅲ級21例。兩組間腸道準備耐受差異有統(tǒng)計學意義(Z=-2.207,P=0.027)。見表2。
2.2 兩組腸道準備不良反應比較
觀察組總的不良反應25例(10.5%),包括惡心19例,惡心伴嘔吐4例,惡心伴腹痛2例;對照總的不良反應42例(19.0%),包括惡心27例,惡心伴嘔吐11例,惡心伴腹痛4例。兩組總的不良反應率比較,差異有統(tǒng)計學意義(χ2=6.642,P=0.010)。
2.3 兩組結腸鏡檢查者腸道清潔度合格率比較
觀察組結腸鏡檢查者腸道清潔度評估:合格230例(96.6%),不合格8例(3.4%)。對照組合格195例(88.2%),不合格26例(11.8%)。兩組間腸道準備耐受差異有統(tǒng)計學意義(χ2=11.798,P=0.001)。見表3。
3 討論
合格的腸道準備是結腸鏡醫(yī)師順利進鏡、在清晰視野下觀察腸道黏膜和準確診斷腸道病變的前提條件[14-17]。臨床上往往由于腸道準備清潔度欠佳,導致結腸息肉、結腸早期腫瘤甚至中晚期腫瘤漏診。目前腸道準備都需要在短時間內大量飲用清腸液,由于個人體質等差異,腸道準備過程中可能會導致惡心、嘔吐或腹痛等一些不良反應,并且某些結腸鏡檢查者對清腸藥物味道不能耐受,從而導致不能按要求進行腸道準備,從而影響腸道清潔度[18-20]。我們采用PDCA模式對對照組結腸檢查者無法完成腸道準備原因進行分析,主要原因如下:(1)腸道準備宣教過于簡單,部分結腸鏡檢查者不清楚如何規(guī)范服用清腸液;(2)在飲用清腸液出現(xiàn)輕度不適時無法及時得到醫(yī)護人員指導,部分檢查者出現(xiàn)不適后,剩余的清腸液不再繼續(xù)服用,導致清腸液總量減少,清腸效果打折扣;(3)對未在規(guī)定時間內完成腸道準備患者采用補救措施;(4)多數(shù)結腸鏡檢查者對腸道清潔度進行自我評估,部分檢查者只關注排便次數(shù)。
結合上述主要原因,我們制定了一系列計劃并實施:(1)制作圖文并茂的腸道準備宣教材料;(2)在結腸鏡檢查前一天,對每位結腸鏡檢查者進行電話溝通,指導如何規(guī)范飲用清腸液,并根據(jù)不適癥狀進行干預;(3)指導如何進行腸道清潔評估,對不達標者,進行適當增加清腸液。本研究對照組221例全結腸鏡檢查者在PDCA管理前,結腸鏡檢查者耐受度自我評估結果顯示Ⅰ級71例,Ⅱ級129例,Ⅲ級21例,采用PDCA后分別為Ⅰ級92例,Ⅱ級139例,Ⅲ級7例,兩組差異有統(tǒng)計學意義(P<0.05),表明PDCA腸道準備管理模式可以提高結腸鏡檢查者腸道準備耐受度。
此外,在進行腸道準備飲用清腸液時,觀察組總的不良反應25例(10.5%),對照總的不良反應42例(19.0%),兩組總的不良反應差異有統(tǒng)計學意義(P<0.05)。表明,PDCA腸道準備管理模式可以降低飲用清腸液時不良反應,從而提高結腸鏡檢查者腸道準備的依從性。從最終腸道清潔度評估結果看,觀察組合格230例(96.6%),不合格8例(3.4%),而對照組合格195例(88.2%),不合格26例(11.8%),兩組差異有統(tǒng)計學意義(P<0.05),表明PDCA腸道準備管理模式可以提高結腸鏡檢查者腸道清潔度。
綜上所述,PDCA腸道準備管理模式在于持續(xù)質量改進管理,尤其重點關注結腸鏡檢查者在飲用清腸時與醫(yī)護人員電話溝通這一環(huán)節(jié),針對這一環(huán)節(jié)存在的問題,及時采服有效措施進行干預,充分體現(xiàn)了精細化管理優(yōu)勢,運用此項模式管理,有助于降低結腸鏡檢查者飲用清腸液時不良反應,提高耐受度,從而提高腸道準備清潔度合格率。
[參考文獻]
[1] Sung JJ,Ng SC,Chan FK,et al. An updated Asia pacific consensus recommendations on colorectal cancer screening[J].Gut,2015,64(1):121-132.
[2] 孟小芬,楊屹,張迪,等.復方聚乙二醇電解質散聯(lián)合石蠟油在便秘患者腸道準備中的應用[J].中國內鏡雜志,2018,24(7):37-40.
[3] 李華,孟小芬,張迪,等.大黃貼敷聯(lián)合復方聚乙二醇電解質散口服對便秘患者腸道準備給藥時機的影響[J].中國內鏡雜志,2018,24(9):34-38.
[4] 林勇,王立恒,趙小青,等.三種方案在便秘患者腸鏡檢查前腸道準備療效比較研究[J].山西醫(yī)藥雜志,2019, 48(4):442-444.
[5] 謝嬌,趙燕琴,黃玉鳳.護理干預對老年便秘患者電子結腸鏡檢查腸道準備的影響[J].國際護理學雜志,2018, 37(2):208-210.
[6] 伍啟康,李煒煊,趙偉成,等.應用PDCA降低檢驗科危急值漏報率[J].中國衛(wèi)生質量管理,2018,25(3):15-17.
[7] 呂桂麗.PDCA循環(huán)在門診醫(yī)療質量管理中的應用效果觀察[J].中國衛(wèi)生標準管理,2019,10(6):22-24.
[8] 郝君.PDCA循環(huán)在醫(yī)療機構投訴管理中的運用分析[J].中國衛(wèi)生產(chǎn)業(yè),2018,15(18):81-82.
[9] 李茵.PDCA循環(huán)管理在手術室護理管理中的應用效果[J].中國當代醫(yī)藥,2018,25(24):159-161.
[10] 戴金寬.PDCA循環(huán)在急診手術室護理管理中的應用[J].中國衛(wèi)生標準管理,2018,9(13):195-197.
[11] 羅燕君,何美花,曾映雪.PDCA循環(huán)護理在提高內鏡下腸鏡手術腸道清潔度中的作用[J].臨床醫(yī)學工程,2018,25(4):519-520.
[12] Halphen M,Heresbach D,Gruss HJ,et al. Validation of the harefield cleansing scale:A tool for the evaluation of bowel cleansing quality in both research and clinical practice[J]. Gastrointest Endosc,2013,78(1):121-131.
[13] 中華醫(yī)學會消化內鏡學分會.中國消化內鏡診療相關腸道準備指南(草案)[J].中華消化雜志,2013,33(9):593-595.
[14] 王燕娜.電話隨訪對門診結腸鏡診療患者腸道準備質量的影響[J].中國醫(yī)藥管理雜志,2017,25(3):111-113.
[15] 高燕,張厚德,林木賢,等.Boston腸道準備量表應用的信度評估[J].中華消化內鏡雜志,2012,29(2):78-80.
[16] 賈燕,徐燦霞,王芬,等.結腸鏡檢查及治療前腸道準備用藥探討[J].中國內鏡雜志,2010,16(3):303-305,308.
[17] 肖定華,沈守榮,賈燕,等.結腸鏡檢查腸道準備改良方法探討[J].中國內鏡雜志,2007,13(2):190-192.
[18] 蔡文智,智發(fā)朝,李鳳伶,等.腸鏡檢查腸道準備無效率的影響因素[J].世界華人消化雜志,2005,13(14):1785-1787.
[19] 王瑜,曹倩.炎癥性腸病患者改良腸道準備方式探討[J].中華炎性腸病雜志(中英文),2018,2(2):98-101.
[20] 盧樂,孟小芬,屈平敏,等.改良腸道準備法在便秘患者腸鏡檢查中的應用[J].中國內鏡雜志,2017,23(7):30-34.
(收稿日期:2019-08-12)

