ICSI周期顯微鏡下睪丸切開取精術治療非梗阻性無精子癥的臨床研究
孫建華,周梁,季興哲,張洲,師娟子,邢俊平
(1. 西北婦女兒童醫院生殖中心,西安 710003;2. 西安交通大學第一附屬醫院泌尿外科,西安 710061)
非梗阻性無精子癥(nonobstructive azoospermia,NOA)是男性不育中最嚴重的一種疾病,無論是何種原因所致的NOA,共同的特點是睪丸生精功能衰竭,精子發生障礙[1]。近年來隨著ICSI輔助生殖技術的日臻成熟,以及顯微鏡下睪丸切開取精術(microdissection testicular sperm extraction,microTESE)的日漸普及,使得非梗阻性無精子癥患者有了越來越好的預后。ICSI技術的出現使得一個卵母細胞只需要一個精子成為現實,同時NOA中存在局灶性生精的理論基礎,讓microTESE獲取睪丸精子成為可能。目前,microTESE結合ICSI已經成為治療NOA的金標準。在本研究中,我們評估分析了ICSI周期microTESE治療非梗阻性無精子患者的精子獲得率(sperm retrieval rates,SRR),以及使用所獲得睪丸精子ICSI的臨床結局以及出生的新生兒的各種指標。
資料與方法
一、研究對象
我們回顧性分析了2015年1月至2017年6月期間在西北婦女兒童醫院生殖中心就診、采用microTESE的281例NOA患者的臨床資料,同時選取采用睪丸穿刺獲取精子的95例梗阻性無精子癥(obstructive azoospermia,OA)患者做為對照組。納入標準:(1)選擇每個使用新鮮精子用于ICSI的第一個治療周期的患者;(2)同一體外受精(IVF)實驗室人員行ICSI助孕;(3)無精子癥診斷標準為至少3次精液離心后未檢見精子;(4)所有入組患者均進行一般資料評估:病史、體格檢查、血清激素(FSH、LH、總T)和基因檢測(染色體核型和Y染色體的微缺失);(5)所有病例均未進行常規藥物治療。排除標準:(1)女方影響生育的因素;(2)女方年齡>35歲。
二、研究方法
1.ICSI-ET方案:女方均采用常規促性腺激素釋放激素激動劑(GnRH-a)長方案促排卵。根據患者年齡、基礎FSH水平、基礎竇卵泡數(AFC)決定促性腺激素起始劑量,當有3個以上主導卵泡直徑≥17 mm時,當晚注射HCG 5 000~10 000 U,36 h后在B超引導下經陰道穿刺取卵,取卵后1~2 h脫顆粒,脫顆粒后1 h行ICSI。培養3 d后根據胚胎評分標準選擇1~2個胚胎移植或有4個以上優質胚胎者行囊胚培養到D5移植,剩余胚胎冷凍保存。于取卵日當天開始黃體酮60 mg/d肌注,移植后14 d測尿HCG陽性及血清HCG≥50 U/L者繼續黃體支持,至移植后5周,B超見到孕囊為臨床妊娠。
2.觀察時間和指標:D1早上觀察原核情況,D3觀察卵裂情況,根據胚胎特征對D3胚胎進行分級。優質胚胎標準:1級和2級胚胎。
3.精子獲取:于女方取卵日前一天或者當天,NOA組男方行ICSI周期microTESE,按照Dabaja等[2]所描述的標準方法實施。OA組患者女方取卵當日行經皮睪丸精子抽吸術(testicular sperm aspiration,TESA)。所有患者在實施手術前,手淫留取精液標本離心檢測證實無精子。如果一側睪丸術中未檢到精子,給另一側睪丸實施手術。所取得的睪丸組織碎片立即送IVF實驗室檢查。若檢見精子,將盛有精子的培養皿放入37℃溫箱孵化培養,待女方取卵后行ICSI治療,ICSI治療后如有剩余精子或是卵子則進行冷凍保存,以備再次助孕治療使用;若未檢見精子,或是精子不符合ICSI標準,根據患者夫妻雙方意愿選擇供精體外授精-胚胎移植(in vitro fertilization and embryo transfer with donor semen,IVF-D)治療,或是冷凍保存卵子。
4.臨床妊娠診斷標準:胚胎移植后28~30 d行B超檢查見孕囊及心管搏動為臨床妊娠。
5.觀察指標:對兩組的精子獲得率(獲得精子的例數/手術例數)、2PN受精率(2PN受精卵數/ICSI卵子數)、優胚率(優胚數/卵裂數)、臨床妊娠率(臨床妊娠周期數/移植周期數)、活產率(活產嬰兒數/臨床妊娠數)、流產率(流產數/臨床妊娠數)、新生兒出生結局(單胎率、雙胎率、新生兒孕周、新生兒體重、男性性別比例)進行比較。
三、統計學分析
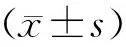
結 果
一、一般資料比較
統計結果顯示,281例NOA患者和95例OA患者的年齡相比較差異無統計學意義(P>0.05);而組間激素水平(FSH、LH、T)及獲精率(SRR)相比有顯著性差異(P<0.05)(表1)。成功使用獲取精子ICSI周期的NOA組和OA組在女方年齡、基礎FSH值、不育年限、獲卵數、MⅡ卵數及平均移植胚胎數方面相比較,均無統計學差異(P>0.05)(表2)。
二、兩組患者的ICSI臨床結局
NOA組患者中睪丸獲得精子共118例,其中19例精子質量較差未行ICSI治療,NOA組獲取精子成功行ICSI的99周期;OA組95例獲取精子均成功行ICSI周期,即95周期。兩組間2PN受精率及優胚率差異均無統計學意義(P>0.05);NOA組第一周期新鮮移植68例,OA組62例,兩組間臨床妊娠率及活產率均無統計學差異(P>0.05)(表3)。
三、NOA和OA兩組的新生兒相關參數
統計結果顯示,在新生兒相關參數比較上,兩組的出生新生兒胎數、孕齡、出生體重及男性性別比例的差異均無統計學意義(P>0.05)(表4)。

表1 兩組男方一般資料比較[(-±s),%]
注:與OA組比較,*P<0.05

表2 成功使用獲取精子ICSI周期的兩組女方一般資料比較(-±s)

表3 兩組臨床結局(%)

表4 兩組新生兒結局比較[(-±s),%]
討 論
無精子癥是一種描述射精的術語,它只能說明精液中缺乏精子而不能說明沒有精子的原因[3]。在臨床上,常以NOA或OA的方式對無精子癥患者進行分類。患有NOA的男性的睪丸功能失調,包括遺傳和先天性異常、后天性感染性疾病、生殖腺毒素暴露、創傷、內分泌失調和特發性病因[4]。除了由于腦垂體促性腺激素缺乏的極少數低促性腺激素性性腺功能減退癥的患者可以通過適當的治療恢復睪丸生精功能,絕大多數NOA患者都有不可挽回的睪丸功能衰竭。由于絕大多數NOA患者沒有合適的治療方案,一種選擇是嘗試睪丸內獲取精子,并為ICSI尋找可用的睪丸精子[5]。這種方法的基本原理依賴于在NOA患者中,有60%的罕見灶狀精子的生成[6]。
對于NOA患者在microTESE前推薦的治療方法是睪丸切開取精術(testicular sperm extraction,TESE),但是它的成功率波動于25%~60%之間[7]。由于正常精子發生的位置是不可預測的,常常需要多點取精,出現并發癥的幾率大,因此有學者建議在這種情況下使用microTESE作為一種更好的方法[8-9]。microTESE能夠鑒別出可能有精子的粗大飽滿的曲精細管,微小組織的提取和保存,是microTESE的重要特征,從而降低了睪丸斷流的缺血風險,很好地保護睪丸的功能[10]。在既往文獻報道中,microTESE比TESE和經皮睪丸抽吸術有更好獲精率和更少的術后并發癥[9]。因此,microTESE是我們在NOA中首選的精子獲取方法。由于microTESE是一種侵入性的手術,我們使用了嚴格的標準來將患者歸類為NOA。我們的方法包括精液分析結果、病史和體格檢查、內分泌概況和基因測試。此外,我們通過術后組織學評估證實了診斷。這些參數的結合可以非常準確地診斷NOA[11]。在本研究中,SRR為41.99%,與文獻報道的相似[12-13]。
如果男方在ICSI周期前安排手術,所獲取精子需要冷凍保存,ICSI周期時解凍復蘇。由于NOA患者睪丸中獲取的精子數量極少,且精子細胞膜尚未完全成熟,精子核的穩定性也較差,冷凍保存復蘇后的活率和回收率會明顯降低[14],因此我們選擇ICSI周期女方取卵前一天或者當天進行手術。有研究表明NOA患者通過手術獲取并凍融的精子的生殖潛能顯著低于新鮮精子[15]。Meta分析結果表明,采用新鮮精子與凍融睪丸精子,ICSI受精率仍相似,但新鮮精子的著床率(約73%)顯著高于凍融睪丸精子[16]。而本研究中ICSI周期顯微鏡下睪丸切開取精術獲得精子后,無需冷凍保存,經孵化培養后,更有利于檢見成熟的精子行ICSI治療。
與NOA不同的是,OA是在生殖道中包括輸精管、附睪或射精管的某一個部位發生機械阻塞,但具有正常的精子發生[17]。OA的治療方案包括顯微外科重建和獲取精子行ICSI[18]。在OA的SRR是100%,并且不受精子收集方法和阻塞原因的影響[19-20]。在本研究中,經皮睪丸穿刺的SRR也為100%,同文獻報道結果一致。
因為NOA精子發生異常同時存在缺陷,大多數學者認為即使獲取睪丸精子行ICSI,其預后不理想[5,21]。生精功能嚴重受損患者的睪丸精子的生育潛能似乎降低了,并且更可能攜帶與遺傳物質相關的缺陷,最終影響雄性配子激活卵子,以及受精卵和存活胚胎形成和發育的能力[15]。目前的有限數據表明,取精技術本身并不影響ICSI成功率[15]。
ICSI被廣泛應用于嚴重男性不育患者,但國內外只有少數研究通過區分無精子癥的類型評估ICSI結局,并對比兩種不同類型無精子癥的出生后代的健康問題[22-23]。有研究表明,NOA患者通過microTESE取到睪丸精子行ICSI的臨床妊娠率,顯著低于通過睪丸獲取精子的OA患者[24]。然而在本研究中,我們的研究結果發現NOA組和OA組間臨床妊娠率差異沒有統計學意義,兩組之間的女方一般資料情況差異沒有統計學意義,可能同我們的樣本量較少有關。但結果提示,NOA和OA組的臨床妊娠率可能同精子發生的缺陷無關。
到目前為止,只有較少的研究比較了NOA和OA使用睪丸精子ICSI出生新生兒的基本參數[22-23],以往研究結果表明出生新生兒的胎齡、體重、性別比例均無顯著性差異,我們本次研究結果顯示,96個新生兒中,NOA組和OA組在孕齡、出生體重、性別構成比差異沒有統計學意義,與以往結果相似。目前收集到的懷孕和產后ICSI數據表明使用睪丸精子是安全的,但有限的樣本數量分析,限制了研究結果的可靠性,需要進一步持續的監控。此外,對后期兒童的身體、神經和發育結果的研究仍然缺乏。未來的研究需要我們不僅應該著眼于長期結局追蹤,更應該有多中心合作及大樣本的研究。
綜上所述,本研究表明非梗阻性無精癥引起的不育可以通過睪丸顯微取精術獲取精子,采用獲取的精子ICSI助孕獲得同自己有血緣關系的孩子。一旦實現了活產,在后代新生兒的外形上沒有差異。ICSI周期顯微鏡下睪丸切開取精術治療非梗阻性無精子癥值得臨床推廣。

