急診糖尿病低血糖昏迷的病因分析及護理對策分析
毛露芳
[摘要] 目的 分析急診糖尿病低血糖昏迷的病因及護理對策。方法 選取該院2017年2月—2018年12月該院收治的38例糖尿病合并低血糖昏迷患者作為觀察組;同時選取同期收治的36例糖尿病未合并低血糖昏迷患者作為對照組,分析引起低血糖昏迷的病因,重點總結急救護理對策。結果 Logistic分析結果得出:降糖藥物治療應用史、2型糖尿病、低蛋白血癥、腎功能不全以及營養不良是糖尿病患者發生低血糖昏迷的危險因素,差異有統計學意義(P<0.05)。結論 針對糖尿病低血糖昏迷的不同病因實施相應的急救護理對策,有助于控制患者的病情,改善預后。
[關鍵詞] 糖尿病;低血糖昏迷;病因;護理對策
[中圖分類號] R587? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1672-4062(2019)12(b)-0128-02
近年來,隨著人們的生活不斷提高,飲食結構也因此有了巨大的改變,使得糖尿病的臨床發病率逐年上漲[1]。糖尿病是一種慢性代謝性疾病,目前臨床中對糖尿病尚無根治方案,因此,該疾病需要終生服用藥物進行病情控制,給患者的生活以及工作帶著巨大的影響[2]。低血糖是糖尿病諸多并發癥中的一種,當患者出現低血糖反應時,大部分患者會陷入昏迷狀態,這時患者的腦細胞極易出現不可逆轉的損傷,危及生命[3]。因此,在糖尿病患者出現低血糖時,要及時進行急救護理,并根據病因改善患者的預后。該次研究主要選取2017年2月—2018年12月該院收治的糖尿病患者進行臨床分析,旨在探究急診糖尿病低血糖昏迷的病因,同時提出針對性的急救護理對策,現報道如下。
1? 資料與方法
1.1? 一般資料
選取該院該院收治的38例糖尿病合并低血糖昏迷患者為觀察組,同時選取同期收治的36例糖尿病未合并低血糖昏迷患者為對照組,其中,觀察組男患者20例,女患者18例;年齡34~82歲,平均年齡(63.17±11.09)歲;病程1~18年,平均病程(11.54±3.16)年。對照組男患者21例,女患者15例;年齡35~84歲,平均年齡(63.45±11.38)歲;病程1~19年,平均病程(11.68±3.22)年。經統計學計算兩組患者的性別、年齡以及病程結果比較差異無統計學意義(P>0.05)。具有可比性。納入標準:①兩組患者均符合世界衛生組織中的糖尿病診斷標準;②觀察組患者確診為糖尿病并發低血糖反應,且處于昏迷狀態;③患者及其家屬對該次研究均知情同意并簽署知情同意書;④該次研究已獲得該院倫理委員會的審批同意。排除標準:①伴有嚴重外傷患者;②臨床資料不全患者;③在急診科死亡患者;④對該次研究不配合或中途退出患者。
1.2? 方法
對兩組患者家屬進行詢問調查,了解患者的用藥、飲食、血糖監測以及病情情況。
對觀察組低血糖昏迷患者實施及時的急救措施,具體方法如下:①對出現低血糖昏迷的患者,立即進行血糖檢測,同時采用CT進行輔助檢查,當血糖檢測結果顯示患者的血糖水平低于2.8 mmol/L時,確診患者為低血糖反應昏迷;護理人員按醫囑立即給予患者靜脈注射60 mL 50%葡萄糖,同時靜脈滴注500 mL 10%葡萄糖,在這過程中,加入納洛酮以及醒腦靜等藥物靜脈注射,維持吸氧。②在搶救的過程中,護理人員將患者放置為平臥位,頭部偏向一側,立即給予患者建立靜脈通道以及各項生命體征監測,嚴格遵醫囑進程藥物的重復推注,同時,在病床邊緣設立擋防護,避免患者出現墜床事件。在患者吸氧過程中,護理人員要密切觀察吸氧管道,保持患者吸氧通暢,確保腦部氧供應。在心電監護的過程中,護理人員要密切關注患者的各項生命特征,觀察患者的意識情況并進行記錄,預防不良事件的發生。定時檢測患者的血糖變化情況并進行記錄,對出現異常情況患者要立即上報主治醫生。③待患者清醒后,護理人員囑咐患者多臥床休息,讓患者充分補充水分以及食物,同時,護理人員定時檢測患者的血糖水平,密切關注患者的各項生命體征以及意識,葡萄糖液按醫囑進行滴注,預防患者再次出現昏迷,在患者病情徹底穩定后在停止急救藥物的使用。④在患者意識狀態允許下,護理人員積極與患者進行溝通交流,鼓勵患者,對出現焦慮、悲觀等不良情緒的患者進行心理疏導,使患者對恢復健康充滿信心。同時根據患者的實際情況指導患者合理飲食以及科學運動,并給予患者極易家屬介紹糖尿病并發低血糖昏迷的基本知識,教會患者如何預防低血糖發生,從而減少低血糖的發生情況。
1.3? 統計方法
該次研究收集的所有數據均采用SPSS 20.0統計學軟件進行分析,計數資料以(n)表示,采用χ2檢驗,多因素相關性分析采用logistic回歸模型,P<0.05為差異有統計學意義。
2? 結果
2.1? 低血糖昏迷患者的單因素分析
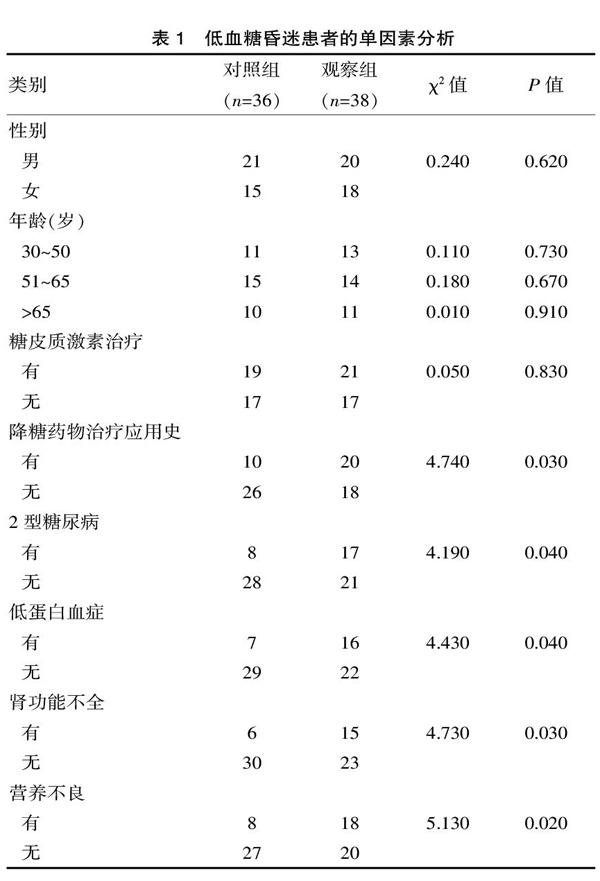
降糖藥物治療應用史、2型糖尿病、低蛋白血癥、腎功能不全以及營養不良是低血糖昏迷發生的危險因素,差異有統計學意義(P<0.05);性別、年齡以及糖皮質激素治療與低血糖昏迷發生無關,差異無統計學意義(P>0.05),見表1。
表1? ?低血糖昏迷患者的單因素分析
2.2? 低血糖昏迷患者的多因素分析
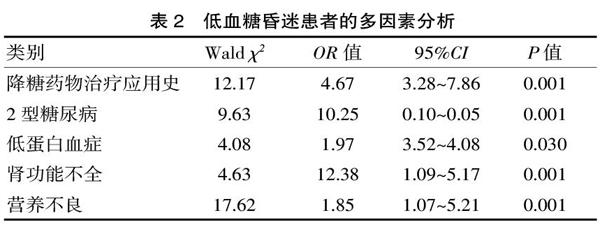
經過非條件logistic回歸分析結果得出,降糖藥物治療應用史、2型糖尿病、低蛋白血癥、腎功能不全以及營養不良是低血糖昏迷發生的危險因素(P<0.05),見表2。
表2? ?低血糖昏迷患者的多因素分析
3? 討論
針對于糖尿病,目前主要通過服用降糖藥物、飲食控制以及科學運動來控制患者的病情,若患者服用降糖藥物無效時,通常進行胰島素注射治療[4-5]。但在糖尿病的治療期間,會有部分患者出現低血糖反應,使患者出現昏迷;若昏迷嚴重者,可會對腦部組造成損傷,危及患者的生命。低血糖昏迷在臨床中的表現形式各不相同,極易造成誤診,延誤最佳搶救時機,對患者的預后造成嚴重的影響。因此,對于糖尿病低血糖昏迷患者,要綜合分析并發低血糖昏迷的病因,并根據病因實施針對性的急救護理對策,確保患者的生命健康安全。
據該次研究表明,降糖藥物治療應用史、2型糖尿病、低蛋白血癥、腎功能不全以及營養不良是低血糖昏迷發生的危險因素(P<0.05)。具體分析如下:在糖尿病的治療中,患者在遵醫囑服用藥物時,不對自身的血糖水平進行及時的監測,使得用藥方案不能及時調整,從而引發低血糖反應。同時肝腎功能受損會影響藥物的治療效果,使血糖水平難以控制,從而導致部分患者加服藥物,這也是造成低血糖昏迷的因素[6]。糖尿病患者通常出現焦慮、不安等不良情緒,為了控制自身的病情,會對生活飲食以及運動要求過于嚴格,部分患者為了有效控制血糖水平而進行空腹運動,甚至有患者會略過早餐,形成不良的飲食習慣,從而出現營養不良,造成患者機體內部的血糖水平過低,增加低血糖昏迷的風險。針對于糖尿病低血糖昏迷患者,在急救中,護理人員遵醫囑給予患者注射葡萄糖液,觀察患者的生命體征,能有效預防不良事件發生;同時給予患者的吸氧,能確保腦部的氧供應,從而減少患者腦部組織的損傷;生命體征監測、血糖水平的監測以及有效的安全防護措施能確保急救的順利進行,對患者的生命健康安全具有重要的意義。
綜上所述,針對于急診糖尿病低血糖昏迷的病因,應積極采用針對性的急救護理措施,以減少患者腦部組織的損傷,確保患者的生命健康安全。
[參考文獻]
[1]? 賈英.糖尿病患者低血糖反應的護理方法[J].中西醫結合心血管病電子雜志,2017, 5(29):157.
[2]? 涂錦坡.糖尿病患者低血糖昏迷的原因分析及急救方法[J].糖尿病新世界,2017,20(22):29-30,33.
[3]? 姜翠鳳,范婷婷,張夢穎,等.急診糖尿病低血糖昏迷的病因分析及護理對策[J].實用臨床醫藥雜志,2017,21(20):32-34.
[4]? 賈丹.糖尿病患者低血糖昏迷的急診護理[J].中國醫藥指南,2016,14(36):8-9.
[5]? 沈宏嬌.糖尿病低血糖昏迷患者的急救與護理對策[J].基層醫學論壇,2016,20(27):3865-3867.
[6]? 曾理.糖尿病低血糖/昏迷原因分析與處理對策[J].中國繼續醫學教育,2017,9(7):104-105.
(收稿日期:2019-09-25)

