下肢康復機器人配合康復訓練在腦卒中偏癱患者中應用觀察
楊慧勇,李赟
(駐馬店市第一人民醫院 康復科,河南 駐馬店 463000)
腦卒中是腦血管疾病中常見的類型,是由各種因素引起腦動脈血管閉塞、狹窄引起的腦部血液循環障礙[1]。該病存活率較低,且在存活的患者中超過70%的患者伴有功能障礙,突出表現為行走功能障礙,而行走是保證人們正常獨立生活的根本條件,進而給患者的生活質量帶來嚴重的危害[2-5]。因此在其恢復期患者行走功能具有重要意義,目前臨床早期給予患者康復訓練,有效的改善了其運動功能及平衡能力,但難以將平衡、邁步、負重步行三要素在訓練過程中有效結合,從而導致步態異常[4]。近年來隨著醫學技術的不斷發展,下肢康復機器人逐漸應用于腦卒中偏癱患者康復訓練中,可顯著提升患者訓練質量,改善其下肢運功能力[5]。但臨床對于相關研究報告較少,故本研究將本院收治的90例腦卒中偏癱患者作為研究對象,進一步探究下肢康復機器人配合康復訓練在腦卒中偏癱患者中應用效果,現報告如下。
1 資料與方法
1.1 一般資料
將2016年1月-2016年10月本院收治的90 例腦卒中偏癱患者納入研究,本研究經本院倫理委員會批準,將所有患者按隨機數字表法分為兩組,對照組45例,其中男26例,女19例;年齡43~76歲,平均(58.62±5.47)歲;病程10~26 d,平均(17.68±5.65)d;偏癱側:左側16例,右側29例;腦卒中類型:腦梗死15 例,腦出血30例。觀察組中男28例,女17例;年齡42~77歲,平均(58.65±5.50)歲;病程10~28 d,平均(17.72±5.70)d;偏癱側:左側18例,右側27例;腦卒中類型:腦梗死17例,腦出血28例。統計比較兩組患者一般資料,差異無統計學意義(P>0.05),具有可比性。
1.2 入選標準
1.2.1 納入標準 ①所有患者均符合中華神經外科學會編制的《各類腦血管疾病診斷要點》[6]中腦卒中診斷標準,并經影像學確診;②首次發病,且發病時間<30 d;③無嚴重的腎臟功能障礙;④ 患者及其家屬知情,簽署知情同意書。
1.2.2 排除標準 ①合并嚴重的精神疾病,有溝通障礙;②生命體征不穩定者;③合并其他關節功能疾病。
1.3 方法
給予對照組患者平衡功能訓練、神經發育療法、關節功能主被動訓練、水療及日常生活能力訓練等常規康復訓練治療,1次/d,1 h/d,共干預6周。觀察組采用下肢康復機器人配合康復訓練:采用XYQ-8型智能下肢康復機器人(陜西凱思特電子科技有限公司提供),使用粘連帶將機器人外臂與患者下肢固定,訓練前根據患者實際情況調整機器人裝置參數,起始重量為自身的60%,引導力為30%及以下,步速為1.6 km/h,隨著患者訓練時間的延長可根據其實際情況增加訓練難度,每次訓練0.5 h,1次/d,共干預6周。
1.4 觀察指標
分別于干預前、干預6周后采用簡化Fugl-Meyer運動功能量表[7]從速度、反射及協調性等17項內容對其下肢運動功能進行評估,滿分為34分,分值越高,表明患者下肢運動功能恢復越好;采用Berg平衡量表[8]從患者閉眼站立、無支撐站立、彎腰抬物及原地轉圈等14項內容對其平衡能力進行評估,滿分為56分,分值越高表明患者平衡能力越好;采用6 min步行試驗,使患者在長50 m的距離間反復行走,記錄其行走距離評估其行走能力;參照功能性步行分級法(functional ambulation category, FAC)[9]共分為5級,共5分,分值越高表明其步行能力越好。參照日常生活能力量表(Activity of Daily Living Scale, ADL)[10]從穿衣、三餐、如廁及行走等項內容對患者的生活能力進行評估,每項滿分為25分,分值越高,表明患者日常生活能力越好。
1.5 統計學方法
采用SPSS 20.0統計學軟件。計量資料以均數 ±標準差(±s)表示,計量資料組間比較采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組下肢運動功能及平衡功能比較
干預后,與對照組相比,觀察組下肢Fugl-Meyer運動評分、Berg平衡評分較高,差異具有統計學意義(P<0.05)。見表1。
表1 干預前、后兩組Fugl-Meyer、Berg評分對比 (±s,分)
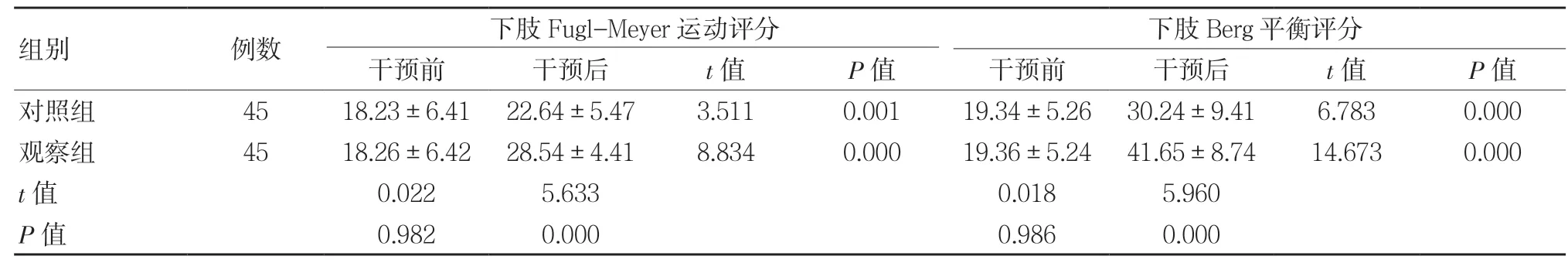
表1 干預前、后兩組Fugl-Meyer、Berg評分對比 (±s,分)
組別 例數 下肢Fugl-Meyer運動評分 下肢Berg平衡評分干預前 干預后 t值 P值 干預前 干預后 t值 P值對照組 45 18.23±6.41 22.64±5.47 3.511 0.001 19.34±5.26 30.24±9.41 6.783 0.000觀察組 45 18.26±6.42 28.54±4.41 8.834 0.000 19.36±5.24 41.65±8.74 14.673 0.000 t值 0.022 5.633 0.018 5.960 P值 0.982 0.000 0.986 0.000
2.2 兩組日常生活能力比較
干預后,兩組患者ADL各維度評分均明顯提高,與對照組相比,觀察組ADL各維度評分較高,差異具有統計學意義(P<0.05)。見表2。
2.3 兩組步行能力比較
干預后,兩組FAC評分、6 min步行距離均明顯提高,與對照組相比,觀察組FAC評分、6 min步行距離較高,差異具有統計學意義(P<0.05)。見表3。
表2 干預前、后兩組ADL評分對比 (±s,分)
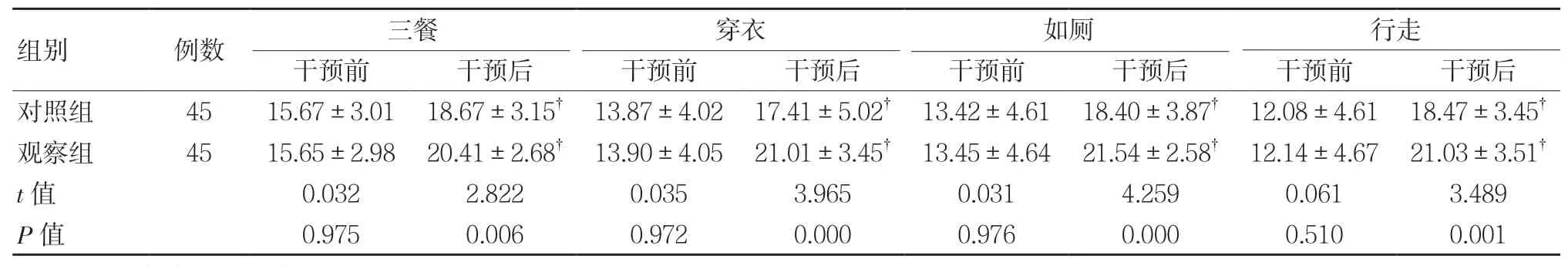
表2 干預前、后兩組ADL評分對比 (±s,分)
注:?與本組干預前相比,P <0.05。
組別 例數 三餐 穿衣 如廁 行走干預前 干預后 干預前 干預后 干預前 干預后 干預前 干預后對照組 45 15.67±3.01 18.67±3.15? 13.87±4.02 17.41±5.02? 13.42±4.61 18.40±3.87? 12.08±4.61 18.47±3.45?觀察組 45 15.65±2.98 20.41±2.68? 13.90±4.05 21.01±3.45? 13.45±4.64 21.54±2.58? 12.14±4.67 21.03±3.51?t值 0.032 2.822 0.035 3.965 0.031 4.259 0.061 3.489 P值 0.975 0.006 0.972 0.000 0.976 0.000 0.510 0.001
表3 干預前、后兩組FAC、6 min步行距離對比 (±s)
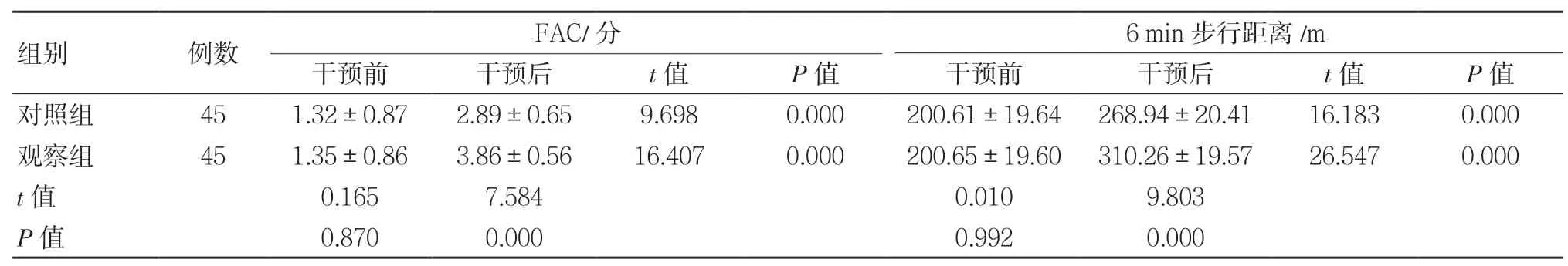
表3 干預前、后兩組FAC、6 min步行距離對比 (±s)
組別 例數 FAC/分 6 min步行距離/m干預前 干預后 t值 P值 干預前 干預后 t值 P值對照組 45 1.32±0.87 2.89±0.65 9.698 0.000 200.61±19.64 268.94±20.41 16.183 0.000觀察組 45 1.35±0.86 3.86±0.56 16.407 0.000 200.65±19.60 310.26±19.57 26.547 0.000 t值 0.165 7.584 0.010 9.803 P值 0.870 0.000 0.992 0.000
3 討論
腦卒中偏癱臨床具有較高的發病率、病死率及致殘率等特點,是臨床常見的運動功能障礙,主要由于發病后其神經反射出現異常,進而引起運動功能障礙,主要表現為主動屈髖、屈膝受限,嚴重影響患者的日常生活能力[11-12]。既往臨床通過人工一對一指導康復訓練,短期內重復行功能鍛煉雖然可以改善患者下肢運動水平能力,但長期人工指導康復鍛煉人力需求量較大,加之近年來腦卒中偏癱發病人數逐漸增加,進而降低臨床治療效果,因此尋求早期有效縮短治療時間的康復方法具有重要意義。
近年來隨著下肢康復機器人的研發逐漸應用于臨床治療中,且臨床療效較為顯著。其作用機制為通過模擬正常人的生理狀態帶動患者進行功能訓練,從而有效地避免異常步態。下肢康復機器人配備虛擬現實設備,系統中包括步態訓練、跑步臺、安全報警及減重裝置系統,在計算機內輸入合理的編碼可最大程度模擬正常人步態,并根據患者實際情況調整訓練難度,持續性功能鍛煉有效地改善患者下肢行走功能[13-14]。同時還可以為患者提供視覺反饋,促進其神經功能組織重塑。腦卒中偏癱患者早期平衡能力較差,且承重能力較低,而下肢康復機器人系統中存在減重裝置,可根據患者實際情況增加其機體負荷,有效地調節下肢肌肉收縮能力,擴大關節活動范圍。同時系統中的安全裝置可密切地監測患者各項生命體征,避免患者心動過速引起不適,從而確保康復鍛煉的安全性,提高患者康復鍛煉的積極性及自信心。長期進行下肢負重訓練可促進肌肉的蠕動,增加結締組織密度,增強下肢肌力[15]。本研究結果顯示,干預后,與對照組相比,觀察組Berg平衡評分、下肢Fugl-Meyer運動評分、各項ADL評分、6 min步行距離及FAC評分較高,結果提示下肢康復機器人配合康復訓練治療腦卒中偏癱可顯著改善患者運動功能,提高患者日常生活活動能力。分析原因在于患者反復進行康復功能訓練,為患者提供正確的關節運動,可增強外周深淺感覺信號刺激,有助于運動模式的存儲,從而促進大腦運動功能恢復及神經腦皮質重塑,有效地改善患者平衡性及機體協調性。因此可將下肢康復機器人配合康復訓練作為臨床治療腦卒中偏癱一種理想的康復方式。
綜上所述,腦卒中偏癱患者采用下肢康復機器人配合康復訓練可有效促進其下肢運動功能恢復,改善患者步行及平衡能力,提高其日常生活能力。

