Nobel Active種植體在上頜前牙美學區應用研究
王延鐲,何寶杰
(河南大學賽思口腔醫院 綜合科,河南 鄭州 450000)
隨著社會發展生活水平提高,種植技術修復缺失牙逐漸被大眾接受并愈來愈受歡迎,而上頜前牙區因其特殊的解剖條件使種植修復一直是種植技術中難度較高的區域,與后牙區不同的是前牙區先天的唇側骨板薄,有些甚至缺如,牙齒缺失后唇側骨板吸收,導致前牙種植區骨質形狀很多如刃狀,即使是即刻拔除同期種植的骨質通常因為唇側骨板的缺失需同期行植骨術,而種植區骨質好壞直接影響軟組織形態及后期修復的美觀效果,美學種植是前牙區的關鍵,所有的這些對前牙區種植體及技術要求都非常嚴格。本院選擇Nobel Active種植體修復上頜前牙,獲得良好的美學效果,現報告如下。
1 資料與方法
1.1 病例選擇
選擇2013年1月-2014年7月于本院行上頜前牙區種植修復患者33例,其中男15例,女18例;病例納入標準為:種植區無急性炎癥,無活動性瘺管,覆合覆蓋基本正常,無嚴重嗜酒、嗜煙、夜磨牙習慣,無嚴重全身系統性疾病。
1.2 種植系統及植骨材料
種植系統采用瑞典Nobel Active種植體,植骨材料為瑞士Bio-oss骨粉及Bio-Gide膜。
1.3 手術過程及上部結構修復
術前拍攝牙片或曲面斷層及錐形束CT(cone beam CT, CBCT)了解種植區骨質情況,制取研究模型,制定完善的診斷治療計劃,全口進行潔治,常規消毒鋪巾,碧蘭麻局部浸潤麻醉術區。
1.3.1 即刻種植 微創拔除患牙后搔刮拔牙窩,生理鹽水沖洗術區,牙周探針探查唇側骨板情況,唇側無明顯骨板缺失采取不翻瓣技術,植入種植體,種植體與唇側骨板間植入Bio-Oss骨粉,覆蓋濃縮生長因子(concentrate growth factor, CGF)分離血纖維蛋白膜后即刻修復。如唇側骨板不完整采取翻瓣技術,植入種植體,種植體唇側骨質缺損區植入Bio-Oss骨粉,覆蓋Bio-Gide膜,表面覆蓋CGF分離血纖維蛋白膜后局部軟組織減張嚴密縫合術區。
1.3.2 骨劈開術同期種植 術區牙槽嵴頂偏腭側切開翻瓣,15號刀片自牙槽嵴頂區切開,骨劈開工具從牙槽嵴頂沿切口方向向根方輕輕鑿入,逐漸將唇腭側骨板分開,于劈開間隙內逐漸備洞,植入種植體,間隙內及唇側骨板表面植入Bio-Oss骨粉,Bio-Gide膜覆蓋,CGF分離血纖維蛋白膜覆蓋表面后局部軟組織減張嚴密縫合術區。
術后使用抗生素5~7 d,氯己定漱口液含漱1 周,2周后拆線,6個月后行二期手術,待軟組織愈合后取模行氧化鋯全瓷冠修復,修復后1個月、半年、1年、2年和3年定期拍攝X線片進行臨床復查。
1.4 評判標準
種植體存活標準[1]:①義齒穩固;②種植體無松動;③X線片顯示種植體周圍無陰影,與骨質結合良好;④種植后無不適感;⑤種植體周圍無明顯骨吸收。
軟組織美學評判標準:采用Jemt的齦乳頭指數(Papilla Index Score, PIS)表示[2]。PIS的評價標準:0為無齦乳頭形態;1為齦乳頭小于正常高度的一半,仍可辨認突起的齦乳頭外形;2為齦乳頭超過正常高度的一半,未填滿外展隙;3為齦乳頭充滿外展隙,與鄰牙齦乳頭高度一致;4為齦乳頭增生覆蓋部分牙冠。
2 結果
本組33例患者共植入種植體40顆,其中即刻種植即刻修復4例4顆,即刻種植延期修復6 例10顆,延期行骨劈開種植修復的23例26顆,種植過程中有2例初期穩定性為15 Ncm,余留均為35 Ncm及以上。所有種植體均骨結合,無松動現象,未見種植體周圍炎表現,種植體存活率為100%。33例患者中4例為前牙區多顆牙齒缺失種植修復,牙齦乳頭指數為2,7例為全口牙齦萎縮患者,種植區牙齦乳頭未填滿外展隙,但與鄰牙齦乳頭高度基本一致,牙齦乳頭指數為2,余留患者牙齦乳頭指數均為3,獲得良好的美學種植效果,患者均滿意。
病例展示(即刻種植即刻修復):患者,男;43歲,以上前牙外傷折斷1 d就診,臨床及X線檢查顯示11冠根折,21冠折(見圖1、2),術中微創拔除11,即刻植入Nobel Active 3.5 mm×11.5 mm種植體,種植體與牙槽窩骨壁間植入Bio-Oss骨粉(見圖3),表面覆蓋CGF,即刻修復。半年后調磨21,取模制作Procera冠完成修復(見圖4、5)。1年后復查可見牙齦形態及色澤恢復良好,X線檢查可見種植體周圍骨質穩定(見圖6、7)。
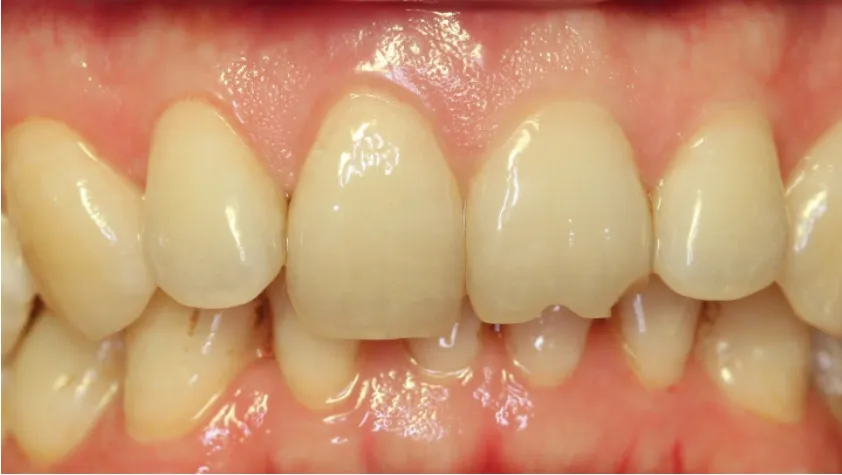
圖1 口內照11、21冠折
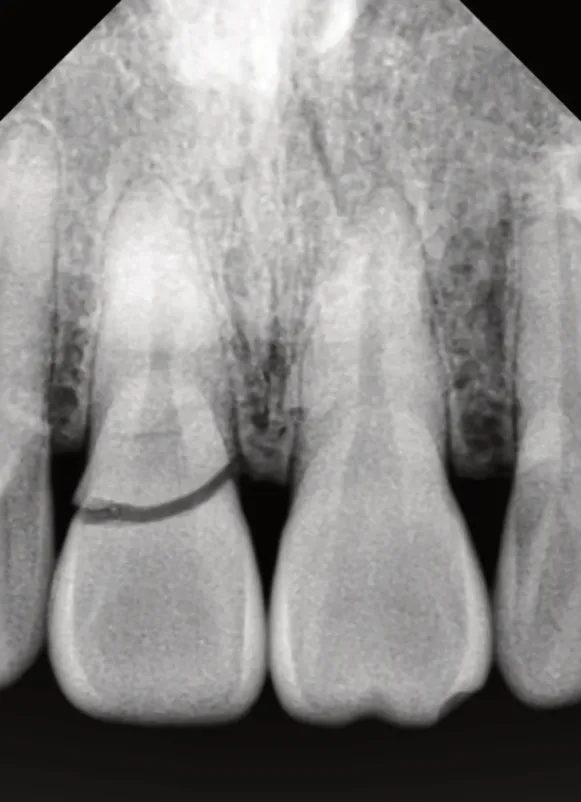
圖2 11、21冠折X線牙片
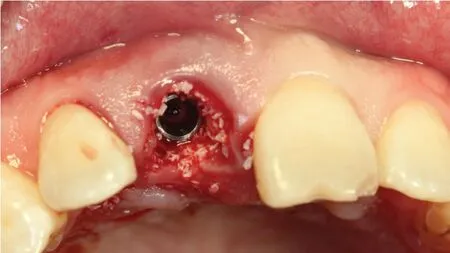
圖3 11種植體及骨粉植入后
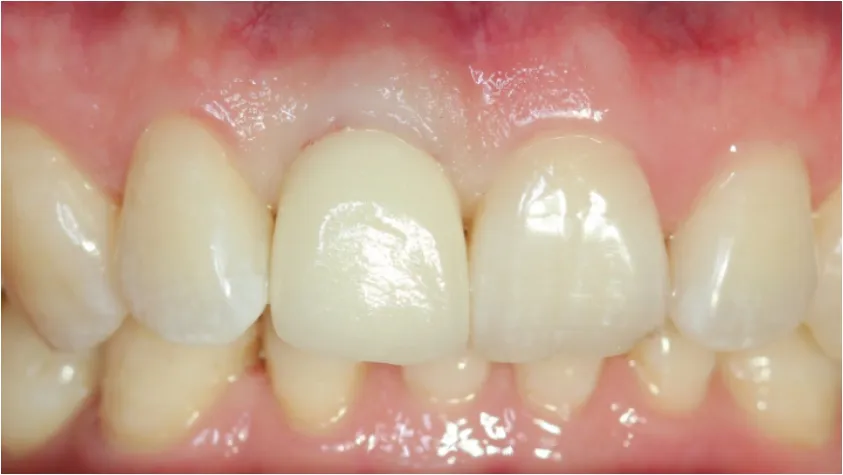
圖4 11 Procera冠修復后
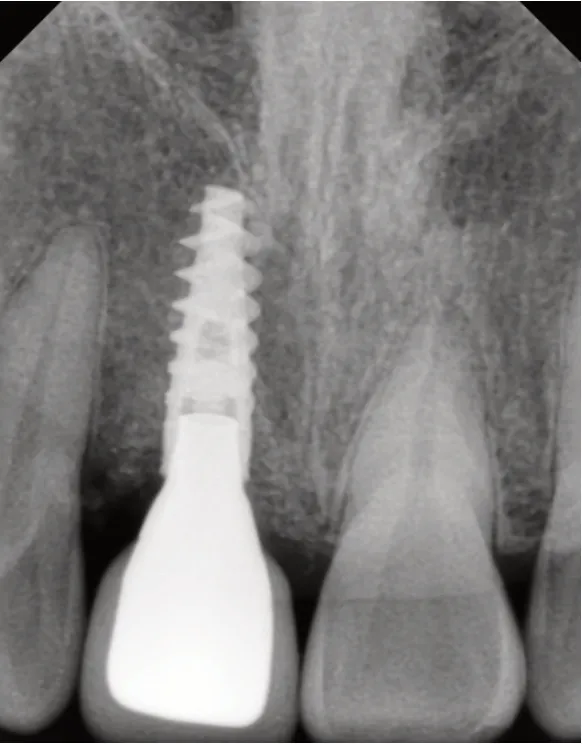
圖5 11 Procera冠修復后X線牙片
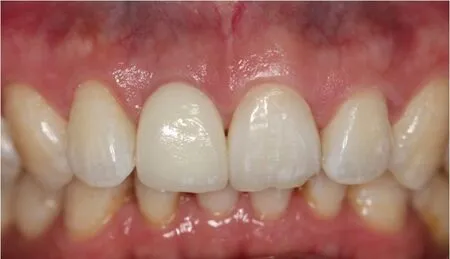
圖6 11 Procera冠修復1年復查
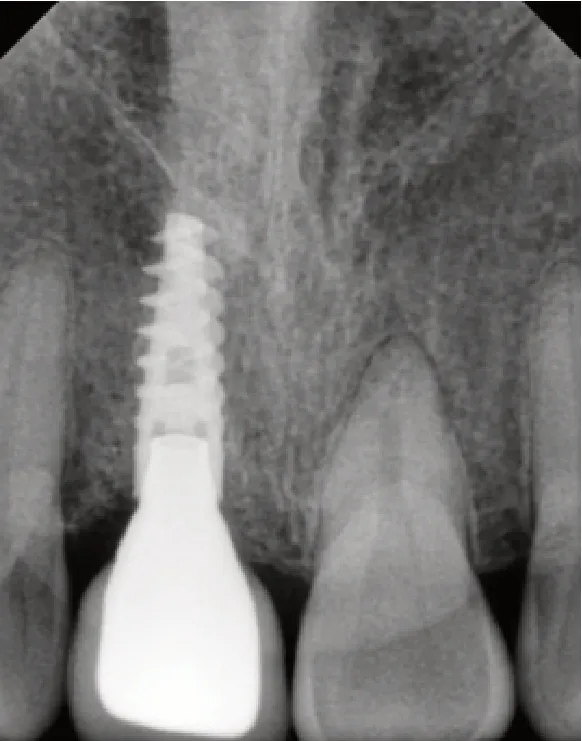
圖7 11 Procera冠修復1年復查X線牙片
3 討論
上頜前牙牙槽窩唇側骨板較薄,臨床上大部分患牙在拔除時往往伴有骨質吸收破壞,另外牙齒喪失后同時受到唇肌的壓迫,唇側骨板吸收較快,使牙槽骨水平向寬度變窄[3],故拔除患牙后無論是即刻種植或是延期種植行骨劈開術,如何利用少量的骨質獲得初期穩定性是決定性的一步,Nobel Active種植體具有鉆刃的頂端,厚度增加的雙線螺紋,錐形擴張的主體,反向切割的凹槽,使其通過較小的植入路徑,通過垂直向和水平向的逐級骨擠壓,使在骨條件不佳的情況下也能提供很高的初期穩定性,減少頜骨損傷,最大限度地保留骨骼。同時該種植體具有平臺轉移功能,增加了生物學寬度與修復體之間的接觸面,阻止軟組織的萎縮,軟組織量增加可以提高下方皮質骨的血管形成能力,有助于硬組織的保存,本研究33例患者種植44枚植體在隨訪觀察2~3年種植體頸部骨質穩定,無1例骨質吸收,牙齦軟組織健康,而與Nobel Active配套使用的Procera瑞典瓷基臺和氧化鋯全瓷冠使得缺失的上頜前牙能更好地恢復天然牙色,大大提升患者滿意度[4]。術中應用的濃縮生長因子(concentrate growth factor,CGF)是一種修補生物材料,通過采集患者靜脈血離心所得的中間纖維蛋白層,其中富含濃縮生長因子及纖維蛋白,能夠改善并增強組織再生,誘導軟硬組織生長加速創面愈合。即刻種植往往軟組織量不足,利用CGF覆蓋創面可起到隔離屏障加速軟組織愈合功能,種植同期GBR結合CGF能加快骨組織愈合[5-6]。
本實驗中針對術前CT及術中微創拔牙后探查唇側骨板完整的病例采取不翻瓣即刻種植即刻修復方式恢復缺失牙齒,而對于唇側骨板不完整病例采取翻瓣唇側GBR即刻種植延期修復方式,結果顯示即刻種植即刻修復與即刻種植延期修復牙齦乳頭指數,唇側骨板完整與不完整牙齦乳頭均可達到良好的美學效果,Covani等[7]也對不翻瓣骨增量種植手術和常規翻瓣骨增量手術進行對比,發現兩組種植體周圍均可獲得良好的骨組織支持及軟組織美學效果,說明不翻瓣即刻種植修復可以獲得與翻瓣GBR即刻種植延期修復同樣的臨床效果。不翻瓣手術創傷及術后反應小,愈合速度快,患者的舒適度及滿意度較高,因此對于臨床唇側骨板完整的病例可以采取不翻瓣種植[8-9]。本實驗研究對象較少,觀察時間較短,有待于進一步繼續觀察研究。

