微生物檢驗用于泌尿系統病原菌檢測中的效果分析
劉 緒 園
(鄭州大學第五附屬醫院 鄭州 450003)
泌尿系統感染是臨床上常見的感染性疾病,已有的研究結果顯示,泌尿系統感染占感染性疾病的0.9%,其發病率僅次于呼吸系統感染,臨床中常見的有尿道炎、腎盂腎炎、膀胱炎等,臨床工作中在治療方案的選擇上主要是應用抗生素對其進行抗感染治療[1]。近年來,隨著醫療技術的發展,新的廣譜抗生素不斷的投入到臨床治療中,雖然目前對疾病的治療效果較好,但是存在抗生素過度使用的問題,最終導致耐藥菌的出現速度遠大于新型抗生素的研制速度,給臨床工作帶來巨大的挑戰[2]。泌尿系統感染的抗感染治療需要較長的療程,這就增加了細菌出現耐藥性的風險,同時也提高了患者出現真菌感染的風險。此外,在對患者進行疾病的治療的過程中,患者由于治療的時間較長,容易出現對治療的依從性減小等問題,導致疾病治療不徹底,病情遷延反復、復發率高[3]。因此,在對泌尿系統感染的患者進行治療的時候既要保障治療的效果又要綜合考慮致病菌的耐藥性、患者的耐受性等多重因素。
1 資料與方法
1.1 一般資料
對照組152例,其中女性81例,男性71例,年齡18~65歲,平均年齡(44.2±9.5)歲;急性單純尿路感染23例,急性復雜尿路感染24例,慢性尿路感染22例,腎盂腎炎33例,急性腎小球腎炎27例,慢性腎小球腎炎22例。觀察組152例,其中女性83例,男性69例,年齡18~65歲,平均年齡(45.1±9.7)歲;急性單純尿路感染19例,急性復雜尿路感染26例,慢性尿路感染20例,腎盂腎炎31例,急性腎小球腎炎34例,慢性腎小球腎炎21例。
1.2 病理入選標準
為排除年齡過小或過大對藥物代謝功能的影響,本研究所入選的研究病例年齡18~65歲,泌尿系統感染根據中華醫學會泌尿科分會制定的《泌尿系統感染診斷與治療標準》進行診斷,排除具有精神障礙性疾病不能配合治療的患者,排除具有心、腦等器官功能障礙的患者[4]。
1.3 研究方法
將我院2017年1月1日~2017年6月30日之間收治的304例泌尿系統感染患者隨機分為對照組與觀察組,每組患者152例,對照組應用廣譜抗生素進行常規抗感染治療,觀察組患者收集尿液進行病原微生物培養與檢測,根據培養結果選擇敏感抗生素治療,治療時間為2周,2周之后對比兩組患者的臨床療效、不良反應以及細菌清除率。
1.4 療效評價標準
根據衛生部《抗菌藥物臨床研究指導原則》來評定療效。痊愈:臨床癥狀及體征恢復正常,細菌培養及尿常規檢查均顯示正常;顯效:臨床癥狀及體征明顯好轉,細菌培養與尿常規有1項未恢復正常;有效:患者用藥后,臨床癥狀及體征有所好轉,但細菌培養與尿常規未恢復正常;無效:患者用藥后72h臨床癥狀及體征無變化,甚至病情加重[5]。
總有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。
1.5 統計學方法
研究中兩組患者在年齡、性別、身高、體重、病種之間存在的差異采用統計學數據分析軟件SPSS17.0進行分析,并采用差方評價的方式對分析結果進行評價,研究所得到的數據采用相同的方式進行分析評價,評價結果以P<0.05表示具有統計學意義,反之不具有統計學意義。
2 結果
采用不同的治療方案進行治療,對照組的痊愈率(22.37%)以及治療總有效率(86.18%)均低于觀察組(30.92%、92.76%),見表1;對照組患者不良反應的出現率為17.11%,高于觀察組的5.26%,見表2;對照組患者的細菌清除率為56.58%低于觀察組的80.92%,見表3。
表1 兩組患者治療效果對比
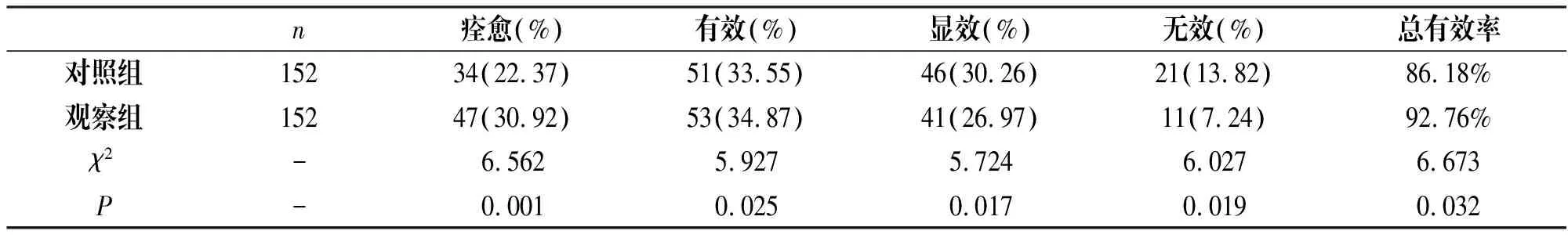
n痊愈(%)有效(%)顯效(%)無效(%)總有效率對照組15234(22.37)51(33.55)46(30.26)21(13.82)86.18%觀察組15247(30.92)53(34.87)41(26.97)11(7.24)92.76%χ2-6.5625.9275.7246.0276.673P-0.0010.0250.0170.0190.032
表2 兩組患者不良反應出現情況對比

n真菌感染(%)皮疹(%)胃腸道反應(%)二重感染(%)其他(%)合計(%)對照組1522(1.32)6(3.95)13(8.55)3(1.97)2(1.32)26(17.11)觀察組15202(1.32)5(3.29)01(0.66)8(5.26)χ2-6.7825.9726.1836.0826.0815.983P-0.0130.0020.0030.0210.0120.001
表3 兩組患者細菌學治療效果對比
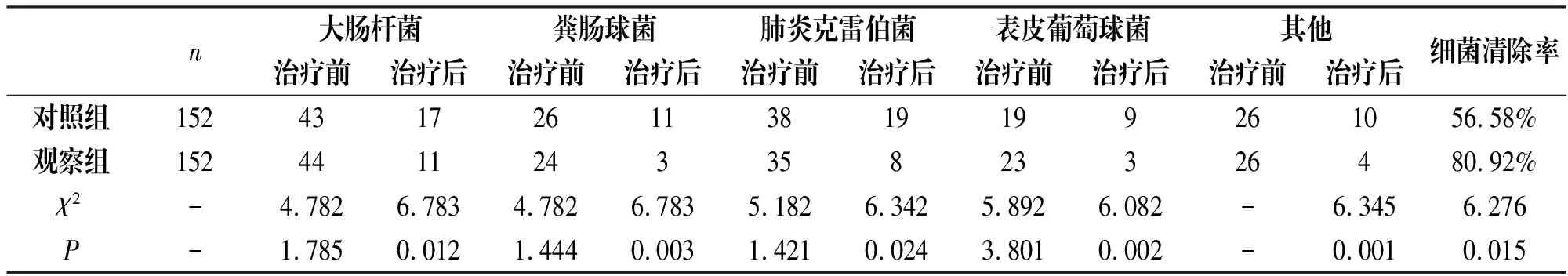
n大腸桿菌糞腸球菌肺炎克雷伯菌表皮葡萄球菌其他治療前治療后治療前治療后治療前治療后治療前治療后治療前治療后細菌清除率對照組152431726113819199261056.58%觀察組152441124335823326480.92%χ2-4.7826.7834.7826.7835.1826.3425.8926.082-6.3456.276P-1.7850.0121.4440.0031.4210.0243.8010.002-0.0010.015
3 討論
泌尿系統感染是臨床上常見的疾病,病情遷延反復不易治愈,復發率較高。目前,臨床上常用的治療方案就是應用抗生素進行治療,但是生物是隨著環境不斷進化的,病原微生物也一樣,在應用抗生素的過程中,病原微生物在繁殖的過程中會將耐藥性表達的越來越明顯,進而出現耐藥性病原微生物,導致抗生素對其不能起到預期的效果。同時,抗生素在應用的過程中,不僅會干擾致病微生物的繁殖與生長,也會干擾機體內正常菌群的繁殖與生長,因此,在對泌尿系統感染的患者進行抗感染治療的同時,會導致機體內的菌群失調[6]。此外,不同的抗生素在機體內的代謝途徑不同,在機體內產生的不良反應也不同,通常來講,聯合應用的抗生素種類越多、抗生素應用的時間越長、抗生素應用的劑量越大、抗生素的特異性越強,因應用抗生素而引起的不良反應就越大,出現耐藥菌的幾率就越高。隨著科學技術的發展,醫療科技也在不斷地進步,病原微生物繁殖與發展的微觀過程以及因此發生的一系列生化反應也隨之明晰,同時,微生物檢驗技術日益精進,通過微生物檢驗可以明確病原微生物的分型以及種類,將之應用于臨床用藥的指導中,根據微生物檢測結果選擇敏感抗生素可以有效的降低抗生素應用過程中對機體內正常菌群的影響,進而降低發生機體內菌群失調的幾率。選用敏感抗生素減少了聯合用藥的幾率,進而減少了同時應用多種抗生素對機體的影響,減少了抗生素的代謝途徑,同時也避免了不同抗生素在機體內相互作用,減小了抗生素因代謝對肝、腎以及消化道的影響,減少了消化道反應這一不良反應的發生率[7]。目前,抗生素的合理應用在的全世界范圍內均是一個比較緊迫的課題,抗生素的應用關系全人類的健康,促進抗生素的合理應用是每個醫務工作者不可推卸的責任,應用微生物檢測技術檢測患者的致病菌并根據其選用敏感抗生素、制定治療方案,是促進抗生素合理應用的有效保障。本研究結果顯示,應用微生物檢測技術檢測泌尿系統感染的患者致病微生物,并根據檢測結果選用敏感抗生素對患者進行治療,避免應用廣譜抗生素可以有效地提高治療效果、降低因應用抗生素治療產生的不良反應的發生率,同時提高了患者的細菌清除率。
綜上所述,泌尿系統感染的患者疾病遷延反復、不易治愈、復發率高,臨床工作中,反復應用抗生素進行治療容易導致耐藥性細菌的出現,應用微生物檢驗技術對患者的致病菌進行檢驗,進而明確患者的致病菌,在制定治療方案的時候選用敏感抗生素對患者進行治療,減少抗生素的聯合應用,可以有效地降低患者不良反應的出現率、提高細菌清除率、提高治療效果,促進臨床抗生素的合理應用。