高蛋白腸內營養液用于口腔頜面部惡性腫瘤術后效果觀察
潘永海 霍圓圓 徐 薇 孫燕佩 劉 敏 李寧毅
頜面部惡性腫瘤無遠處轉移(M0)的住院患者中繼發性蛋白質-能量營養不良的比例高達56%[1]。其原因主要是惡性腫瘤導致機體蛋白質分解代謝亢進,另外腫瘤導致張口受限、潰瘍、吞咽困難導致進食量減少,營養攝入不足[2]。手術治療對于患者是應激損傷,機體多處于負氮平衡狀態,出現營養不良,而蛋白質是組織愈合、糾正負氮平衡的必要物質,口腔頜面部惡性腫瘤患者胃腸道功能良好,與腸外營養支持相比較,術后更適合腸內營養支持[3,4]。而以往腸內營養配方重點為總熱量,沒有注意到術后高蛋白的需求,本研究目的在于觀察高蛋白腸內營養制劑對口腔頜面部惡性腫瘤患者術后營養狀況的影響。
1.資料和方法
1.1 研究對象 選擇2017年6月至2018年9月在我院口腔外科頜面部惡性腫瘤擇期手術患者46例,隨機分為實驗組和對照組各23例,其中實驗組男性16例,女性7例,平均年齡為61.73歲;對照組男性15例,女性8例,平均年齡為61.26歲,兩組性別、年齡、手術方式均無顯著性差異。入選標準:診斷為頜面部惡性腫瘤進行手術治療,評估手術后留置胃管≥7天者;既往無頜面部手術及放化療史;術前無營養風險(NRS-2002評分<3分);自愿參加本實驗。排除標準:術前存在重度營養不良、嚴重肝腎功能異常、胃腸疾病以及糖尿病的患者。
1.2 營養支持方案 兩組患者術中無輸血,均術中留置鼻胃管,術后未給予腸外營養靜脈輸注,術后第1天進行腸內營養支持,實驗組給予高蛋白腸內營養液,蛋白供給量為1.5g/(kg·d),蛋白質熱占比為20%,碳水化合物為55%,脂肪為25%;實驗組給予均衡腸內營養液,蛋白供給量為1.0g/(kg·d),蛋白質熱占比為15%,碳水化合物為55%,脂肪為30%。兩組熱量均按照BEE×活動系數×應激系數計算,營養密度為1kcal/1ml,為我院營養科配制的院內制劑。兩組制劑以80~150ml/h持續鼻胃管內泵入,術后第1天給予半量,第2天給予3/4量,第3天如無胃腸道不耐受給予全量,如因不耐受腸內營養制劑者給予剔除。
1.3 觀察指標 比較兩組手術后7天體重(W)、體重指數(BMI)、體重丟失百分比[(治療后體重-治療前體重/治療前體重)*100%]、三頭肌皮褶厚度(TSF)、上臂肌圍(ACM);比較兩組血清營養相關指標:于術前1天、術后第7天分別監測血清中的總白蛋白(TP)、白蛋白(ALB)、前清白蛋白(PA)、血紅白蛋(Hb)、淋巴細胞總數(LY)、轉鐵蛋白(TF);比較兩組腸內營養液耐受情況、術后并發癥的發生率。
1.4 統計學方法 數據采用SPSS17.0統計軟件進行分析,符合正態分布的計量資料以表示,兩組計量資料比較采用以t檢驗;計數資料比較采用χ2檢驗,P<0.05為差異有統計學意義。
2.結果
2.1 兩組患者人體測量指標比較 兩組患者術前人體測量指標差異無統計學意義(P>0.05)。對兩組患者術后7天兩組人體測量學指標均下降,實驗組體重、TSF、ACM、體重丟失率下降小于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者人體測量指標比較
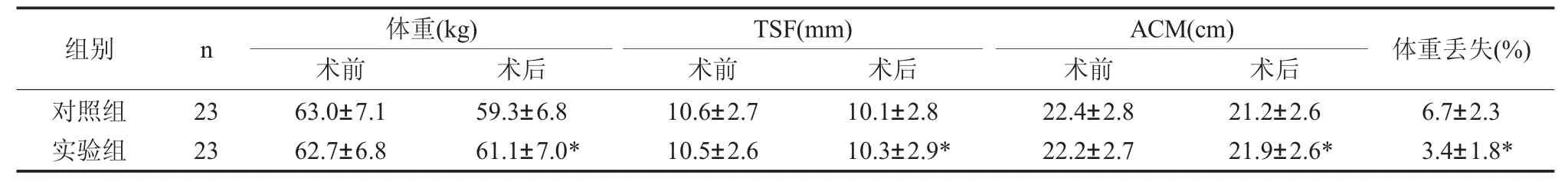
表1 兩組患者人體測量指標比較
注:與對照組比較,*P<0.05。
?
2.2 兩組患者營養指標比較 兩組患者術前營養實驗室指標差異無統計學意義(P>0.05)。術后第7天實驗組血清中的總白蛋白(TP)、白蛋白(ALB)、血紅白蛋(Hb)高于對照組,差異無統計學意義(P>0.05);實驗組前清白蛋白(PA)、淋巴細胞總數(LY)、轉鐵蛋白(TF)高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者營養指標比較
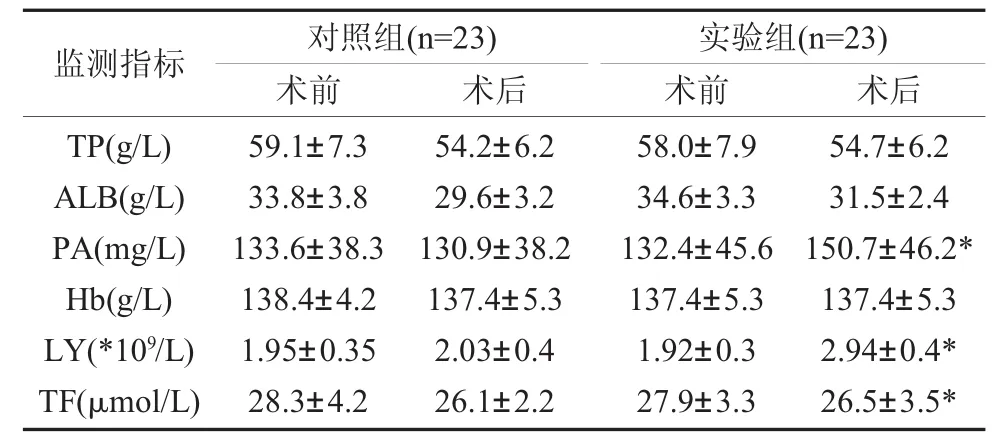
表2 兩組患者營養指標比較
注:與對照組比較,*P<0.05。
?
2.3 兩組并發癥比較 實驗組出現2例腹脹,對照組出現1例腹瀉、腹脹,給予調整腸內營養液泵入速度及溫度后癥狀緩解,兩組均未出現腸內營養液不耐受情況;實驗組出現1例局部傷口感染,兩組并發癥無顯著差異。
3.討論
研究顯示40%~80%的腫瘤患者存在營養不良,上消化道腫瘤營養不良的發生率最高,約20%的患者直接死于營養不良,惡性腫瘤即使在早期也伴隨著代謝失調和分解代謝增加,隨著疾病的發展會加重,導致明顯的癌癥相關的惡病質的發生[5],而惡性腫瘤患者營養不良會導致其對治療的耐受性下降,并發癥增多,住院時間及住院費用增加,降低其生活質量,而針對不同分期腫瘤患者制定個體化營養支持方案對大部分營養不良患者有積極意義,營養治療是腫瘤綜合治療的重要措施之一[6]。口腔頜面部惡性腫瘤術后患者不能經口進食,但因其胃腸道功能完整,首選腸內營養支持,應建立合適的營養支持途徑,有類似研究經皮內鏡下行胃造口術(PEG)建立營養通路對患者營養支持[7],PEG主要應用于頭頸部腫瘤放療長期腸內營養支持的患者[8],本實驗腸內營養支持時間短,可過渡為口服營養補充,且在手術中留置鼻胃管,患者耐受比較好。由于腫瘤患者代謝存在糖異生且腫瘤本身也增加蛋白質的消耗,推薦蛋白質攝入量為1~1.5g/(kg·d),熱氮比控制在1∶100[9],本實驗均符合推薦要求,并且根據其熱量需求、疾病情況、營養狀況、胃腸道功能、膳食習慣、實驗室檢測等指標制定個體化營養方案。
總白蛋白、白蛋白、前清白蛋白、轉鐵蛋白是反應體內蛋白質狀況、評價營養水平的重要指標。白蛋白的半衰期為20天,而前清白蛋白半衰期僅為1.9天,轉鐵蛋白為8天,后兩項能更靈敏地反應近期肝臟蛋白合成的指標和短期營養狀況變化[10]。本研究前清白蛋白及轉鐵蛋白在術后第7天水平明顯升高,說明高蛋白腸內營養液組患者營養狀況得到明顯改善。總白蛋白、白蛋白、血紅白蛋半衰期時間長,本研究觀察周期短導致差異無統計學意義,但也能說明實驗組的營養水平高于對照組,以后類似研究應加長觀察周期。腫瘤患者機體抗腫瘤免疫指標與腫瘤病情進展有很強的關聯性,臨床中可從血常規化驗中獲得機體炎性生物標志,如中性粒細胞計數、淋巴細胞計數等,術后負氮平衡易致機體免疫反應下降,導致術后感染等并發癥出現率升高。本研究中實驗組淋巴細胞總數顯著高于對照組,淋巴細胞是重要的免疫細胞,淋巴細胞減少提示由淋巴細胞介導的抗腫瘤反應下降,與腫瘤進展與預后不良有關[11]。本研究顯示實驗組患者的免疫水平及抗腫瘤反應高于對照組。另外,兩組患者術后給予腸內營養支持后大便為黃色軟便,本研究的腸內營養液為等滲制劑,另外腸內營養制劑給予方式為連續經泵滴注,胃腸道耐受較好。
綜上所述,高蛋白腸內營養液適用于口腔頜面部惡性腫瘤術后患者,且應早期應用。高蛋白腸內營養液能夠減少患者體重下降情況,改善患者營養狀況及免疫功能。

