血液指標與兒童血管迷走性暈厥復發的關系*
冶秀蘭,馬志華
(1.青海大學附屬醫院 兒科,青海 西寧 810001;2.新疆醫科大學第一附屬醫院兒科中心,新疆 烏魯木齊 830054)
血管迷走性暈厥(vasovagal syncope, VVS)是因多種因素和自主神經介導而致周圍血管擴張,進而導致—過性腦缺血。患兒主要臨床表現為短暫性意識障礙、喪失自主肌張力及無法維持站立姿勢而暈倒,其屬于功能性疾病,對患兒學習質量和日常生活產生嚴重影響[1]。臨床公認的VVS發病機制為矛盾反射學說,VVS通常發生在體內兒茶酚胺分泌增加或心臟充盈減少時,當患兒持久站立、感到劇烈疼痛、流血、洗熱水浴、處于悶熱環境及緊張或運動時均可能發生暈厥[2]。平均血小板體積與VVS患兒交感神經活性有密切相關,且血紅蛋白(Hemoglobin, Hb)水平較低的患者直立體位時去甲腎上腺素和腎素降低。本研究以實驗室血液指標與兒童VVS復發的關系進行探究,以期改善VVS患兒的療效和預后。現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2014年1月—2017年1月青海大學附屬醫院收治的82例VVS患兒的臨床資料,并分為復發組21例(患兒治療后1年內復發)和非復發組61例(患兒治療后1年內無復發)。其中,男性35例,女性47例;暈厥首次發作年齡為6~14歲,平均(9.07±2.33)歲。VVS診斷標準為直立傾斜試驗過程中出現暈厥或暈厥先兆伴以下任一情況[3]:①血壓下降,舒張壓(DBP)≤50 mmHg,收縮壓(SBP)≤80 mmHg或平均血壓下降≥25%;②心率(HR)降低,≥8歲兒童HR<60次/min,7、8歲兒童HR<65次/min,4~6歲兒童HR<75次/min;③一過性Ⅱ度/Ⅲ度以上房室傳導阻滯和心臟停搏>3 s;④出現都行停搏代之交界性逸搏心率。納入標準:①經臨床診斷為VVS;②年齡6~14歲;③臨床資料和隨訪資料完整。排除標準:①無誘發因素;②因腦血管疾病或器質性心臟病而引起暈厥;③合并惡性腫瘤或免疫系統疾病;④未完成臨床治療或中途失訪。本研究通過醫院倫理委員會批準,患兒家屬知情同意。
1.2 方法
所有患兒采用基礎治療(包括直立訓練、避免誘因、口服補液鹽、自主神經功能鍛煉)。實驗室血液指標測定:抽取患兒清晨空腹靜脈血5 ml,加入含有乙二胺四乙酶鈉的抗凝管內,保存待測。回顧性分析患兒臨床資料,包括性別、暈厥首次發作年齡、體重指數(body mass index, BMI)、HR、DBP、SBP、平均動脈壓(MAP)、Hb、紅細胞計數(RBC)、平均紅細胞體積(mean corpuscular volume, MVC)、紅細胞 比 容(red blood cell specific volume, HCT)、 血 小板計數(PLT)、平均紅細胞血紅蛋白含量(mean corpuscular hemoglobin, MCH)、平均血紅蛋白濃度(mean corpuscular hemoglobin concentration, MCHC)、紅細胞分布寬度(red cell distribution width, RDM)、血清總膽固醇(TC)、肌酸激酶(creatine kinase, CK)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、臨床分型、連續直立訓練時間、發作誘因及發作時間。
1.3 統計學方法
數據分析采用SPSS 20.0統計軟件。計量資料以以均數±標準差(±s)表示,比較用t檢驗;計數資料以構成比或率(%)表示,比較用χ2檢驗;影響因素的分析用多因素Logistic回歸模型,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒臨床資料比較
兩組患兒BMI、Hb、PLT、MCH及有暈車史和陽性家族史比較,差異有統計學意義(P<0.05);復發組BMI、Hb、PLT及MCH高于非復發組,復發組有暈車史和有陽性家族史的患兒所占比例較高。兩組其他臨床資料比較,差異無統計學意義(P>0.05)。見表1。
2.2 患兒VVS復發的Logistic多因素分析
以患兒VVS是否復發為因變量,即為二分類變量,自變量為分類變量(包括低BMI、高Hb、高PLT、高MCH、合并暈車史及合并陽性家族史)。采用向后逐步法進行非條件多因素Logistic回歸分析,變量引入水準為P<0.05,剔除水準為P>0.10。結果顯示,高Hb、高PLT、高MCH、合并暈車史及合并陽性家族史為患兒VVS復發的危險因素(P<0.05)。見表2。
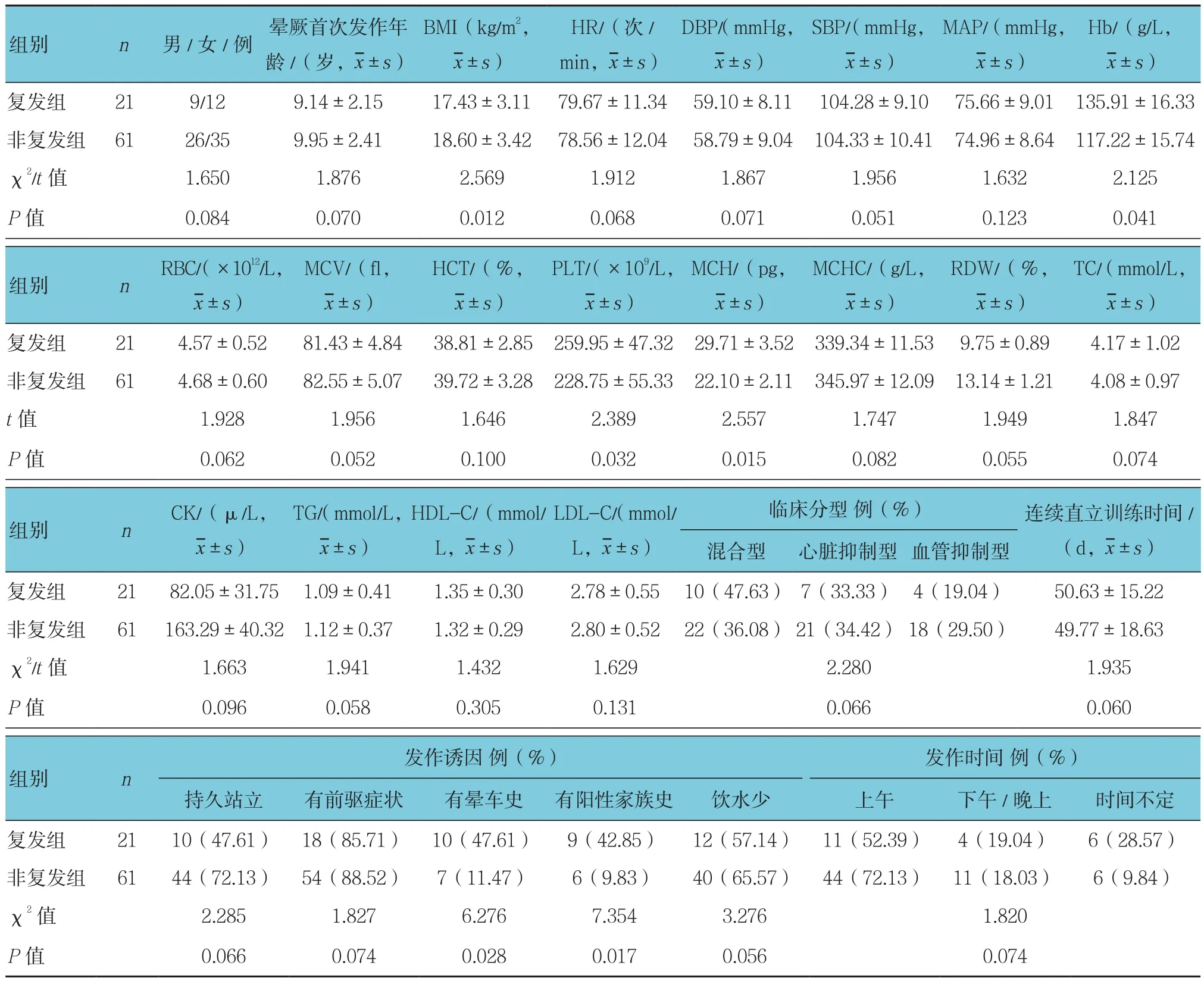
表1 兩組患兒臨床資料比較

表2 VVS患兒病情復發的Logistic多因素分析參數
3 討論
VVS是常見的暈厥類型,約50%不明原因暈厥患兒為VVS,其發生機制較復雜,最常見的激發機制為Bezold-Jarisch反射。VVS是一種負反饋環紊亂的現象,該病發作時誘因較多。發作時常伴有血壓的突然降低、心動過緩、惡心、疲乏感、出冷汗及便意感等自主神經激活的臨床表現,嚴重影響患兒的正常生活[4]。臨床通過直立訓練治療能獲得較好的療效,患兒通常無后遺癥,但部分患兒經治療后存在暈厥復發現象,起病突然、緩解迅速,且復發期間無異常反應[5]。因此,預測患兒VVS復發具有十分重要的意義。徐萌等[6]研究指出,直立傾斜試驗檢查年齡、暈厥發作時間、發作誘因、暈車史及陽性家族史是VVS高頻次發作的相關因素。蕭鐘波等[7]研究中指出,發作頻率也會影響患者臨床療效,增加復發頻率。
有研究指出,給予VVS患兒補液鹽能增加血容量,防止血管過度舒張而造成一過性腦供血不足而引起暈厥[8]。人體血容量、營養攝取及地理位置均會對健康人群的Hb參數產生影響。Hb在臨床可用來估計血容量,Hb濃度能計算血漿稀釋程度,說明靜脈血Hb濃度能反映患者機體水合狀態是否穩定。患兒體內Hb水平高說明其機體水容量較低,此時患兒未來暈厥事件發作率升高[9]。PLT是指單位體積血液中所含有的血小板數目,血小板是血液中最小的細胞能保護毛細血管的完整性[10]。有研究指出,PLT與自主神經有密切相關性[11],靜脈注射L-腎上腺素,動脈血中PLT水平升高,內源性異丙腎上腺素水平升高會增加血小板生成素活性,進而促進生成血小板,阻斷α或β腎上腺素能受體能夠有效降低造血島數量,降低血PLT水平。VVS患兒血漿兒茶酚胺水平升高,交感神經過度興奮而致暈厥,因而血PLT升高會增大患兒暈厥病情復發的發生率,可幫助預測病情復發[12]。由于VVS患兒的激發機制為Bezold-Jarisch反射,合并暈車史的患兒普遍存在感覺沖突論,感覺沖突論的出現也與自足神經系統調節功能紊亂有相關性,因此臨床應警惕合并暈車史患兒VVS復發[13]。其次,對于合并陽性家族史的患兒來說,可能存在遺傳因素,這種遺傳傾向可能與心理、遺傳及環境等多種因素相關,因而可將陽性家族史作為患兒治療后病情復發的有效預測因子[14]。
綜上所述,實驗室血液指標中Hb、PLT及MCH升高為患兒VVS復發的危險因素,且合并暈車史、合并陽性家族史患兒復發率也較高。這提示筆者臨床中可對該類患兒加強監控,指導避免相關觸發因素;了解陽性家族史和暈車史,積極給予健康教育,普及相關應對措施,降低患者暈厥復發和外傷性傷害。

