高滲性灌洗液在肩關節鏡檢查中的安全性和有效性評估
楊明智,韓玉東,宗龍澤
(1.延安市人民醫院骨科一病區,陜西 延安 716000;2.延安大學附屬醫院關節外科,陜西 延安 716000)
關節鏡技術能夠減少肩關節手術的并發癥發生,同時最大程度地促進關節功能的恢復。在關節鏡手術中,通過連續沖洗來擴張關節腔的同時可提供清晰的視野,利于關節鏡下的手術操作[1]。目前臨床上最常用等滲性灌洗液以保證手術操作的安全性,如生理鹽水和乳酸林格氏液等[2-3]。但有研究認為,等滲性灌洗液的使用會導致患者術后體重增加和肩關節水腫,影響肩關節功能的恢復[4]。為了減少灌洗液外滲至肩關節周圍組織中潴留,本研究采用高滲性灌洗液用于肩關節鏡檢查過程中的灌洗,并探討高滲性灌洗液的安全性和有效性以及對肩關節功能恢復的影響。
1 資料與方法
1.1 研究對象 本研究前瞻性納入了50例根據臨床檢查和影像學檢查結果擬進行肩關節鏡診斷性檢查的患者。納入標準:a)年齡大于18周歲;b)需采用肩關節鏡檢查盂肱關節、肩峰下空腔并進行肩袖修復的患者;c)患者與家屬知曉簽署知情同意書,并經本院倫理委員會討論通過。排除標準:a)年齡小于18周歲;b)懷孕或精神疾病患者;c)近期內接受過盂唇修復、關節囊松解、鎖骨遠端切除的患者。
1.2 隨機分組 所有患者按照隨機數字表法進行分組,分為對照組(n=25)和實驗組(n=25)。對照組予以3 L乳酸林格氏液(273 mOsm/L)進行肩關節鏡下灌洗,實驗組患者予以3 L高滲溶液(593 mOsm/L)進行肩關節鏡下灌洗。593 mOsm/L的高滲溶液配置方法為:將120 mL 23.4%的高滲鹽水加入3 L的乳酸林格氏液中配置而成。對照組和實驗組患者的灌洗液中均添加1 mg/L的腎上腺素。
1.3 肩關節鏡檢查 患者全麻后取側臥位,患肢外展60°前屈30°位、4 kg力量牽引架持續皮牽引。取肩峰后外側緣向下1.5 cm處作為關節鏡入路,以關節套筒穿刺進入關節腔,置入4 mm 30°關節鏡對盂肱關節和肩峰下空腔進行診斷性檢查,并通過流體泵在40 mm Hg的壓力下進行等滲性或高滲性灌洗液的沖洗。如果在操作過程中出現出血增多的情況,則短時間內提高流體泵壓力,隨后恢復至40 mm Hg。根據肩關節的病理學改變和程度,進行相應的手術操作。肩袖修復的方法取決于組織的撕裂程度和完整性,通過不可吸收縫線和錨釘進行修復。在肩關節鏡檢查術中,記錄患者的靜脈補液量、沖洗的灌洗液量、手術時間和手術類型,并記錄患者手術前后的血壓。
1.4 觀察指標 患者于術前、術后穿著病員服的條件下進行進食前體重稱量,并稱量患者術后使用的敷料和綁帶的質量,通過下述公式確定因關節鏡灌注液的使用而增加的體重=術后體重-術前體重-術后敷料和綁帶的質量。手術前后肩圍的測量包括脖子根部到三角肌止點距離(上下徑)和前后腋襞之間的距離(前后頸),測量精確值毫米(mm),并通過術后與術前的差值,作為因關節鏡灌注液的使用而增加的肩圍。另外,通過疼痛視覺模擬量表(visual analog scale,VAS)記錄患者術前和術后3 d的疼痛程度。記錄術中和術后2周拆線時間內出現的并發癥。
1.5 隨訪評估 所有患者在術后2周、6周、3個月和6個月 進行門診隨訪,通過VAS評分、美國肩肘外科評分(American shoulder and elbow surgeons,ASES)、簡明評估數字量表(single assessment numeric evaluation,SANE)等對患者肩關節功能進行評估,并記錄術后并發癥。
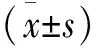
2 結 果
2.1 兩組患者的手術相關資料比較 兩組患者的年齡、性別構成、術前體重等比較,差異無統計學意義。術中靜脈補液量、肩關節鏡下灌洗液用量、手術時間等在兩組患者間無明顯差異。此外,兩組患者的術前和術后血壓比較,差異無統計學意義,尤其是實驗組患者,手術前后的收縮壓和舒張壓的改變差異無統計學意義(見表1)。
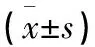
表1 兩組手術相關資料比較
2.2 兩組患者術后首次評估結果 實驗組患者的體重增加明顯低于對照組患者(P=0.001),并且肩圍上下徑和前后徑也明顯低于對照組患者(P<0.001)。另外,實驗組患者術后疼痛VAS評分也顯著低于對照組患者(P<0.001,見表2)。
2.3 兩組術后肩關節功能恢復情況比較 兩組患者術前SANE和ASES評分比較差異無統計學意義,但實驗組患者術后3個月、6個月和12個月的SANE和ASES評分均分別高于對照組患者,且差異具有統計學意義(見表3)。
2.4 手術并發癥評估 所有患者在術中及術后1年內均未出現相關的并發癥。
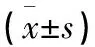
表2 兩組術后首次評估結果比較
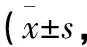
表3 兩組手術前后肩關節功能評分比較分)
3 討 論
關節鏡下的灌洗液主要通過重力或自動加壓裝置進行灌注[5],而等滲性溶液是目前常用的關節鏡下灌洗用溶液,但在長時間的關節鏡手術操作過程中,保持液體流動和加壓可能會導致大量的灌洗液外滲并使灌洗液滯留在關節周圍組織間隙中[6]。較早前Lo等[7]報道肩關節鏡術中使用生理鹽水等等滲性灌洗液后患者的術后體重增加(3.95±1.77)kg。并且另有多項研究報道了與灌洗液外滲和潴留相關的技術難度和并發癥,包括無法按預期完成手術、導管阻塞、術后氣管水腫、術中插管延長、體重增加過多、神經系統損傷、皮膚損傷壞死和液體超負荷等[8-10]。此外,術中外滲至關節周圍組織的灌洗液易增加循環負擔,對老年患者尤其是伴有心功能、腎功能不全患者的危害較大[11]。為了減少灌洗液潴留對患者術后肩關節恢復和循環壓力的影響,目前主要通過調整灌洗液的物理性質或灌洗液的壓力、甚至盡量縮短手術時間等。盡管降低灌洗液壓力和體積并盡量縮短手術時間可能有助于最大程度的減少灌洗液的外滲和滯留,但在實際操作過程中可行性較低,并不適用于所有患者。因此本研究通過調整灌洗液的滲透壓,使滲透壓作為可調節性變量,具有普遍適用性。
在本研究中,使用等滲性灌洗液的對照組患者術后凈體重增加(2.25±0.77)kg,而采用高滲性灌洗的實驗組患者術后凈體重增加僅為(1.60±0.43)kg,并且高滲性灌洗液的使用并不增加肩關節鏡的操作時間。此外,通過測量手術前后肩圍的改變也證實,實驗組患者的術后肩圍增加值明顯小于對照組患者。因此,筆者認為,肩關節鏡檢查過程中高滲性灌洗液替代傳統的生理鹽水或乳酸林格氏液等等滲性灌洗液能夠有效減少肩關節周圍組織的液體潴留。本研究中采用高滲性灌洗液的實驗組患者術后肩部疼痛程度明顯低于對照組患者,這可能與實驗組患者肩關節周圍的液體潴留量較少有關。
將高滲性灌洗液用于肩關節鏡檢查中,安全是最重要的前提。有研究表明,關節軟骨機械損傷后細胞外液等滲或低滲,可能加劇軟骨細胞的死亡[12]。相反,關節鏡下的高滲性灌洗液對關節軟骨具有保護性作用[13]。Eltawil等[14]通過動物模型實驗發現,與生理鹽水相比,高滲性鹽水顯著降低了與切割損傷相關的軟骨細胞死亡率、并且增強軟骨修復。而Capito等[15]的動物實驗表明,在肩關節鏡下連續沖洗2h后,灌洗液滲透濃度的增加與軟骨細胞的活力、細胞外基質或肱骨或關節軟骨的組織水含量的不良影響無關。值得注意的是,本研究所有患者均未出現肩關節鏡操作相關的不良反應的發生,證實高滲性灌洗液的應用并不會導致患者出現不良反應。此外,本研究發現,實驗組患者術后3、6和12個月肩關節功能SANE和ASES評分均明顯優于對照組患者,提示高滲性灌洗液的應用能夠促進患者的肩關節功能改善。
綜上所述,本研究結果證實了高滲性灌洗液在肩關節鏡下肩袖修復手術中能夠有效減少患者體重的增加和肩圍的改變,并有利于患者術后肩關節功能的恢復。

