經陰道彩色多普勒超聲評估妊娠黃體早期預測宮內妊娠結局的價值
付晶
作者單位:324100 浙江省江山市人民醫院
宮內妊娠在早期可有正常妊娠和異常妊娠(如先兆流產和難免流產)兩種結局,宮內妊娠結局的預測對于宮內妊娠孕婦的及時干預治療至關重要。導致宮內妊娠異常結局的影響因素較多,其中,維系宮內妊娠持續進展的內分泌因素(如血β-絨毛膜促性腺激素、雌二醇、孕酮的分泌水平等)是影響早期宮內妊娠結局主要因素之一[1],而妊娠早期維系內分泌水平則主要依賴正常卵巢黃體功能的持續,而且卵巢黃體功能亦同時影響卵巢黃體的內部結構和血液供應。作者應用經陰道彩色多普勒超聲評估早期宮內妊娠孕婦卵巢黃體的內部結構和血液供應,評價其與宮內妊娠結局的關系并探討其預測宮內妊娠結局的價值。
1 資料與方法
1.1 一般資料 選取本院2015年6月至2017年7月門診和住院的早期妊娠孕婦并經隨訪證實為宮內妊娠者,對入選者進行臨床隨訪,隨訪期為妊娠12周內,依據宮內妊娠的結局對入選者進行分組,其中正常宮內妊娠結局組入選58例,異常宮內妊娠結局組入選49例。兩組性別、年齡等一般資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 儀器與方法 入選者于妊娠后4周左右首次進行超聲檢查以明確診斷和隨訪評估,并將首次檢查結果詳細記錄。(1)入選者均進行常規的經陰道彩色多普勒超聲檢查,儀器型號為GE Voluson E8,探頭型號為RIC 5-9-D,應用經陰道彩色多普勒超聲對入選者子宮和附件情況進行常規多切面掃查后,對其卵巢黃體進行內部結構和血流供應的詳細評估,內部結構評估首先測量卵巢黃體平均徑大小(即妊娠黃體最大切面下長徑與橫徑之和的1/2),(2)對卵巢黃體進行二維超聲回聲分型評估,二維超聲回聲分型標準如下:①均勻囊性回聲,即薄壁、內部回聲均勻一致的囊性包塊;②不均勻囊性回聲,即薄壁、內部回聲有點、絮狀回聲的囊性包塊;③厚壁囊性回聲,即厚壁、內部回聲均勻一致的囊性包塊;④實質低回聲,即內部回聲均勻一致的低回聲包塊。(3)卵巢黃體血流供應評估首先應用Adler法[2]對入選者卵巢黃體的內部及周邊血流信號進行分級,分級標準如下:①0級:內部、周邊均無血流信號;②1級:內部或周邊有點狀血流信號,或有<3支線狀血流信號;③2級:內部或周邊有線狀、短棒狀血流信號,或有>3支條狀血流信號;④3級:周邊有半環狀至完全環狀血流信號。(4)應用經陰道彩色多普勒超聲對卵巢黃體動脈血流阻力指數(RI)進行測量。
1.3 統計學方法 采用Medcalc統計軟件。比較正常宮內妊娠結局孕婦與異常宮內妊娠結局孕婦之間的卵巢黃體平均徑大小、二維超聲回聲分型、Adler血流分級和動脈RI的差異,分析卵巢黃體彩色多普勒超聲特征與異常宮內妊娠結局的相關性,應用受試者工作特征曲線(ROC曲線)評價卵巢黃體彩色多普勒超聲特征預測異常宮內妊娠結局的敏感性、特異性和診斷效能,P<0.05為差異有統計學意義。
2 結果
與正常宮內妊娠結局孕婦比較,異常宮內妊娠結局孕婦的卵巢黃體二維超聲回聲分型和卵巢黃體平均徑大小差異無統計學意義(P均>0.05),但Adler血流分級和動脈RI差異有統計學意義(P均<0.001)(見表1)。卵巢黃體Adler血流分級與異常宮內妊娠結局呈顯著負相關(r=-0.345,P<0.001),動脈RI與異常宮內妊娠結局呈顯著正相關(r=0.383,P<0.0001)。以卵巢黃體Adler血流分級≤I級預測異常宮內妊娠結局的敏感性和特異性分別為51.02%、79.31%,其ROC曲線下面積為 0.690(95% CI:0.593~0.776)(P<0.001)(見圖1)。以卵巢黃體動脈RI>0.47預測異常宮內妊娠結局的敏感性和特異性分別為53.06%、84.48%,其 ROC 曲線下面積為 0.722(95% CI:0.627~0.804)(P<0.0001)(見圖 2)。

表1 正常和異常妊娠結局者黃體回聲分級、平均徑、血流分級和RI比較[n(%)]
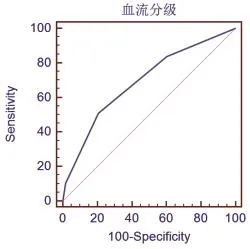
圖1 以黃體血流分級≤1級為標準預測異常妊娠結局的ROC曲線

圖2 以黃體RI>0.47為標準預測異常妊娠結局的ROC曲線
3 討論
正常宮內妊娠結局和異常宮內妊娠結局孕婦在妊娠早期常臨床癥狀相似,均可表現為無癥狀、無腹痛、陰道少量流血等,因此僅依據臨床表現無法對上述兩類情況進行準確區分診斷,而彩色多普勒超聲檢查(即經陰道彩色多普勒超聲檢查)在血β-絨毛膜促性腺激素確診妊娠的前提下顯示子宮內無妊娠表現的情況仍較為常見,對于先兆流產的及時保胎和干預極為不利,因此,早期準確預測宮內妊娠結局至關重要。
盡管早期宮內妊娠結局受較多因素影響,但內分泌因素(如血β-絨毛膜促性腺激素、雌二醇、孕酮的分泌水平)卻是重要的因素之一[2-3],而內分泌因素在宮內妊娠早期均與卵巢黃體功能的維持有著密切的關系,一些內分泌激素是由卵巢黃體所分泌,而一些內分泌激素則作用于卵巢黃體并促進其他內分泌激素的分泌。在宮內妊娠早期,黃體內部結構形成受多種內分泌因素(如β-絨毛膜促性腺激素)影響,卵巢黃體的大小與卵巢黃體形成過程中排卵卵泡中的內部出血量和排卵后卵泡液殘留量密切相關,若排卵卵泡的內部出血量和/或卵泡排卵后卵泡液殘留量多則卵巢黃體大,而若排卵卵泡的內部出血量和/或卵泡排卵后卵泡液殘留量少則卵巢黃體小[4],本資料中宮內妊娠正常結局和宮內妊娠異常結局者的卵巢黃體平均徑大小的差異無統計學意義,說明本資料中宮內妊娠正常結局和宮內妊娠異常結局者之間的卵巢黃體大小并無明顯差異,可能與宮內妊娠正常結局和異常結局者卵泡排卵過程中內部出血量和卵泡液殘留無明顯差異有關。卵巢黃體內部結構則與卵泡排卵過程中內出血情況、出血量多少、出血的吸收程度和結締組織增生程度有關[5],本資料中宮內妊娠正常結局和宮內妊娠異常結局者的卵巢黃體二維超聲回聲分級的差異無統計學意義,說明宮內妊娠正常結局和宮內妊娠異常結局患者之間的黃體內部結構并無明顯差異。
卵巢黃體的血液供應情況是卵巢黃體分泌內分泌激素的根本,卵巢黃體的血液供應越好,則血液中維持和促進宮內妊娠正常進展的內分泌激素水平越高,宮內妊娠正常進展的可能性越大,宮內妊娠的結局越好;反之,卵巢黃體的血液供應越差,則血液中維持和促進宮內妊娠正常進展的內分泌激素水平越低,宮內妊娠正常進展的可能性則越小,從而導致宮內妊娠的妊娠結局出現異常(先兆流產和難免流產等)。宮內妊娠異常結局者因受精卵著床環境較差,導致宮內妊娠形成的滋養細胞功能下降而出現β-絨毛膜促性腺激素的分泌水平下降,進而導致卵巢黃體的血管形成不良而血液供應明顯減少,而且卵巢黃體血管發育不良亦會導致其動脈血管阻力明顯增加。本資料結果顯示,宮內妊娠異常結局者卵巢黃體的Alder血流分級明顯低于宮內妊娠正常結局孕婦,說明宮內妊娠異常結局者卵巢黃體血液供應明顯減少,而且卵巢黃體的動脈RI亦較正常宮內妊娠結局孕婦明顯增加,說明卵巢黃體血液供應的動脈血管阻力明顯增加,進一步造成了卵巢黃體血液供應的減少。本資料相關分析顯示,卵巢黃體的Alder血流分級和動脈RI與宮內妊娠異常結局的發生均呈顯著性相關,進一步說明了卵巢黃體血液供應與宮內妊娠異常結局的緊密關聯。說明應用卵巢黃體的血液供應特征對宮內妊娠異常結局的發生進行預測均有一定的有效性,因此臨床上在評估宮內妊娠結局時應參考經陰道彩色多普勒超聲對卵巢黃體血液供應的評估情況。對于宮內妊娠正常結局和宮內妊娠異常結局的診斷效能較高。

