電刺激治療對宮頸癌術后膀胱功能恢復的影響分析
黃愛民 梁月秀(通訊作者) 金明楊 潘含義
(右江民族醫學院附屬醫院婦科 廣西 百色 533000)
1.資料與方法
1.1 一般資料
70例宮頸癌患者均選擇2016年4月—2017年8月,手術方式以廣泛全子宮切除與盆腔淋巴清掃術為主,患者對本次研究知情參與,排除凝血功能異常、肝腎功能嚴重異常及精神類疾病者。隨機分為甲組30例與乙組40例,兩組患者一般資料經比較,無明顯差異(P>0.05)。
1.2 方法
1.2.1 甲組 術后常規置入導尿管,術后7d拔管測量殘余尿量,≥100ml者繼續留置尿管。結合患者心理狀態,適時進行心理疏導與健康宣教,以改善患者負面情緒狀態,提升治療的依從性。在對導尿管操作過程中,應嚴格遵照無菌操作規程,術后每天早晚擦拭會陰1次,每周更換導尿袋2次,囑患者術后多飲水。
1.2.2 乙組 在常規干預基礎上聯合電刺激療法。術后第3d時開始用盆腔生物反饋電刺激診療儀(Laborie公司 SA9800型)進行低頻脈沖電刺激治療。治療期間患者保持側臥位,消毒局部皮膚,用石蠟油潤滑電極后,將其輕緩的置入陰道中,電刺激頻率為20Hz,電流40~75mA,30min/次,1次/d。連續治療7d后,比較兩組療效。
1.3 觀察指標
1.3.1 膀胱功能恢復評價標準 結合膀胱殘余尿量,判斷膀胱功能恢復狀況。(1)良好:殘余尿量50~100ml;(2)欠佳:>50ml恢復率=良好/總例 ×100%。
1.3.2 尿潴留評價標準 膀胱殘余尿量≥100ml.
1.3.3 分別記錄兩組患者術后殘余尿量與住院時間。
1.4 統計學處理
2.結果
2.1 膀胱功能恢復與尿潴留發生情況比較
乙組膀胱功能恢復率高于甲組,尿潴留發生率低于甲組,差異均有統計學意義(P<0.05),見表1。

表1 兩組患者膀胱功能恢復與尿潴留發生情況比較
2.2 殘余尿量與住院時間
兩組患者殘余尿量、住院時間經比較,有顯著差異(P<0.05),見表2。
表2 兩組患者殘余尿量與住院時間比較 (±s)
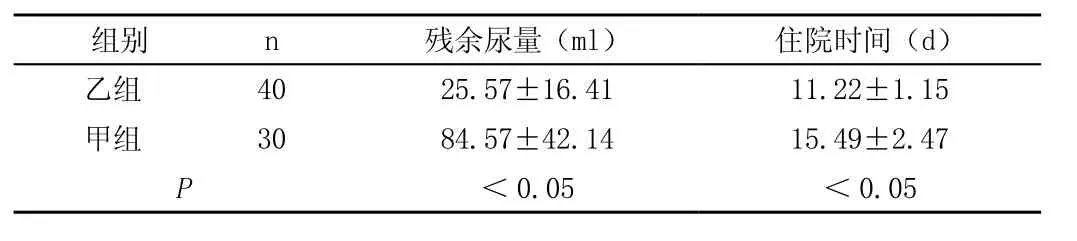
表2 兩組患者殘余尿量與住院時間比較 (±s)
組別 n殘余尿量(ml)住院時間(d)乙組 4025.57±16.4111.22±1.15甲組 3084.57±42.1415.49±2.47 P<0.05<0.05
3.討論
頸癌術后尿潴留被定義為術后2周以上無法自主排尿或盡管能自行排尿,但殘余尿量≥100ml者。有報道顯示[2],外科手術術后尿潴留發生率約為1.8%~32.4%。尿潴留的發病機制和多種因素相關,例如患者不良心理狀態與疼痛刺激、麻醉藥物作用、術中盆神經損傷等。現代醫學為降低術后尿潴留發生率,積極應用多種預防方法,但當下尚未有根治方法。
為預防宮頸癌術后尿潴留,除予以常規誘導排尿之外,臨床多通過縮肛運動等盆底肌訓練,促進患者排尿,特殊情況下進行導尿進而協助患者排尿。但術后長時間留置導尿管增加泌尿系統感染發生的風險,同時還易誘發膀胱張力與逼尿肌收縮能力同步降低等情況,促進尿潴留發生、發展進程。
女性女性盆底肌肉在盆腔臟器、參與盆腔臟器生理活動等方面發揮的作用已得到重視。刺激盆底肌肉,對控制排尿與排便反應與維持陰道緊縮度均有促進作用。盆底電刺激診療儀為近幾年剛發明的一類新興盆底肌康復療法,其將不同頻率的電流裝置放在患者的陰道中,利用電刺激促進盆底肌肉的被動收縮進程,使其有節奏的收縮、放松,實現對盆底肌群及盆底神經的有效刺激,增強盆底肌肉靜息張力,提升膀胱的儲存量,促進盆底肌肉群舒張、收縮功能有效恢復,明顯緩解患者尿失禁情況。
劉薇[3]等選擇60例宮頸癌術后拔除尿管殘余尿量100~150ml患者,分為對照組與觀察組各30例,對照組給予盆底肌群訓練、飲水及排尿指導等常規干預,觀察組在以上干預措施的基礎上聯合低頻脈沖電刺激治療。結果表明,觀察組患者的殘余尿量、尿潴留發生率分別為(23.46±36.37)ml、13.3%,對照組以上兩項指標對應檢測值分別為(86.79±52.53)ml、63.3%,經比較,差異均有統計學意義(P<0.05)。劉薇等提出了電刺激治療對宮頸癌根治術患者術后尿潴留的發生有預防作用的結論。
在本次研究中,乙組患者術后膀胱功能恢復率高于甲組、尿潴留發生率低于甲組、殘余尿量低于甲組、住院時間短于甲組,這提示了電刺激治療在促進宮頸癌術后膀胱功能恢復方面的有效性、可行性,值得推廣。

