乳腺浸潤性導管癌超聲聲像圖特征與ER、PR、Ki-67陽性率的關系研究
鐘李長,谷麗萍,馬 方,施君瑤,張 俊
1. 上海交通大學附屬第六人民醫院東院超聲科,上海 201306;
2. 上海市浦東新區婦幼保健所,上海 201206;
3. 上海市浦東醫院超聲科,上海 201300
乳腺癌的發病率位居女性惡性腫瘤首位,且呈持續增高趨勢[1],但目前尚無有效預防措施,關鍵是早期診斷與治療。超聲檢查是乳腺癌最常用的影像學檢查手段。在預測乳腺腫瘤生物學行為的幾個代表性標志物中,較被認可的有雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)、Ki-67增殖指數及原癌基因c-erbB-2等[2],其表達與乳腺癌尤其是乳腺浸潤性導管癌(breast invasive ductal carcinoma,IDC)的發生、發展及預后密切相關[3]。研究表明,影像學表現在一定程度上可提示腫瘤的病理學及分子生物學等指標的變化[4]。本研究回顧性分析IDC的超聲聲像圖特征與ER、PR及Ki-67陽性率之間的關系,以期利用超聲這一無創、簡便的技術,為預測預后和選擇治療方案提供更多依據。
1 資料和方法
1.1 研究對象
選取2014年6月—2016年12月于上海交通大學附屬第六人民醫院東院及協作醫院進行超聲檢查且病理學檢查證實為IDC的女性患者79例,年齡23~87歲,平均年齡(51.3±10.7)歲。納入標準:未進行過放化療的原發性乳腺癌患者,術前超聲檢查與手術間隔時間較短(10 d之內),多灶性癌取最大腫塊納入分析。
1.2 儀器與方法
采用SIEMENS Acuson S2000超聲診斷儀,高頻線陣探頭,頻率為7~10 MHz。患者取仰臥位,行常規超聲檢查雙側乳腺及腋窩,觀察腫塊大小、形態、邊界、邊緣、鈣化及血供(按Adler分級[5],將病灶內血流豐富程度分為4級:其中0~Ⅰ級定義為乏血供,Ⅱ~Ⅲ級定義為富血供)、淋巴結轉移等。通過超聲工作站記錄數據資料并分析。由美國癌癥聯合會(American Joint Committee on Cancer,AJCC)和國際抗癌聯盟(Union for International Cancer Control,UICC)制定的乳腺癌TNM分期系統可知,直徑≤20 mm的乳腺惡性腫瘤處于T1期[6],多為早期乳腺癌。而乳腺癌的早期診斷與及時治療對預后至關重要,因此依據乳腺腫塊直徑將患者分為腫塊直徑≤20 mm組及腫塊直徑>20 mm組。乳腺癌標本經固定、石蠟包埋、切片及免疫組織化學染色后,觀察ER、PR及Ki-67的免疫染色情況。ER、PR的陽性判斷標準:染色呈陽性的細胞比例>1%時為ER、PR表達陽性;Ki-67陽性率以細胞核內出現棕黃色顆粒為標準,<14%為陰性,≥14%為陽性。
1.3 統計學處理
采用SPSS 21.0進行數據統計分析,計量及計數資料組間比較分別采用t檢驗及χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 乳腺癌患者超聲惡性征象檢查結果
超聲檢查結果顯示,79例腫塊中,腫塊直徑≤20 mm者29例,直徑>20 mm者50例;腫塊形狀規則20例,形狀不規則59例;腫塊邊緣毛刺46例;腫塊伴有微小鈣化41例,無微小鈣化38例;出現腋窩淋巴結轉移41例,無腋窩淋巴結轉移38例;血流顯像分級:乏血供27例,富血供52例。
2.2 ER、PR及Ki-67檢測結果
IDC免疫組織化學檢測結果顯示,ER陽性47例(59.5%,47/79)、陰性32例(40.5%,32/79);PR陽性46例(58.2%,46/79)、陰性33例(41.8%,33/79);Ki-67抗體染色陽性55例(69.6%,55/79)、陰性24例(30.4%,24/79)。
2.3 超聲征象與ER、PR及Ki-67陽性率的關系
IDC超聲表現為邊緣毛刺征及發生淋巴結轉移與ER、PR陽性表達率增高有關;腫塊內微小鈣化、富血供及發生淋巴結轉移與Ki-67陽性率增高有關;而瘤體大小、形態與ER、PR、Ki-67無明顯相關(P>0.05,表1)。
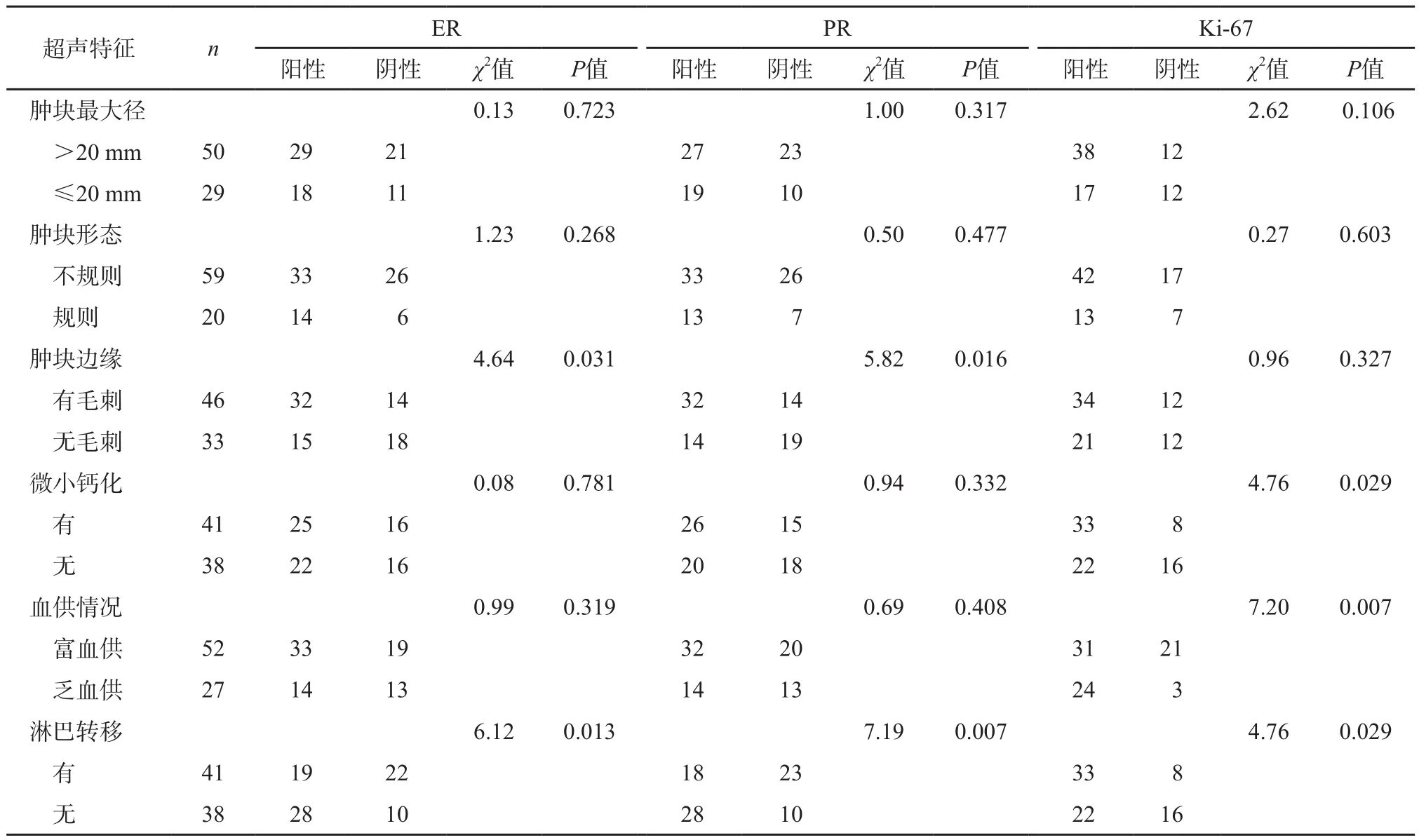
表 1 乳腺 IDC超聲征象與ER、PR、Ki-67陽性率的關系
3 討 論
近年來,乳腺癌的死亡率明顯下降,影像學早期檢出是重要原因之一。然而,因患者對治療的敏感性不同,其預后有很大差異。因此,與乳腺癌預后相關的標志物研究日益受到重視[7]。ER、PR是可預測乳腺腫瘤侵襲性的病理學標志物,其表達水平與患者預后、復發及遠處轉移密切相關。ER或PR陽性表達者中,腫瘤細胞分化較好,對內分泌激素治療敏感,預后較好[8-9]。Ki-67增殖指數可有效評估乳腺腫瘤細胞增殖活性,有研究顯示其在乳腺癌發生、發展和轉移過程中均有重要作用[2]。若在乳腺癌早期Ki-67陽性率就高,則提示腫瘤惡性程度高,發生轉移可能性大,侵襲能力強[9]。隨著醫學技術的發展,有研究發現某些標志物的表達與腫瘤影像學表現之間存在一定程度的相關關系[4]。
本研究79例IDC的ER、PR、Ki-67檢測結果顯示,腫塊體積大小與ER、PR、Ki-67在癌細胞中的陽性率似無明顯相關關系(P>0.05)。但有研究者認為腫塊體積越大,患者的術后臨床恢復效果越差[10]。
本研究中,形態規則組與不規則組ER、PR、Ki-67的陽性率差異無統計學意義(P>0.05),提示病灶超聲聲像圖中形態規則與否與腫瘤侵襲性之間無明顯關系,尚不能通過超聲聲像圖中瘤體的形態特征來推測腫塊ER、PR、Ki-67的陽性率及侵襲能力。但有研究者認為,腫塊形態與ER、PR、Ki-67的陽性率之間有一定關聯,且聲像圖中形態規則的腫塊與ER、PR在癌細胞中的陽性表達具有相關性[11]。
邊緣毛刺征是IDC的典型超聲征象[12],由乳腺小導管及周圍纖維結締組織增生形成,其內有癌細胞浸潤,常常出現在侵襲性低、預后較好的腫瘤中。本研究結果顯示,具有邊緣毛刺征的乳腺腫瘤ER、PR陽性表達增高(P<0.05),提示對內分泌治療比較敏感,此類患者更適宜行內分泌治療;而此類腫瘤的Ki-67陽性率并未顯著增高(P>0.05),提示邊緣毛刺征對轉移及侵襲性的預測能力較弱。
乳腺癌中的微小鈣化是由癌細胞變性、壞死及鈣磷代謝障礙等導致的鈣鹽沉積形成。本研究微小鈣化組中ER、PR、Ki-67陽性率與無微小鈣化組之間差異無統計學意義(P>0.05),提示此類腫瘤對內分泌治療的敏感性欠佳;而此類腫瘤的Ki-67陽性率增高(P<0.05),提示IDC伴微小鈣化者侵襲能力強,預后較差。
滋養血管是腫瘤發生、發展的重要條件之一,腫瘤生長、侵襲和轉移與血管生成緊密相關。腫瘤細胞迅速生長時,需豐富的血管網為其提供營養,也表明當超聲發現瘤體的血供較豐富時,腫瘤整體侵犯能力強,患者預后不佳。乳腺癌是典型的血管生成依賴性病變[13],超聲檢測病灶血供情況有助于判斷腫瘤侵襲能力及預后[14]。本研究提示,IDC血供情況與ER、PR陽性表達無明顯關系(P>0.05),但富血供腫瘤中Ki-67陽性率增高(P<0.05),提示IDC富血供者侵犯及轉移能力強,預后不良。
轉移性淋巴結的超聲檢查所見包括淋巴結失去正常的結構、呈圓形或類圓形、皮質偏心性增厚、髓質回聲消失、被膜不光整、淋巴結內微小鈣化和中晚期常呈融合狀等,淋巴結轉移陽性者多提示腫瘤惡性程度較高,預后較差[15]。本研究顯示,淋巴結陽性轉移組ER、PR陽性率較低,而Ki-67陽性率高于無淋巴轉移組(P<0.05),提示腫瘤侵襲性強,預后較差。
綜上所述,IDC超聲表現為邊緣毛刺征及無淋巴結轉移者,ER、PR陽性率高,對內分泌治療敏感性較高;腫塊內微小鈣化、血流顯像呈富血供及發生淋巴結轉移者,Ki-67陽性率高,提示腫瘤惡性程度高,發生轉移可能性大,侵襲能力強。IDC超聲聲像圖特征與ER、PR及Ki-67陽性率之間有一定的關聯,超聲可為IDC診斷、治療方案選擇及預后評估等提供更多依據。但本研究樣本量較小,需擴大樣本量來進一步驗證超聲聲像圖特征與ER、PR及Ki-67陽性率的關系。

