59例藥源性胰腺炎文獻分析
張許,黨和勤,劉燕琳,陳文文
(泰山醫學院附屬醫院藥劑科,山東 泰安 271000)
胰腺炎是臨床常見急腹癥之一,病因多為膽石癥、高脂血癥及飲酒等。近年來藥源性胰腺炎(drug-induced pancreatitis,DIP) 越來越被關注,DIP指由藥物本身或其代謝產物,或機體特異質反應引起超敏反應而導致的胰腺損傷。有多中心的觀察研究結果提示急性胰腺炎住院患者中約12.5%疑是藥物引起的,5.4%確診為DIP[1]。DIP臨床表現及檢查結果缺乏特異性,且醫師對藥源性疾病警惕性不足,因此部分DIP可能被忽略。本文匯總分析1981~2018年文獻報道的DIP個案,總結其發生的特點和規律,篩選容易引起DIP的藥物,提醒臨床應用這些藥物時需多加警惕。
1 資料與方法
采用文獻檢索中的倒查法和追溯法,以“TI=致+導致+所致+引起+引發+誘發+產生 AND TI=胰腺炎 AND TI=1例”為檢索式,檢索中國知網全文數據庫(CNKI),收集1981年1月至2018年6月發表的有關DIP的個案報道198篇。對所得文獻進行篩選,最終得到文獻56篇,病例59例,涉及醫藥期刊44種,篩選流程見圖1。對患者年齡、性別、基礎疾病、引起胰腺炎的藥物種類、胰腺炎出現的時間、轉歸時間、處理措施、關聯性評價等進行分析。
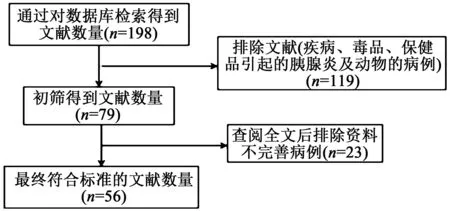
圖1 文獻篩選流程圖
2 結果
DIP屬于藥物不良反應(adverse drug reaction,ADR)的一部分。根據ADR評價相關性原則[2],檢索病例中10例為再次或多次用藥后均誘發胰腺炎,關聯性評價為“肯定”。41例胰腺炎的發生時間與用藥有相關性或有相關文獻支持,停藥及對癥治療后患者癥狀減輕,關聯性評價為“很可能”。5例未注明甘油三酯或未排除膽源性胰腺炎,關聯性評價為“可能”。另外3例患者用藥劑量超過正常用量,雖不符合ADR標準,但確實發生DIP,將其納入亦可提示臨床應用該藥時應警惕。
2.1 性別、年齡與基礎疾病分布 59例病例中女性患者36例(61.02%),男性23例(38.98%)。年齡最小的為2歲6個月,最大的為79歲,具體年齡分布見表1。
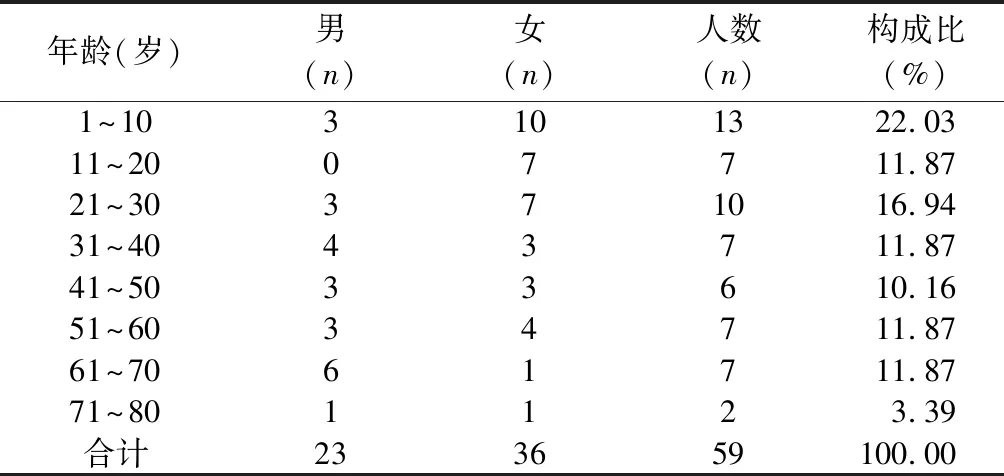
表1 發生藥源性胰腺炎患者性別與年齡分布
59例患者中2例屬于服藥自毒,其余57例均因患病而用藥,涉及原患疾病11種,排在前3位的分別是血液系統疾病(急性淋巴細胞白血病14例,骨髓瘤及非霍奇金淋巴瘤各1例)、消化系統疾病(潰瘍性結腸炎3例,腸結核、自身免疫性肝病、腹腔感染、寄生蟲病及胃潰瘍各1例)和呼吸系統疾病(肺部感染6例,腫瘤1例),具體情況見表2。
2.2 用藥品種及給藥途徑分布 檢索結果共涉及10類藥物37個品種,構成比較多的為抗腫瘤藥物、抗感染藥物及激素相關性藥物,具體情況見表3。
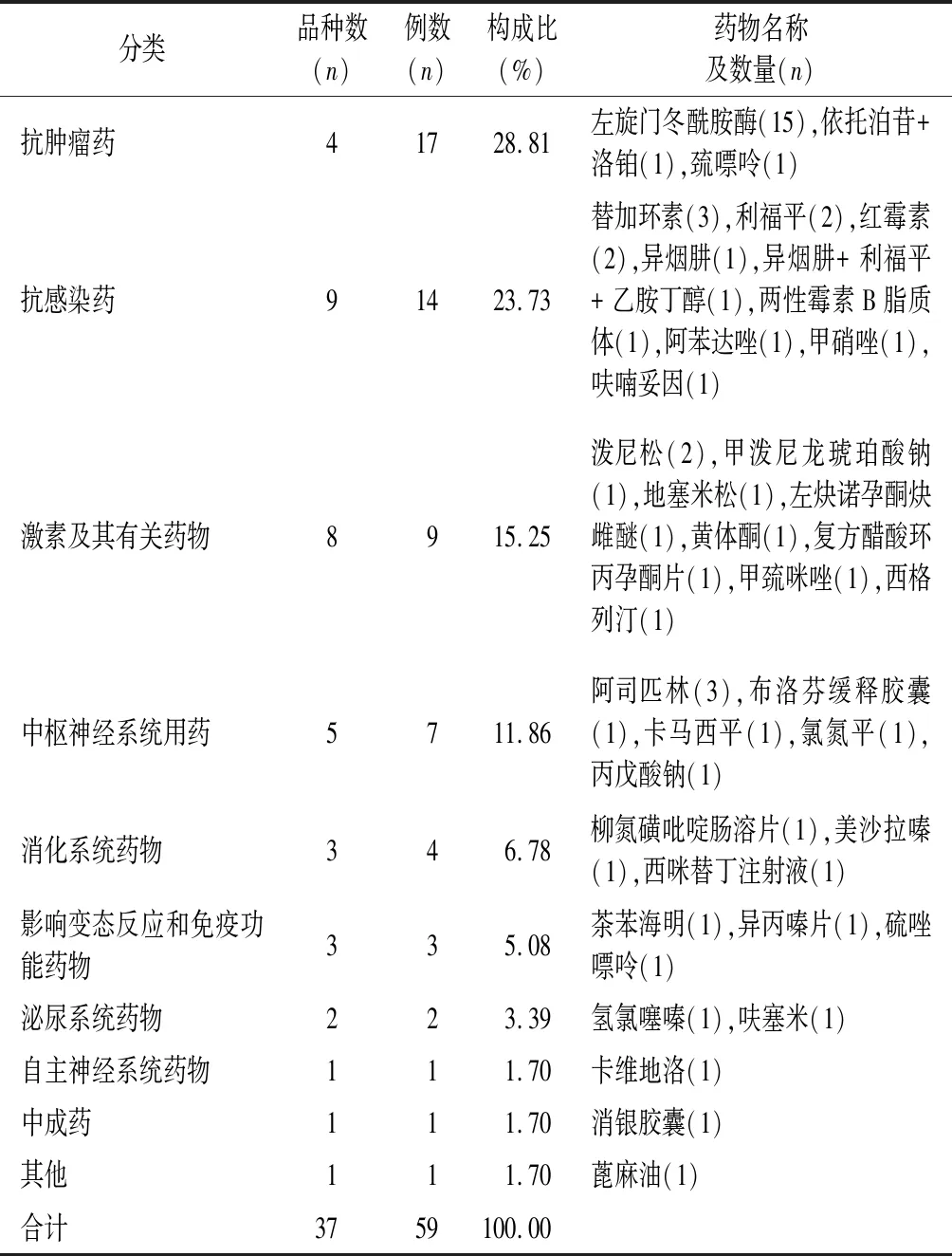
表3 引起胰腺炎的藥物種類分類
2.3 發生DIP的時間分布 DIP發生時間最短的為用藥后2 h,共2例患者均為大劑量用藥,1例服用茶苯海明(50 mg×140片),1例服用羅紅霉素20片。時間最長的為1年(患者服用降壓0號10年,期間3次胰腺炎發作,停用該藥后隨觀6年未再發作)。多數DIP發生于給藥后1~7 d,具體情況見表4。

表4 藥源性胰腺炎發生時間分布
2.4 處理措施及轉歸 59例患者中最終 54例痊愈,占比91.53%,具體治療措施見表5。死亡病例4例,分別為1例服用大劑量鹽酸異丙嗪(140×12.5 mg)自殺患者,2例應用左旋門冬酰胺酶患者,1例應用柳氮磺腸溶片患者及1例長期應用呋塞米口服后改靜滴的患者。還有1例未注明轉歸結果。治愈的54例患者轉歸時間最快的為3 d,最慢的則需要3個月。大多于7 d內轉歸,具體情況見表6。
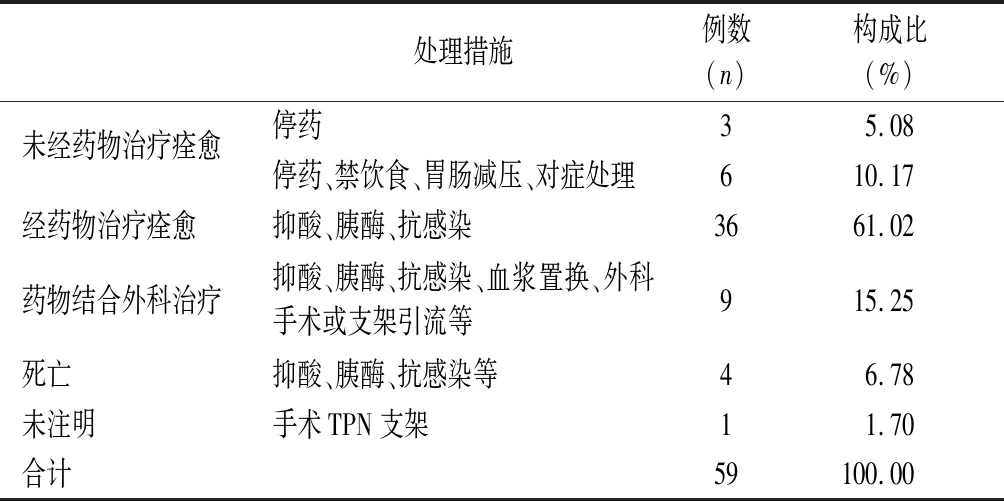
表5 藥源性胰腺炎處理措施

表6 藥源性胰腺炎轉歸時間分布
3 討論
3.1 性別、年齡及基礎疾病與DIP的關系 國外報道DIP的高危人群為兒童、老年人、女性、進展期 HIV感染、炎癥性腸病、化療、復合用藥及接受雌激素或激素替代治療的患者[5]。與本文檢索結果一致。其中未成年患者構成比最高,大多是急性淋巴細胞白血病患者應用左旋門冬酰胺酶(L-asparaginasea,L-Asp)所致,分析原因是該疾病在青少年及兒童中發病率較高,占15歲以下兒童白血病的76%及所有兒童惡性腫瘤的35%[3],而L-Asp可應用于該疾病的多個周期[4],因此高發病率及藥物的廣泛應用導致該藥引起的DIP常發生于未成年患者。
3.2 與藥物品種的關系及發生機制 從結果可見發生DIP最多的藥物為L-Asp,專家共識指出該藥DIP的發生率為0.4%~2%,與其他化療藥聯合時可達10%[3]。原因可能是該藥會導致血清中氨基酸不平衡從而誘發胰腺損傷[6],而胰腺蛋白質合成代謝旺盛,更容易遭到破壞[7]。替加環素引起的DIP國外2010年即有報道[8],本次檢索的3例國內文獻均為2017年之后且均為臨床藥師報道,可見臨床藥師隊伍的興起對用藥安全起到很大作用。替加環素說明書提示該藥有誘發胰腺炎的可能,機制可能是[9-10]:①代謝產物中毒性物質損傷腺泡細胞;②三酰甘油釋放受阻;③膽汁中藥物蓄積。利福平導致DIP的機制可能為該藥經膽汁排泄,形成結晶阻塞膽管而導致胰腺炎[11]。紅霉素導致DIP的報道大多于2011年之前,可能與近幾年應用減少有關,機制可能是該藥引起胃腸道收縮和膽囊排空時引起膽管痙攣而導致胰腺炎。孕激素和雌激素可導致三酰甘油升高,而三酰甘油高于11.3 mmol·L-1時臨床易發生胰腺炎[12],檢索病例中三酰甘油最低的為18.04 mmol·L-1,最高的可達57.6 mmol·L-1,幾例患者停用激素待血脂降至正常后均未再發生胰腺炎。糖皮質激素引起DIP的機制可能是該類藥物引起脂肪微粒凝集導致胰腺栓塞,或大量脂肪酸損害腺泡和局部毛細血管而引發胰腺炎[13]。3例應用阿司匹林的患者用藥原因均為解熱鎮痛,用藥劑量較大,目前臨床應用阿司匹林多為小劑量抗血小板,未見小劑量應用時出現DIP的報道。5-氨基水楊酸類藥物在國外報道較多,亦有報道認為該藥與胰腺炎發病沒有直接聯系,但應用時仍需謹慎[14]。
3.3 與用藥時間的關系 檢索病例中有2例發生在用藥2 h之內,1例為茶苯海明(50 mg×140 片);1例為紅霉素20片頓服,均為大劑量用藥導致。有報道認為用藥后1 h即可發生胰腺炎的可能與用藥劑量過大、滴速過快有關[15],本文檢索情況與報道結論一致。另外3例應用大劑量阿司匹林引起的DIP也是發生在給藥后2 d之內。還有2例雖為長期用藥,但是改變劑量或劑型后發生DIP:1例服用潑尼松3年,加量3 d后發生DIP;1例服用呋塞米3年,改靜滴后發生DIP。59例病例中52.54%的DIP發生在給藥1周以內,提示臨床使用這些藥物1周內需嚴密監測,尤其是遇到誤服大劑量藥物的患者、使用大劑量阿司匹林以及使用上述藥物改變劑型或增加給量劑量時更需提高警惕。而對于DIP發生率較高的L-Asp,本文檢索到的病例中發生時間最短的為1 d,最長的為21 d,提示應用該藥1個月之內均應慎重觀察。
3.4 治療措施及轉歸 檢索病例大多經藥物治療后痊愈,雖然國外指南不推薦藥物治療,多以液體復蘇、對癥支持及外科引流為主[16],但我國目前治療胰腺炎仍以藥物為主[12]。從轉歸時間可見42.59%的患者1周內可恢復,幾例死亡病例均為其它基礎疾病較重或多臟器器官衰竭導致,可見DIP一般預后較好。
綜上所述,DIP的發生并不少見且相對集中,檢索的59例均為個案分析,大多可排除基礎疾病導致的胰腺炎,藥物與DIP相關性較高。DIP大多預后良好,但也會造成患者的痛苦及醫療資源的浪費,目前無推薦預防的方法,早期監測及時發現尤其重要。本文檢索的結果提示醫師及藥師在應用L-Asp、替加環素、利福平、孕激素和雌激素及5-氨基水楊酸類藥物時需密切監護,尤其是給藥后1周內,應用L-Asp監護時間建議延長至1個月。一旦發現腹痛及腹部不適需立即進行相關檢查,切勿當做一般胃腸道反應,及時停藥及采取相關治療措施可獲得較好的預后。

