右心腔聲學造影及肺動脈造影診斷肺動靜脈瘺1 例
周寶風,翟亞楠,陶新曹,劉 敏
(1.中日友好醫院 心臟科超聲心動圖室;2.呼吸與危重癥醫學科;3.放射診斷科,北京 100029)
患者女性,26 歲,無明顯誘因出現劇烈胸痛半日,于2017 年10 月24 日來我院就診。 半日前患者出現胸痛,以右側季肋區為重,疼痛劇烈,無放射性,呈持續性,與呼吸無關,后出現暈厥,約1min;無明顯咳嗽、咳痰;無發熱、咯血,痰中帶血絲,夜間陣發呼吸困難;雙下肢水腫,眼瞼水腫、尿少。急診胸部CT 示右側胸腔積液、右肺膨脹不全、右肺中葉內側段腫塊,診斷為“胸腔積液、右肺占位”,為進一步診治收入院。
入院后行胸腔閉式引流術,引流暗紅色胸水500ml,胸痛癥狀減輕。 胸水病理回示:滿視野紅細胞,未見癌細胞。 體溫36.5℃,心率70 次/min,血壓100/60mmHg。WBC 12.11×109/L,HGB 107g/l,ESR 13mm/h,凝血六項、腫瘤標志物、腫瘤組合、血氧飽和度、貧血三項正常。發育正常,口唇無紫紺、心界不大、心音有力、律齊。胸廓無畸形,呼吸運動右側減弱,右側肋間隙增寬。右下肺叩診濁音,左肺呼吸音清晰,未聞及干濕啰音,右下肺呼吸音消失。超聲心動圖檢查:各房室大小正常,心臟結構及功能未見異常。 2017年11 月1 日行右心腔聲學造影(圖1、2,見封底):經左肘靜脈注右心聲學對比劑(0.9%生理鹽水9ml+1ml 空氣混勻后立即注射),心尖四腔心切面右心房右心室順序充填較好,5 個心動周期后,左心房、左心室可見中量(約11~30個微泡)對比劑氣泡回聲,持續時間較長。右心腔聲學造影提示:肺循環水平肺動靜脈分流,肺動靜脈瘺(pulmonary arteriovenous fistula,PAVF)不除外。 11 月1 日進一步行胸部增強CT(圖3,見封底):各房室大小正常,主肺動脈不寬。 右肺中葉可見明顯強化不規則結節灶,邊緣可見不規則充盈缺損,右側胸腔積液,右下肺膨脹不張,右肺中葉動靜脈畸形(arteriovenous malformation,AVM)并瘤內附壁血栓形成。
11 月9 日局麻下行肺動脈造影及右側肺動脈血管畸形栓塞術。造影可見右肺中葉內側段肺動靜脈異常血管及分流(圖4,見封底)。 應用COOK 微彈簧圈行異常血管栓塞術,手術過程順利,之后造影見血管畸形及分流消失(圖5,見封底)。術后患者癥狀明顯好轉,無胸痛,間斷發熱,最高達37.6℃(考慮為胸腔積液吸收有關)。 術后復查胸部增強CT:右肺中葉內側段AVM 術后,未見充盈缺損,瘤體閉塞(圖6,見封底)。
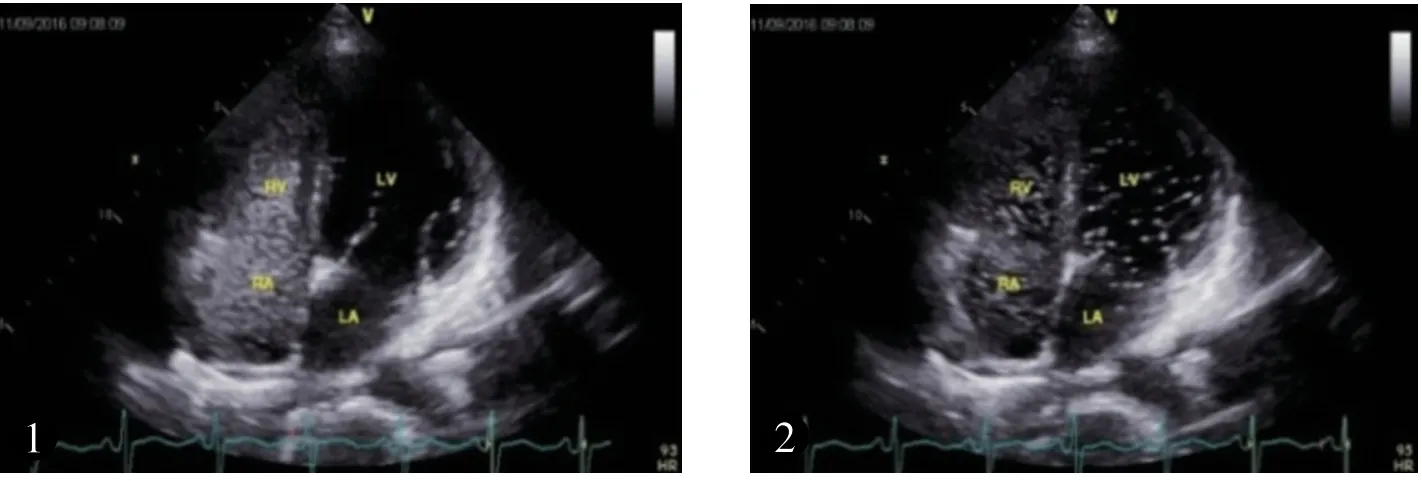
圖1 、2 顯示右心房、右心室充盈后,5個心動周期后左心房、左心室出現對比劑的過程(RA:右房;RV:右室;LA:左房;LV:左室)。
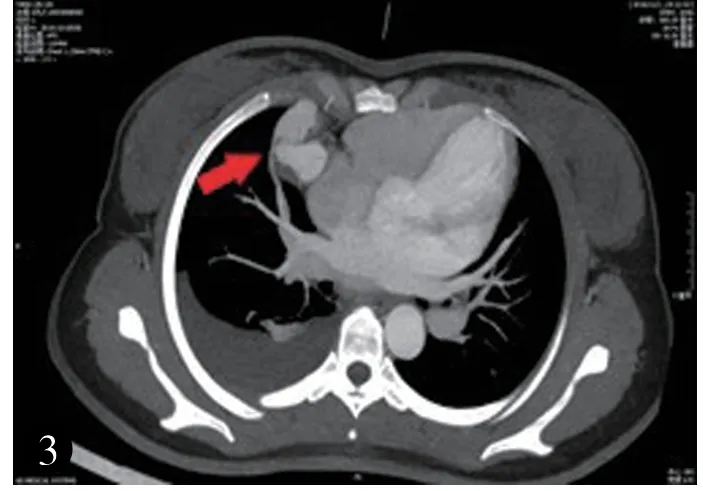
圖3 右肺中葉可見明顯不規則結節灶(箭頭所示)。
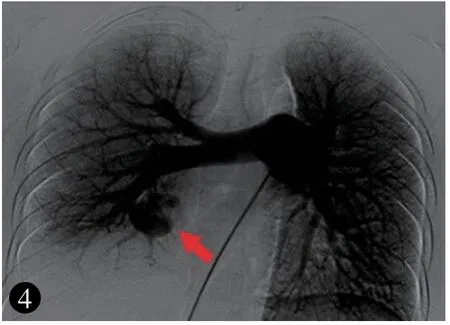
圖4 術前右肺動脈中葉內側支(RPA5)動靜脈畸形(箭頭所示)。
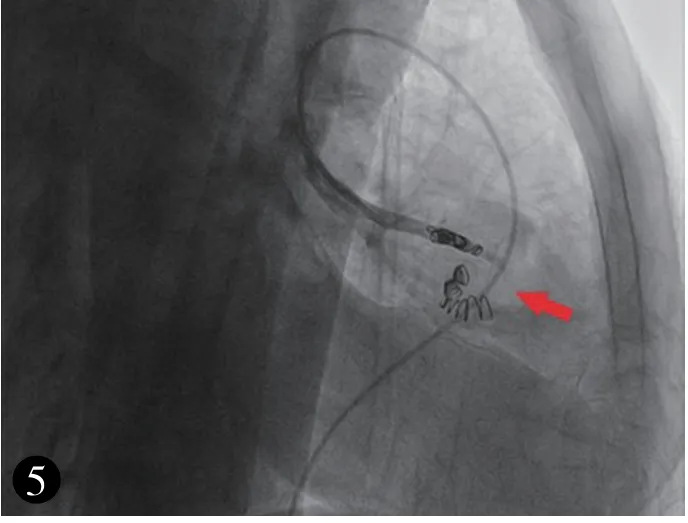
圖5 術中應用COOK微彈簧圈行右肺動脈中葉內側支(RPA5)栓塞術(箭頭所示)。
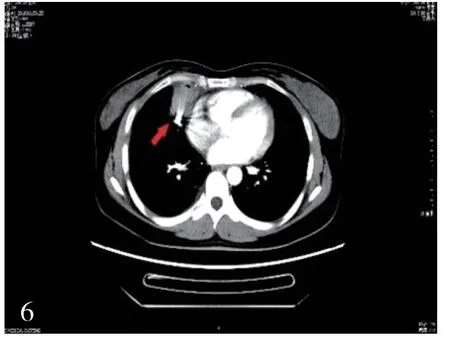
圖6 右肺中葉內側段AVM術后,瘤體閉塞(箭頭所示)。
討論PAVF 在臨床上較少見,其癥狀缺乏特異性,相當多的患者以并發癥為首要甚至唯一的癥狀。本例患者為囊狀肺動靜脈瘺,因分流量較小,故患者未出現低氧血癥。但患者出現陣發呼吸困難,胸部CT 提示右側胸腔積液、右肺中葉內側段腫塊,行胸腔閉式引流出暗紅色胸水,胸水病理滿視野紅細胞,提示有血性液體滲出。 行右心腔聲學造影及胸部增強CT,提示為右肺動靜脈畸形。 隨后行肺動脈造影及右側肺動脈血管畸形栓塞術,證實了上述診斷。本例患者因右心腔聲學造影提示性的診斷,才避免了對右肺內側腫塊穿刺活檢的風險。
PAVF 也稱為肺動靜脈畸形,指肺動脈與肺靜脈之間存在異常血管,直接連接形成肺血管畸形,部分肺動脈血液可通過瘺管經肺靜脈直接回流到左心房。 大多數PAVF 系先天性肺血管畸形,是肺部毛細血管發育畸形所致。 極少數系肺部炎癥、腫瘤、寄生蟲、外傷等后天性病變侵犯肺血管,在肺動靜脈之間形成瘺管所致。 臨床分為2種類型[1]:Ⅰ型為彌漫性肺小動靜脈畸形; Ⅱ型為囊狀PAVF。 本病較少見,多見于青年,分流小者可無癥狀,分流大者由于PAVF 造成肺動脈血液未經氧合,直接進入肺靜脈致血氧飽和度降低,可出現心悸、呼吸困難、胸痛、咯血、紫紺,甚至暈厥、缺氧性發作,患者還可出現杵狀指(趾)。隨著病程延長,動靜脈瘺數目和血管擴張程度有增加的趨勢。 雖然呼吸困難是最常見的癥狀,但大多數患者就醫的直接原因通常是咯血。此外,因肺體循環直接相通,易致感染性心內膜炎、腦膿腫等并發癥。 對本病早期正確診斷具有重要臨床意義,不但能早期治療,提高患者生存質量,甚至能挽救生命。
長期以來,肺血管造影是診斷PAVF 的“金標準”,但這是一種有創性檢查,實際能完成此項檢查的患者很少,且對于微小的多發彌漫性PAVF 常常不能顯示;多層螺旋CT 可從各個角度較清晰地顯示肺血管的解剖和病變特征,在診斷中發揮著重要作用,但其價格昂貴,少數患者可出現造影劑過敏或其他不適,不易做為常規檢查。 右心腔聲學造影檢查雖然不能確定肺靜脈瘺的數目及具體位置,但是一種無創診斷本病的方法[2]。 它通過外周靜脈注入造影劑(0.9%生理鹽水9ml+1ml 空氣混勻)致右心顯影。對于無右向左分流的患者,造影劑微泡很快出現在右房,微泡在通過肺毛細血管床時被濾過而消失,因此整個左心系統看不見造影劑微泡。 若存在心房水平的右向左分流,氣泡在右房出現的同時,1~3 個心動周期之內進入左房。 而對于PAVF 的患者,由于存在肺內右向左分流,造影劑出現于右心后要延遲4~5 個心動周期,氣泡才能進入左房。 如果氣泡可直接通過肺靜脈進入左房,則提示存在肺動靜脈解剖部位的異常。 由于本病是由動靜脈系統“短路”引起,所以常規超聲心動圖心臟各房、室腔內徑大致正常,各心瓣膜形態、活動正常,心內無分流。對于高度懷疑本病的患者,可首做右心腔聲學造影檢查鑒別[3]。
目前治療PAVF 主要方法有手術治療、經導管栓塞治療(transcatheter embolotheapy,TCE)及藥物治療,其中前兩者是目前行之有效的方法:(1) 手術治療是根治性的治療措施。方法包括結扎、肺段切除、肺葉、局部或全肺切除等。手術時應注意PAVF 往往位于臟層胸膜下,且瘺周組織非常薄,很容易破裂出血,必須仔細解剖,細心操作。 嚴重的彌漫性PAVF 是雙側肺移植的適應證。 (2)TCE 是目前治療PAVF 的首選方法[4],具有相對安全、高效、經濟、耐受性好、恢復快特點,可最大限度的保存肺組織,并易于多次重復操作。 但有5%~10%的PAVF 可能出現瘺管再通,需要定期密切隨訪,右心聲學造影不僅可以明確診斷方向,而且可以快速無創評價PAVFS 術后即刻及遠期效果[5]。

