肝脾T細胞淋巴瘤10例及脾臟切除治療后生存情況文獻復習
孫媛媛,張明智
(鄭州大學第一附屬醫院腫瘤科,河南 鄭州 450052)
外周T細胞淋巴瘤是一組異質性淋巴系統惡性腫瘤,約占非霍奇金淋巴瘤的10%。而肝脾T細胞淋巴瘤約占外周T細胞淋巴瘤的1%~2%,在亞洲約為0.2%,是一種罕見的淋巴瘤類型。Farcet等[1]于1990年首次描述了該疾病。其主要表現為發熱,肝、脾腫大,全血細胞減少等。目前,肝脾T細胞淋巴瘤的主要治療方法包括脾切除、環磷酰胺+長春新堿+潑尼松+表柔比星(CHOP)方案化療、類CHOP方案化療及含吉西他濱、左旋門冬酰胺酶方案的化療,但其病情進展快,易復發,生存期短。現對我院經臨床病理學診斷的10例肝脾T細胞淋巴瘤患者的臨床病理資料進行總結,并結合文獻復習探討脾臟切除治療對患者生存預后的影響。
1 資料與方法
入組2013年1月至2017年12月我院收治的10例經臨床病理學診斷為肝脾T細胞淋巴瘤的患者,患者入院后詳細記錄個人信息,詢問病史,進行體格檢查,并行血常規、肝功能、腎功能、生化指標和免疫學指標等檢查,完善腹部超聲、計算機斷層掃描(computed tomography,CT)及骨髓穿刺檢查。對患者進行隨訪,了解其治療方案、目前狀況或生存時間。該病為罕見淋巴瘤類型,病例數少,故我們同時對自1997年1月至2016年12月國內報道的48例肝脾T細胞淋巴瘤病例進行分析總結,排除前期已接受過任何形式相關治療的患者及失訪的患者,共納入38例,根據是否行脾臟切除治療,分為切除脾臟組(19例)和未切除脾臟組(19例)。采用SPSS 23.0對數據進行處理,生存資料分析用Kaplan-Meier法,并行log rank檢驗,檢驗水準α=0.05。
2 結果
2.1 臨床資料本院10例肝脾T細胞淋巴瘤患者中,男4例,女6例,男女比為2:3,中位年齡36(20~71)歲。10例患者全部表現為脾臟腫大、乏力,其中8例合并肝臟腫大,7例伴發熱,7例伴淋巴結腫大,3例患者表現為腹痛,1例患者出現四肢關節疼痛及雙上肢皮疹,1例患者出現間斷口吐鮮血和化療后黑便。10例患者均無黃疸。總結1997年1月至2016年12月國內報道的48例肝脾T細胞淋巴瘤患者,男29例,女19例,中位年齡29(4~75)歲,發熱45例(94%),肝臟腫大41例(91%),脾臟腫大47例(98%),淋巴結腫大21例(44%,有待進一步探討),2例(2%)累及中樞,1例(2%)累及皮膚。見表1、2。
2.2 實驗室檢查本院10例患者血常規均異常,表現為一系、二系或三系減低,白細胞(1~7.7)×109·L-1,血紅蛋白57~119 g·L-1,血小板(10~175)×109·L-1。監測患者肝功能示谷丙轉氨酶(ALT)6~201 u·L-1,谷草轉氨酶(AST)7~178 u·L-1,其中3例患者肝功能明顯異常。乳酸脫氫酶(LDH)96~1 046 u·L-1。其余實驗室檢查未見明顯異常。文獻復習的48例患者,白細胞、血紅蛋白、血小板減少分別為26例(54%)、32例(67%)、33例(69%),ALT、AST異常分別為19例(40%)、16例(33%)。見表2。
2.3 病理及免疫組化本院10例患者中骨髓涂片3例異常,2例內可見吞噬細胞,另1例中淋巴細胞占18.8%,異常淋巴細胞占8.4%,形似“淋巴瘤樣細胞”。骨髓流式細胞學檢查除1例患者未查外,3例未累及,6例均可見異常T淋巴細胞。骨髓活檢:2例未查,7例無異常,1例內散在或小灶性小淋巴細胞浸潤,表達CD3標記。肝脾T細胞淋巴瘤患者CD3(+),所有已查CD2、T細胞內抗原1(T cell intracytoplasmic antigen 1,TIA-1)患者均為(+),部分患者CD4、CD8、CD56、CD20為陽性表達,部分患者為陰性表達。10例患者均未行αβ/γδ表型測定。此10例淋巴瘤患者病理均診斷為:非霍奇金淋巴瘤,肝脾T細胞淋巴瘤。收集的國內報道的48例肝脾T細胞淋巴瘤病例數據顯示,與以往報道相同,γδ型占絕大多數,而ɑβ型少見。所有行免疫組化相關檢查的患者中,18例(100%)CD2(+),39例(98%)CD3(+),均不表達CD4、髓過氧化物酶(myeloperoxidase,MPO),部分表達CD8、CD56、CD68、TIA-1。腫瘤細胞多侵及肝、脾、骨髓,經統計有4例骨髓涂片顯示合并噬血,8例行骨髓流式細胞學檢查者中有5例異常,20例骨髓活檢者中14例異常。
2.4 治療及預后本院10例患者中,7例經切除脾臟治療,3例未切除脾臟。后續患者分別行長春新堿+柔紅霉素+環磷酰胺+潑尼松(VDCP)、吉西他濱+順鉑+地塞米松+培門冬酶(DDGP)、吉西他濱+順鉑+地塞米松(GDP)、老年分割CHOP、吉西他濱+順鉑+地塞米松+沙利度胺(GDPT)等化療方案(表1)。10例患者中,3例患者已死亡,5例患者治療后定期復查或中藥維持,另2例患者隨訪至最后一次入院治療,出院后失訪。48例肝脾T細胞淋巴瘤患者回訪中,排除前期已接受過任何形式相關治療的患者及失訪的患者10例后,納入的38例患者分為2組。切除脾臟組19例在隨訪時間內死亡7例,總生存時間(23.77+4.77)個月;未切除脾臟組19例在隨訪時間內死亡11例,總生存時間(18.64+5.00)個月。2組的總生存率比較差異無統計學意義(63.2%、42.1%,P=0.065)。見圖1。

表1 本院10例肝脾T細胞淋巴瘤患者的臨床表現及隨訪
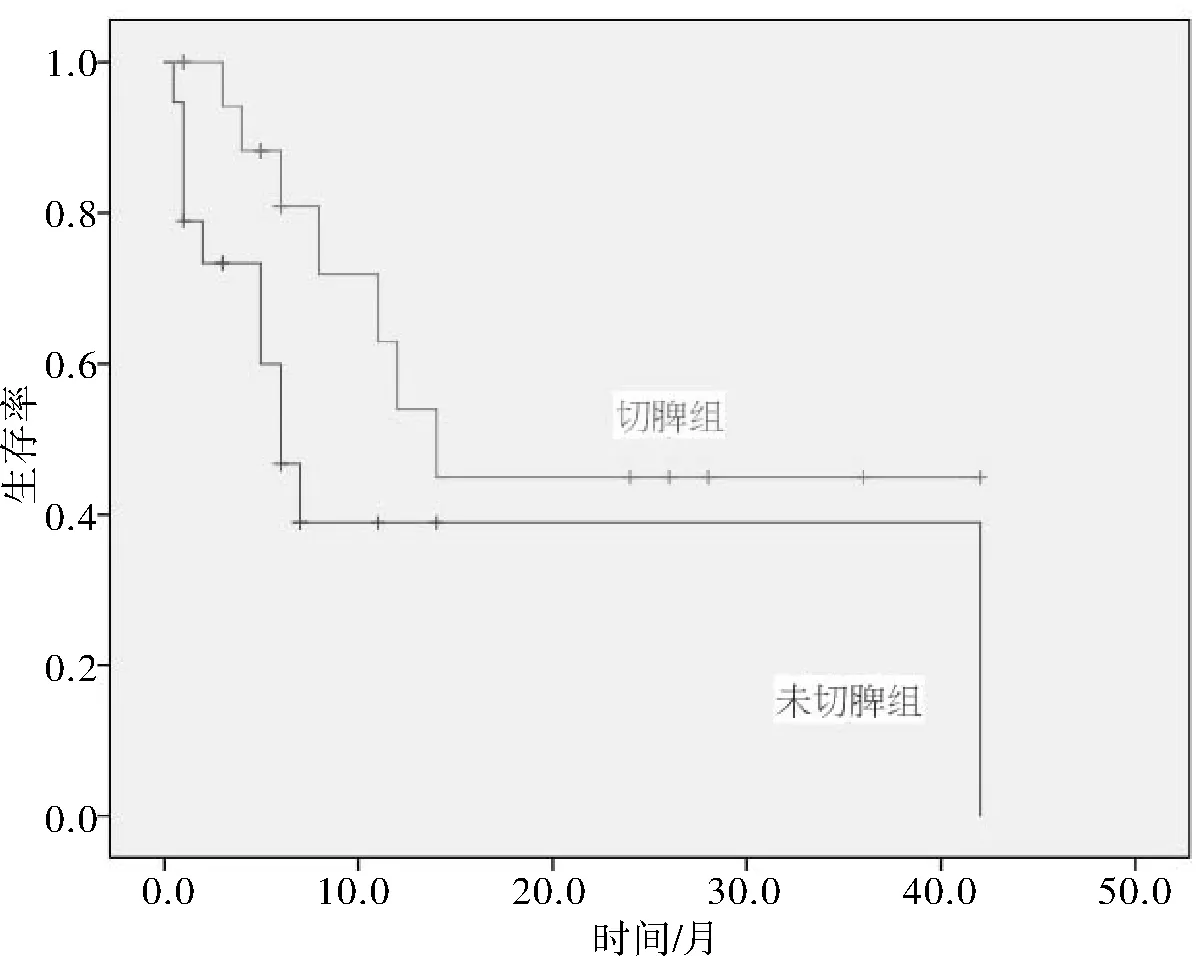
圖1 2組總生存曲線比較
3 討論
3.1 肝脾T細胞淋巴瘤病因目前,肝脾T細胞淋巴瘤的病因及發病機制尚不明確,已知異常染色體i(7q)為肝脾γδ T細胞淋巴瘤獨特的病理學特點[2]。肝脾T細胞淋巴瘤發生還可能與免疫抑制及長期抗原刺激有關,多發生于器官移植后及患自身免疫病的患者,這是因為這類患者長期應用免疫抑制劑治療,如巰嘌呤類似物、腫瘤壞死因子α抑制劑,其發生肝脾T細胞淋巴瘤的風險比正常人增高。瘧原蟲感染、EB病毒感染導致患者長期接受抗原刺激,也使其可能易患肝脾T細胞淋巴瘤,但尚無明確證據。Ohshima等[3]應用EBER探針原位雜交技術,發現在3例肝脾γδ T細胞淋巴瘤患者的腫瘤細胞中,EB病毒RNA高表達,其中2例存在EB病毒末端重復序列克隆帶。同時,EB病毒感染可促進細胞因子等分泌,進而誘導細胞活化,故推測其在肝脾γδ T細胞淋巴瘤的發病中發揮作用。而EB病毒常見于B細胞淋巴增殖性疾病,T細胞中相對少見,部分病例雖EB病毒抗體持續高滴度,但是腫瘤細胞中EB病毒陰性,因此,研究認為EB病毒感染在肝脾T細胞淋巴瘤發生過程中發揮非關鍵作用,可能僅為后期事件。
3.2 肝脾T細胞淋巴瘤臨床表現中青年男性患者多見,本研究結果男女比例與Weidmann等[4]報道的男女比例3:1有差別,分析可能與地區差異有關。患者長期發熱、乏力,因肝脾腫大常感腹脹不適、腹痛,多有體質量減低,伴或不伴淋巴結腫大,本次報道的10例患者中有7例存在淋巴結腫大,而收集的48例患者中21例存在淋巴結腫大,但這些病例并非全部對淋巴結進行活檢,因此,尚不能肯定是腫瘤侵犯還是淋巴結反應性增生,此外,患者還存在貧血、出血、黃疸等表現,部分患者合并噬血細胞綜合征。肝脾T細胞淋巴瘤進展快,病程呈侵襲性,現有的針對該病的治療效果差,患者預后差,生存期短。
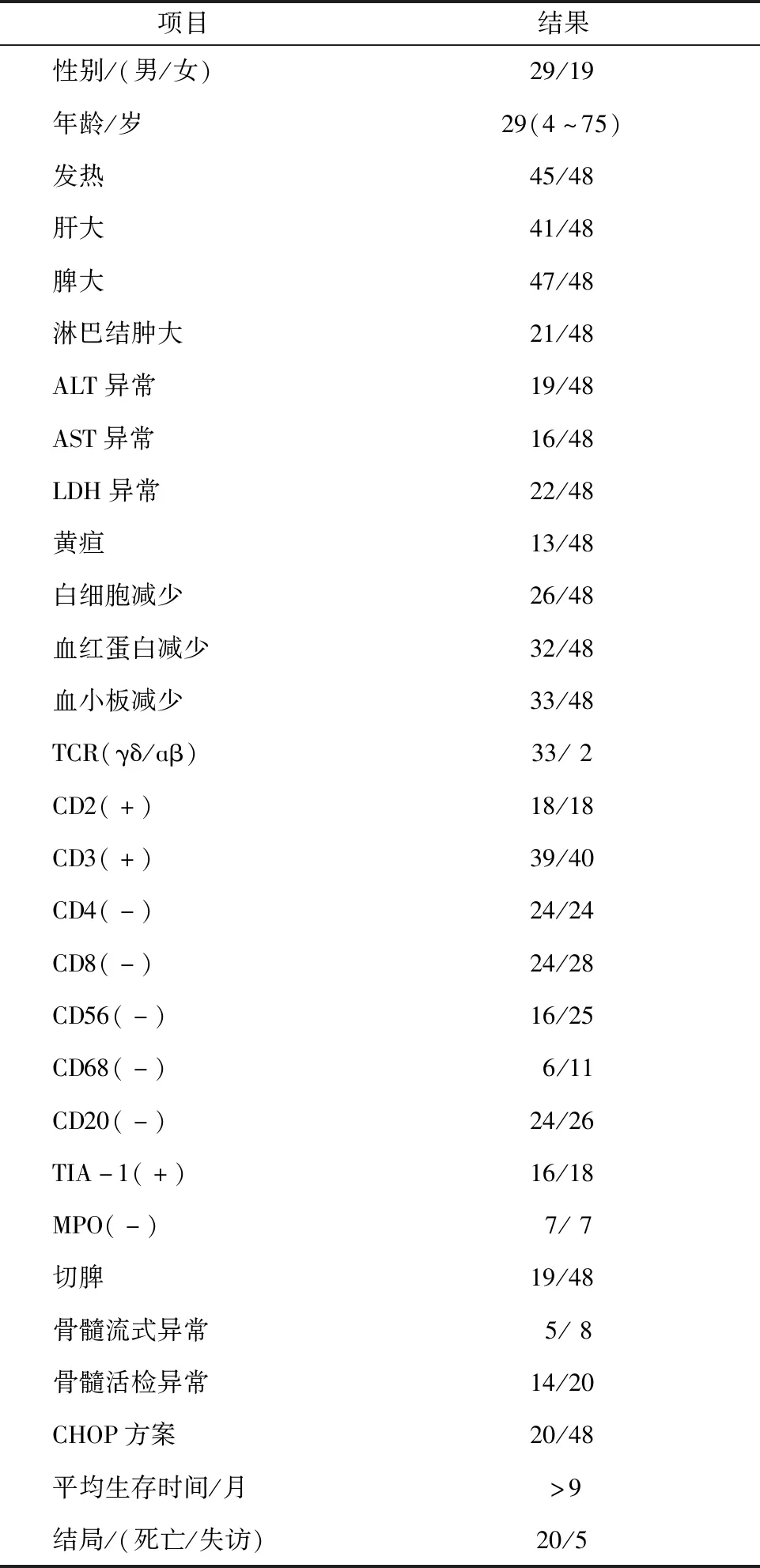
表2 文獻報道的48例肝脾T細胞淋巴瘤患者臨床資料總結 n/N
3.3 肝脾T細胞淋巴瘤檢查檢驗結果外周血多為一系、二系或三系減少,血小板減少者更常見;ALT、AST、LDH、血沉可升高,可能與疾病易侵及骨髓及肝臟有關。腫瘤細胞多侵犯骨髓竇內,脾臟主要為紅髓,而白髓萎縮或消失,沿肝竇浸潤,表現為肝竇擴張,而肝門常不受侵犯。患者多采取脾臟切除、穿刺活檢、肝臟穿刺活檢,較少行腫大淋巴結活檢。病理活檢腫瘤細胞免疫表型多表現為CD2(+)、CD3(+)、CD4(-)、CD8(-)、CD5(-)、CD7(+)、C20(-)、CD45RO(+)、TIA-1(+),不表達穿孔素、顆粒酶等細胞毒性分子。在文獻復習的48例患者中,所有CD4均為(-),而在本次報道的10例患者中存在部分陽性者。Lu等[5]報道的17例肝脾T細胞淋巴瘤中也存在1例CD4(+)。本研究病例中淋巴瘤骨髓侵犯相較Falchook等[6]報道的比例低,一方面可能與地區、人種差異有關,另一方面,48例患者行骨髓流式細胞術及骨髓活檢的病例較少,故總結的骨髓侵犯發生率并不能代表肝脾T細胞淋巴瘤的骨髓侵犯比例,同時,我們應該意識到,肝脾T細胞淋巴瘤作為一類高侵襲性腫瘤,有骨髓侵犯的可能性,因此,建議將骨髓活檢作為一種有用的診斷工具,為患者臨床診斷分期及治療提供依據[7]。腹部超聲及CT都可顯示患者肝脾腫大。原發性惡性脾淋巴瘤CT檢查可出現4種表現:均勻彌漫型、粟粒結節型、多腫塊型及巨塊型[8]。
3.4 肝脾T細胞淋巴瘤治療臨床上,大多患者采取脾臟切除術,一方面作為診斷方式,另一方面作為緩解臨床癥狀的治療手段。雖然經過文獻復習等發現,切除脾臟組總生存時間(23.77+4.77)個月,大于未切除脾臟組總生存時間(18.64+5.00)個月,并且總生存率切除脾臟組大于未切除脾臟組,但2組總生存率比較差異無統計學意義(63.2%、42.1%,P=0.065)。這提示該方法可改善外周血減少,預防脾破裂,但并不能控制疾病進程,患者仍需接受化療,而目前暫無針對肝脾T細胞淋巴瘤的標準方案,臨床主要應用CHOP方案、CHOP類似方案及包含吉西他濱、左旋門冬酰胺酶的化療方案等。馮燁等[9]發現年齡與患者預后有相關性,而性別、種族、Ann Arbor分期、診斷年份、是否行原發部位手術治療均與預后無相關性。Tanase等[10]回顧分析25例肝脾T細胞淋巴瘤患者,其中18例行異基因造血干細胞移植,7例行自體造血干細胞移植,中位隨訪36個月,分別有2例和6例復發,因此化療后達到完全緩解的患者,為減少疾病復發風險,建議患者行造血干細胞移植。嘌呤核苷類似物,如噴司他丁,對γδT細胞淋巴瘤具有選擇性殺傷作用,單藥治療可迅速有效減少循環的γδ腫瘤細胞,顯著改善肝脾腫大及B癥狀,一些單克隆抗體(如貝伐單抗、阿倫單抗)、葉酸拮抗劑(如普拉曲沙)、蛋白酶體抑制劑(如硼替佐米)、免疫調節劑(如來那度胺)等藥物臨床上已經用于治療多種類型的淋巴瘤患者[11],但其對肝脾T細胞淋巴瘤的療效仍有待研究。通過以上治療方式,患者僅能獲得短暫的緩解,大多很快復發。肝脾T細胞淋巴瘤進展快速,病死率高,我們今后仍應積極探索其他化療方案及針對該疾病的靶向藥物,以期提高患者的治愈率,延長其生存時間。

