128例抗腫瘤藥物不良反應現狀分析
李丹
(河南省安陽市腫瘤醫院 藥劑科,河南 安陽 455000)
化療是惡性腫瘤的主要治療方式,具有普遍性和經濟性,具有一定效果,但其應用受到抗腫瘤藥物不良反應(adverse drug reaction,ADR)的限制[1]。在正常劑量下,抗腫瘤藥物ADR依舊不可避免,ADR不僅對患者身心造成損害,也影響化療效果和預后,如何減少抗腫瘤藥物ADR發生率是臨床關注要點[2~3]。為減少患者痛苦,預見性防治ADR,指導臨床用藥,本文選擇128例抗腫瘤藥ADR患者進行分析研究,現報道如下。
1 資料與方法
1.1 研究方法與觀察指標
選擇本院2015年6月-2018年6月抗腫瘤藥物不良反應患者128例,納入患者均知情同意本研究,并獲院倫理委員會批準。首先收集患者一般資料,包括年齡、性別等,其次再收集患者ADR報告,對其年齡、藥物情況,包括服藥種類臨床常見抗腫瘤藥物種類如烷化劑類、抗生素類、激素類及抗代謝類等)、服藥方式(靜脈注射、靜脈滴注及口服等)、劑量(單一用藥、聯合用藥、序貫用藥等及每日服藥次數、每次服藥劑量)等,并對ADR表現如惡心、嘔吐、唇周麻木、心電圖異常及骨髓抑制等數據進行分類整合,其中ADR關聯性評價標準依照《藥品不良反應評價判斷標準》[4]進行評價,根據用藥和ADR發生順序、停藥后ADR情況、再次使用該藥物ADR情況、激發試驗是否為陽性及是否有文獻資料佐證等資料,運用綜合分析推理法將藥品與ADR的關聯性分為肯定有關、很可能有關、可能有關、可能無關及無法評價。
1.2 統計學方法
本文涉及所有數據均采用SPSS 19.0軟件分析,對于各種構成比等無序性計數資料均以百分比(%)形式表示,均采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 ADR患者一般情況
128例ADR患者各年齡段分布如表1所示,51~60歲年齡段占總人數比例最多,為32.81%,其次是61~70歲,占據26.69%;性別比例基本符合1∶1。
2.2 ADR患者服藥情況
表2顯示,128例腫瘤患者涉及不同藥物共12種,包括烷化劑類、抗生素類、激素類及抗代謝類等,其中氟尿嘧啶服用頻次最高,占18.75%,其次是環磷酰胺(16.41%)、紫杉醇(14.06%);其中91(71.09%)例患者為聯合用藥,37(28.91%)例僅使用單種藥物;ADR發生次數合計179次(聯合用藥患者ADR情況按照其所服用的每種藥物記錄),其中17次為嚴重ADR,表現為劇烈消化道反應,急劇白細胞減少,涉及藥物主要為氟尿嘧啶、環磷酰胺、紫杉醇及多西他賽等,162次為一般ADR,有輕微頭痛、發熱、惡心、嘔吐及食欲減退等;所有藥物中引起ADR次數最多的藥物為氟尿嘧啶,共計引起29次,占總發生次數的16.20%;128例患者給藥途徑靜脈注射、口服及介入分別為117(91.41%)例、7(5.47%)例和4(3.13%)例。
2.3 ADR累及部位及主要表現
128例患者主要累及系統-組織由高到低依次是消化系統74(41.34%)、血液系統27(15.08%)、神經系統25(13.97%),分別表現出食欲減退、腹痛腹瀉、骨髓抑制、血液指標異常、麻木及眩暈等對應系統癥狀。見表3。
2.4 ADR關聯性
根據《藥品不良反應評價判斷標準》判定,128例ADR患者判定為肯定相關、很可能相關、可能相關及可疑的例數分別是37(28.91%)、46(35.94%)、43(33.59%)和2(1.56%)。
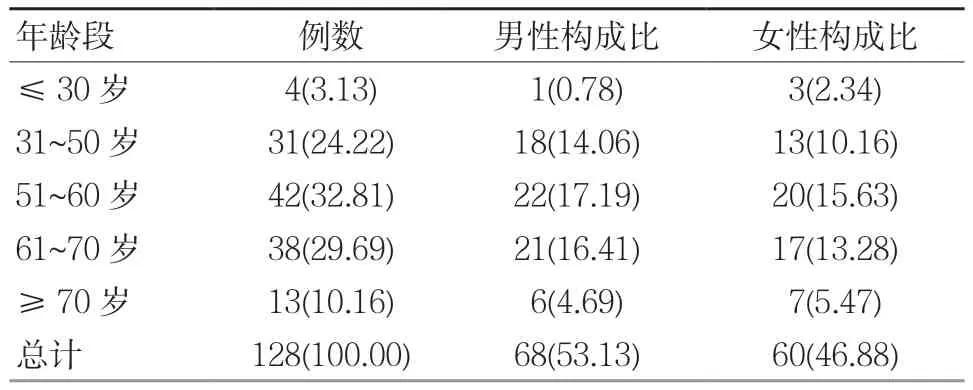
表1 ADR患者一般情況 例(%)
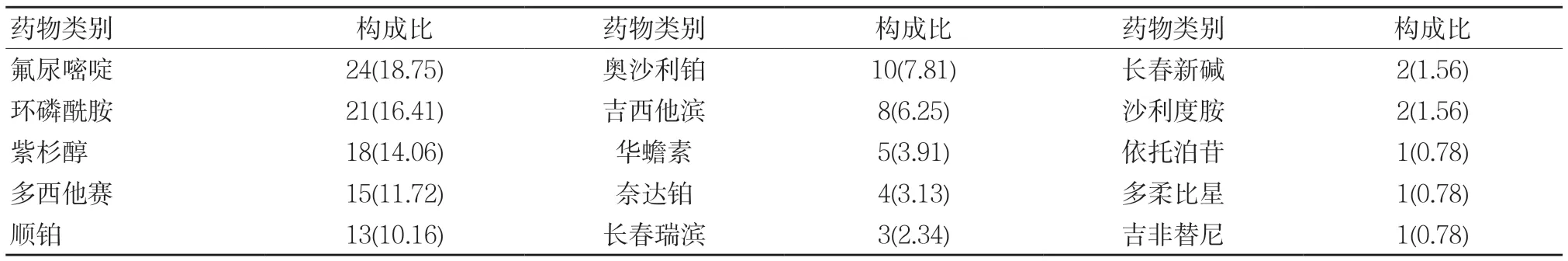
表2 ADR患者藥物服用情況 例(%)
3 討論
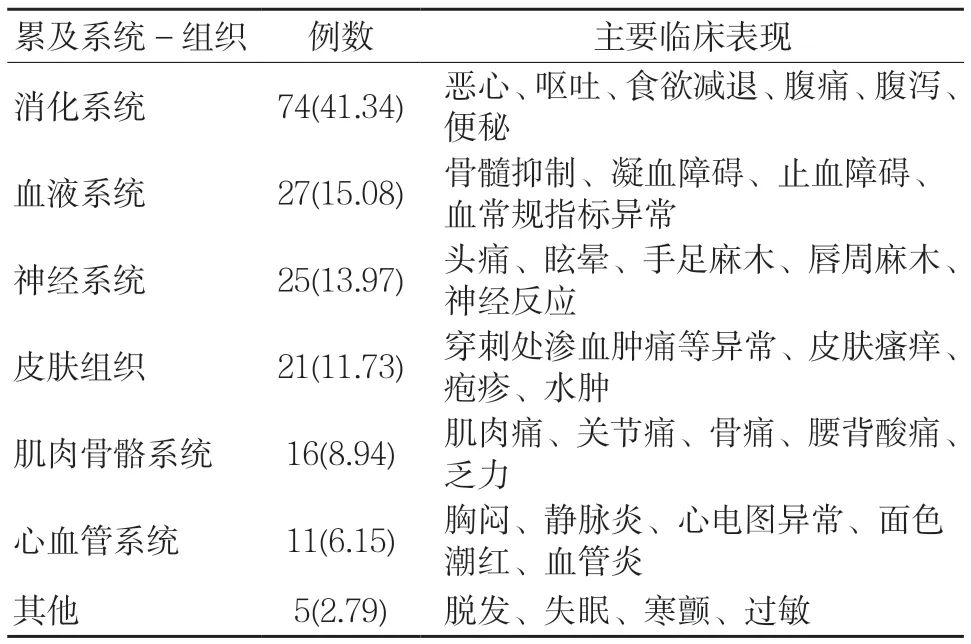
表3 ADR累及部位及主要表現 例(%)
3.1 ADR發生群體
本文結果顯示,128例研究患者中男女性別比例接近于1∶1,男性患者略多于女性患者,考慮可能與吸煙男性較多有關,盡管男女比例沒有顯著差異,但在臨床上應注意根據男女患者體質不同制訂個性化化療方案,普遍而言女性身體素質遜于男性,器官、組織較為敏感且耐受性較差,提示臨床用藥可根據患者ADR情況酌情增減、更換藥物。此外,流行病學上顯示抗腫瘤藥物ADR多發、常發于51~60歲患者,其次是61~70歲這一年齡段,說明老年患者可能是ADR的易發人群,這可能與老年患者各方面身體機能退化及肝腎等器官無法對藥物進行有效代謝有關,加上腫瘤、化療對患者的消耗,ADR更易出現。研究發現,50~70 歲這一年齡段是消化系統腫瘤(胃癌)、生殖系統腫瘤(乳腺癌)發生的重要時期[5]。對此,臨床治療中應根據患者年齡,綜合考慮其身體素質,給予必要預防措施。
3.2 ADR服藥情況
128例患者中服用抗腫瘤藥物總計12種,使用次數由多至少依次是氟尿嘧啶(18.75%)、環磷酰胺(16.41%)、紫杉醇(14.06%)、多西他賽(11.72%)。氟尿嘧啶是一類廣譜抗腫瘤藥物,具有多條藥理作用途徑,可抑制多種腫瘤細胞的生長、增殖,通常與多西他賽、奧沙利鉑等聯合治療,這可以解釋為何氟尿嘧啶在128例患者中基數較大,同時也說明聯合用藥可能是惡性腫瘤的普遍選擇,本文可見71.09%的患者為聯合用藥。氟尿嘧啶有效劑量與中毒劑量之間的差值較小,在有效殺傷腫瘤細胞的同時對正常細胞也有較強毒副作用[6]。本文統計后發現,128例患者共發生ADR次數179次,引起ADR次數最多的藥物是氟尿嘧啶,共計引起29(16.20%)次。因此筆者認為,臨床惡性腫瘤的治療為彌補體質較差等原因造成的療效折扣,提高治療效果,聯合用藥是醫患雙方的共同選擇,但多種藥物聯用可能出現藥物相克、藥效減低及增加毒副作用等現象,提示臨床治療不僅要關注療效,也應注意關注各類藥物藥性、藥理、禁忌證以及患者耐受水平等。此外,研究發現,91.41%的患者均為靜脈注射給藥,口服給藥和介入給藥僅占少數,與文獻[7]稱靜脈注射為抗腫瘤藥物最普遍給藥方式一致。抗腫瘤藥物普遍具有細胞毒性作用,通過靜脈注射可能會發生滲漏,藥物滲出血管外進入皮下或組織,造成正常活躍細胞死亡,這或許是ADR產生的直接或間接原因,故抗腫瘤藥物應當重視靜脈注射。
3.3 ADR累及部位及對應措施
表3顯示,本文納入患者發生抗腫瘤藥物ADR主要累及的系統或組織前3位分別是消化系統74(41.34%)、血液系統27(15.08%)、神經系統25(13.97%),分別表現出惡心嘔吐、食欲減退、腹痛腹瀉,骨髓抑制、血液指標異常,麻木及眩暈等對應系統癥狀。順鉑是目前致嘔吐作用最強的抗腫瘤藥物,其對消化系統的傷害主要通過損傷消化道黏膜,導致羥色胺等物質的釋放和激活,引起嘔吐中樞興奮;抗腫瘤藥物中的某些化學成分對催吐感受區的作用也是消化道不良反應發生的機制之一[8]。血液系統反應則以骨髓抑制為主,骨髓抑制對免疫功能有較大影響,應當重點關注,對于造血系統障礙或免疫低下患者,理當禁用此類藥物,從目前抗腫瘤藥物應用、研究來看,只有極少數藥物未觀察到骨髓抑制反應,有強烈致嘔作用的順鉑,因其較強的抗癌活性仍在使用[9]。因此,臨床用藥無法做到禁用此類具有明顯ADR抗腫瘤藥物,只能在使用時謹慎考慮,實時監測,必要時給予骨髓抑制患者骨髓再生刺激藥物、廣譜抗菌藥。抗腫瘤藥物的神經毒性機制尚未完全清晰,猜測可能與藥物本身(如鉑類)在體內積蓄過多及藥物體內代謝產物損傷神經有關[10],提示腫瘤研究不僅要加強用藥規范、合理,強調ADR監管,更應加大研發新藥力度,研制ADR少甚至沒有的抗腫瘤藥物或是未來腫瘤研究的主要趨勢。
綜上所述,抗腫瘤藥物多發于年齡較大、聯合用藥及靜脈注射患者,主要累及消化系統,臨床治療可重點關注此類患者,盡可能防治、減少ADR。

