氨甲環酸不同給藥方式對全髖關節置換術患者 術后出血的影響
張 巍 王 鵬 許士超 劉立國 張 力
全髖關節置換術是目前治療髖部疾病最常用的方法之一,隨著人口老齡化趨勢加劇及關節外科技術、材料科學的不斷發展,行全髖關節置換術患者逐年上升[1]。相關調查數據顯示,在我國每年約有20 萬無菌性股骨頭壞死、股骨頸骨折、髖關節骨性關節炎、類風濕性關節炎等髖關節疾病患者需接受全髖關節置換術,但髖關節置換術出血量多使其應用受到一定限制[2]。研究數據顯示,全髖關節置換術出血量最高可超過1000 ml,輸血率高達30%~60%[3]。氨甲環酸一種纖溶酶原抑制劑,可通過與纖溶酶及纖溶酶原上的纖維蛋白結合點競爭性結合而抑制纖溶起到止血作用[4]。目前對于全髖關節置換術中氨甲環酸給藥方式尚無統一標準,靜脈滴注氨甲環酸可有效減少顯性失血量,在關節腔內局部注射可降低引流量,而對于靜脈給藥聯合局部用藥已有研究證實可明顯提高療效,且不增加不良反應[5]。但對于聯合用藥有學者主張在靜脈滴注基礎上加以術中噴灑及關節囊縫合前注射[6],另有研究者則在靜脈滴注基礎加以關節囊縫合前注射[7]。目前對于上述兩種給藥方式的比較未見研究報道,理論上不適量地使用氨甲環酸可過度抑制纖溶導致血栓形成,因此有必要對兩種給藥方式的療效及并發癥發生情況進行探究。筆者就不同給藥方式氨甲環酸對全髖關節置換術術后出血的影響進行分析,現報道如下。
1 資料與方法
1.1 一般資料
選取2016年2月至2018年7月于盤錦市中心醫院骨四科行全髖關節置換術的94 例患者作為研究對象。病例納入標準:首次接受單側人工全髖關節置換術;神志清醒,智力正常,可與醫護人員進行正常交流;均簽署了知情同意書。排除標準:凝血功能障礙;出血性疾病;對本研究藥物過敏;感染性疾病;肝腎功能異常。
采用隨機數字表法將患者分為對照組與觀察組,每組47 例。對照組男24 例,女23 例;患病部位:左側25 例,右側22 例;年齡53~67 歲,平均(62.09±3.17)歲;體重指數(BMI)為19.82~25.18 kg/m2,平均(22.08±2.04)kg/m2。觀察組男22 例,女25 例;患病部位:左側29 例,右側18 例;年齡51~65 歲,平均(62.44±3.29)歲;BMI 為19.71~25.40 kg/m2,平均(22.15±2.33)kg/m2。兩組患者性別、年齡、BMI 等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
兩組患者均由同一組具5年以上臨床經驗的醫護人員采用后外側入路進行全髖關節置換術,采用椎管內麻醉或全身麻醉,采用施樂輝有限公司提供的生物型假體。對照組在麻醉開始前10 min 給予氨甲環酸注射液(廣州白云山天心制藥股份有限公司,批準文號:國藥準字H20056987,規格:10 ml∶1.0 g)10 mg/kg 以0.9%氯化鈉注射液150 ml 溶解后靜脈滴注;術中將1 g 氨甲環酸溶于0.9%氯化鈉注射液40 ml 中,在切口關閉前注入關節腔,并放置引流管,將引流管夾閉3 h 后開放。觀察組術前給藥方式同對照組,術中將3 g 氨甲環酸用0.9%氯化鈉注射液120 ml 后分成三等份,在安裝髖臼假體前以紗布蘸取氨甲環酸溶液填塞髖臼側壁,5 min 后取出,安裝假體,股骨側擴髓后蘸取氨甲環酸溶液填入髓腔,持續5 min 后取出紗布安裝假體,剩余40 ml于切口關閉前注入關節腔,放置引流管并將引流管夾閉3 h 后開放。精確記錄兩組患者術中出血量,術后第2 天拔出引流管并記錄引流量。所有患者術后8 h 開始口服利伐沙班每天10 mg,至術后35 d。術后第2 天晨查血常規、血凝。當血紅蛋白低于70 g/L、紅細胞壓積(HCT)低于25%,或血紅蛋白為70~90 g/L 合并呼吸費力、心率過快等癥狀時予以輸同型濾白紅細胞懸液。術后第5 天復查下肢深靜脈超聲排除下肢深靜脈血栓形成。患者出現咳嗽、咳痰、咯血、胸痛等肺栓塞癥狀則查肺動脈CT 血管造影(CTA)排除肺栓塞。
1.3 觀察指標
比較兩組患者顯性失血量、隱性失血量、輸血量、凝血功能、深靜脈血栓及肺栓塞發生情況。顯性失血量=術中出血量+術后總引流量;隱性失血量=(術前血紅蛋白值-術后血紅蛋白最低值)-(顯性失血量+自體血回輸量+異體血輸血量),10 g/L 血紅蛋白值相當于400 ml 出血;凝血功能:比較兩組患者凝血酶原時間、部分活化凝血酶原時間;記錄深靜脈血栓及肺栓塞發生情況。
1.4 統計學分析
采用SPSS 22.0 統計軟件進行數據分析,計量資料以±s表示,組間比較采用t檢驗,計數資料以百分率表示,組間比較采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 顯性失血量、隱性失血量、輸血量比較
兩組患者顯性失血量、隱性失血量、輸血量比較差異均無統計學意義(均P>0.05)。見表1。
表1 兩組患者顯性失血量、隱性失血量、輸血量 比較(ml,±s)
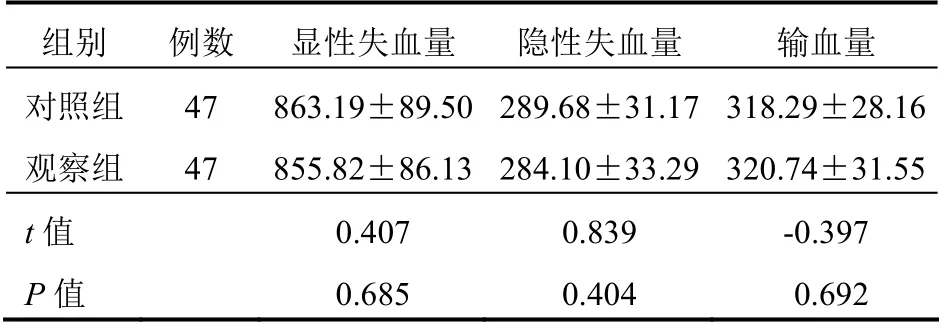
表1 兩組患者顯性失血量、隱性失血量、輸血量 比較(ml,±s)
組別 例數 顯性失血量 隱性失血量 輸血量 對照組 47 863.19±89.50 289.68±31.17 318.29±28.16觀察組 47 855.82±86.13 284.10±33.29 320.74±31.55 t 值 0.407 0.839 -0.397 P 值 0.685 0.404 0.692
2.2 手術前后凝血功能比較
術后兩組患者凝血酶原時間與術前比較差異均無統計學意義(均P>0.05),兩組患者部分活化凝血酶原時間與術前比較均明顯升高(均P<0.05),但兩組患者術前術后凝血酶原時間及部分活化凝血酶原時間比較差異均無統計學意義(均P>0.05)。見表2。
表2 兩組患者手術前后凝血功能比較(s,±s)

表2 兩組患者手術前后凝血功能比較(s,±s)
組別 例數 術前 術后 術前 術后凝血酶原時間 部分活化凝血酶原時間對照組 47 10.94±1.85 11.07±1.91 33.26±3.58 41.86±4.02觀察組 47 10.81±1.89 11.13±2.04 33.19±3.26 41.93±3.89 t 值 0.337 -0.147 0.099 -0.086 P 值 0.737 0.442 0.921 0.932
2.3 深靜脈血栓及肺栓塞發生情況比較
觀察組患者深靜脈血栓及肺栓塞發生率與對照組比較,差異均無統計學意義(均P>0.05)。見表3。
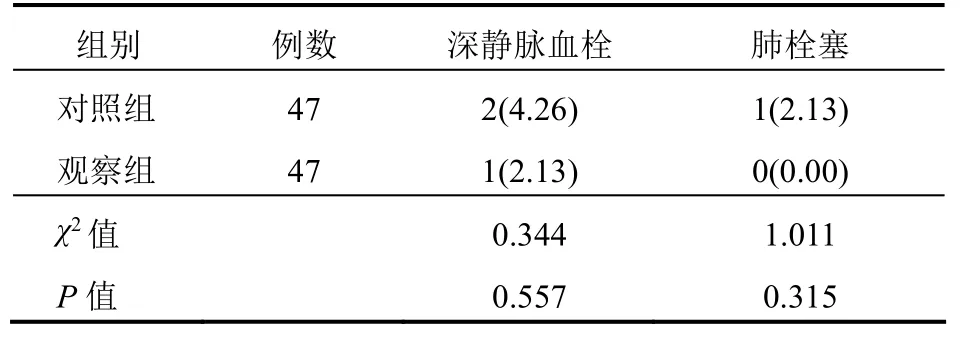
表3 兩組患者深靜脈血栓及肺栓塞發生情況比較[例(%)]
3 討論
全髖關節置換術為臨床上最常見的關節置換術,因手術暴露、股骨擴髓等可促進纖維蛋白溶解,使得術中、術后容易出血。全髖關節置換術后失血主要有兩方面原因,一是手術過程中將肌肉切段、擴髓等手術操作可導致大量顯性失血,另外術中紅細胞破裂可造成溶血,組織間隙滲出也是隱性出血的重要原因。氨甲環酸結構與賴氨酸相似,可競爭性地與纖溶酶原上的賴氨酸結合位點結合而抑制纖維蛋白降解,且氨甲環酸與賴氨酸相比于纖溶酶原結合親和力更高,因而具有較強的抗纖溶作用[8]。氨甲環酸因纖溶酶抑制作用較強,能強烈抑制纖溶酶所引起的顯微蛋白分解,降低纖溶系統活性而達到局部止血、減少出血作用。
研究表明,全髖關節置換術中氨甲環酸靜脈聯合局部給藥同時具備了靜脈給藥及局部給藥的優勢,可明顯降低患者術中出血量,還可減少全身纖溶反應而減少圍術期出血量,且不會增加不良反應發生率[9-10]。但對于聯合術中聯合用藥方式及劑量未見相關研究報道。本研究結果表明,不同氨甲環酸聯合用藥方案患者顯性失血量、隱性失血量、輸血量、凝血功能、深靜脈血栓及肺栓塞發生情況比較差異均無統計學意義。提示兩種方法療效與安全性相當。術前靜脈給藥可有效降低全身纖溶反應,減少圍術期出血量,局部應用時氨甲環酸可在局部傷口活動性出血點起作用而增加纖維蛋白凝血塊的穩定性,有效降低受損組織表面血液丟失量,降低隱性出血量,聯合用藥同時具備了兩種給藥方式的優勢。而觀察組與對照組相比給藥劑量明顯增加,雖然本研究并未顯示二者并發癥發生率方面的差異,但從理論上來說氨甲環酸使用量增加會過度抑制纖溶而增加血栓發生風險[11]。本研究中,觀察組與對照組相比更注重在手術過程中對傷口局部噴灑藥物進行止血,但手術期間的出血主要是因手術過程中血管破裂出血所致,纖維蛋白溶解導致的出血較少,因此即使觀察組在手術過程中強調對局部進行止血,其止血效果與對照組相比并未體現出明顯的優勢之處。
綜上所述,全髖關節置換術中增加氨甲環酸局部給藥劑量對顯性失血量、隱性失血量、輸血量、凝血功能、靜脈血栓及肺栓塞發生情況均無顯著影響。

